A. García Rueda, N. Mané Ruiz, M. Miyagi Yonamine, N. Herrera Merino, L. González Pérez.
Presentamos el caso clínico de un varón de 60 años con vía aérea difícil que debía realizarse una tiroidectomía total por
Antecedentes personales
Enfermedad actual: Bocio Multinodular Tóxico, con Antecedente el mes anterior de un intento de intubación con fibrobroncoscopio fallida, con mala tolerancia a la técnica, realizada con anestesia local.
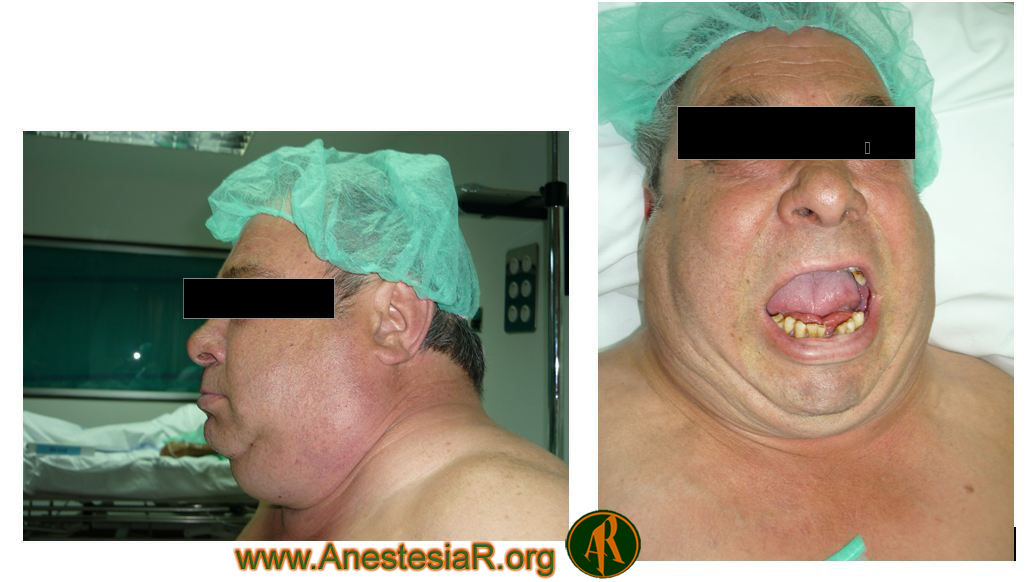
Exploración: Se trata de un paciente de 60 años, 90 kg. de peso y 1,60 m. de altura, probablemente difícil de ventilar como consecuencia de una suma de factores como obesidad, mal estado dental, diagnostico concomitante de SAOS y edad superior a 55 años. Además el paciente presenta un cuello muy corto y grueso, con abundante tejido adiposo y mínima capacidad de flexo-extensión del mismo.
La dificultad para la intubación viene predicha por un test de Mallampati IV/IV, escasa apertura oral (<4 cm), acortamiento de distancia esternomentoniana (<12,5 cm) y mínima movilidad cervical con movimiento de flexo-extensión prácticamente nulo. El test de la mordida era 3/3.
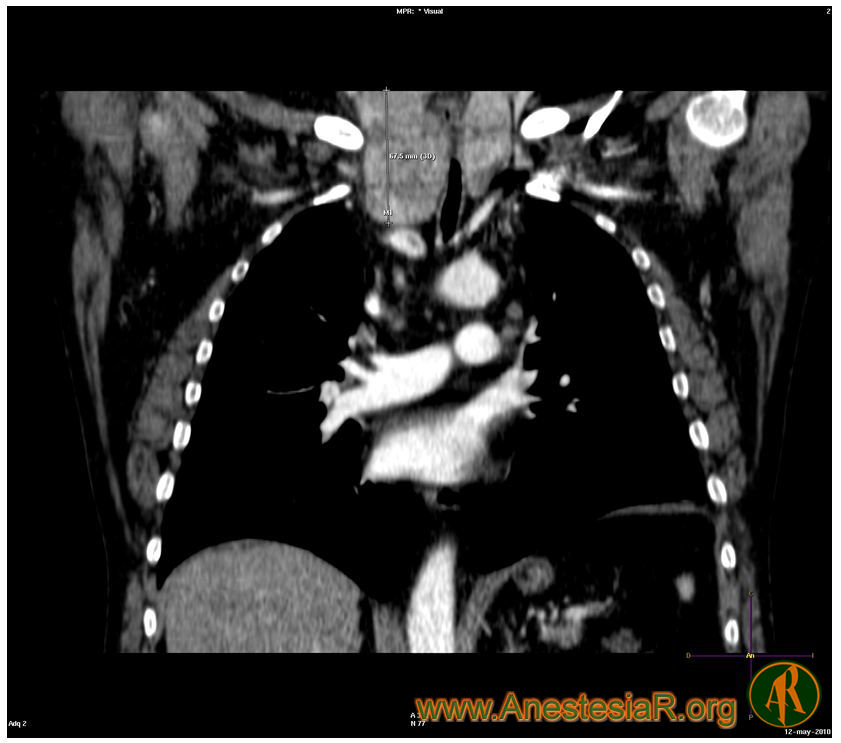
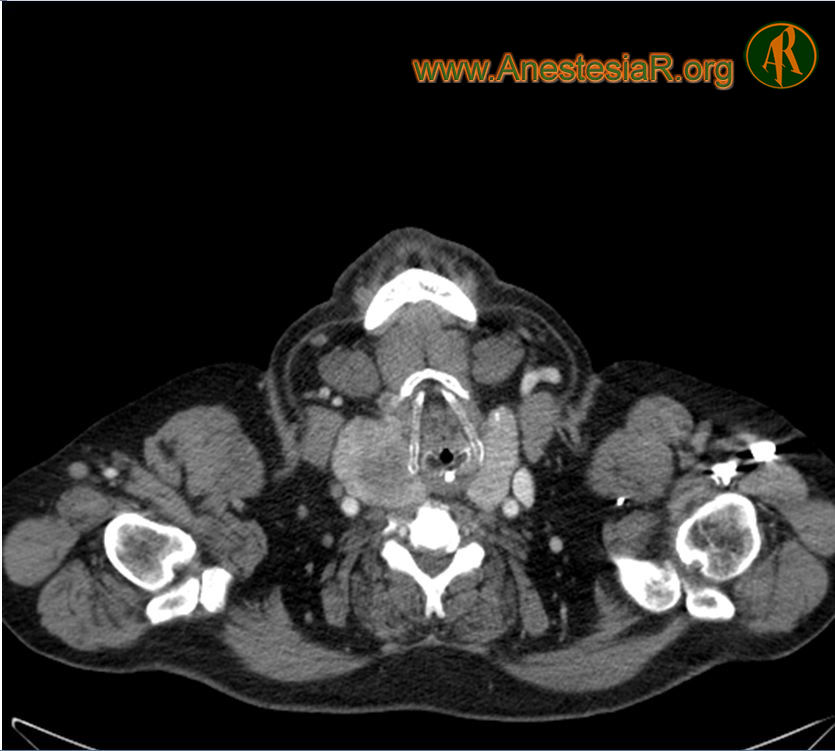
Además la patología de la que se intervenía el enfermo provocaba una importante obstrucción de la vía aérea, tanto a nivel supra como infraglótico, con zonas de un diámetro muy estrecho como se comprueba en el TAC.
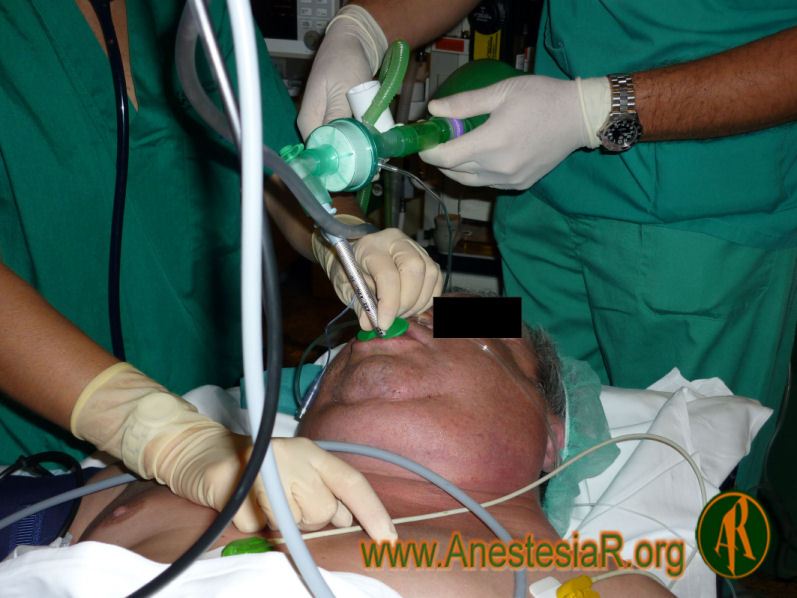
Ante el fracaso del intento de intubación con fibrobroncoscopio bajo 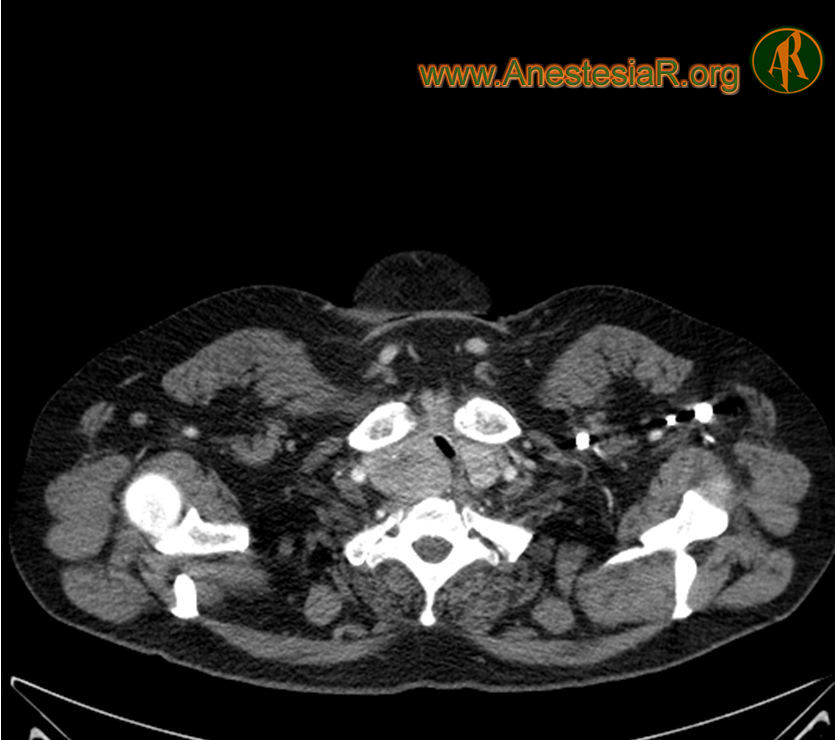
La valoración por este servicio fue que dicha técnica sería en extremo compleja y casi imposible de realizar por el crecimiento tan importante de la glándula tiroidea alrededor de la traquea que presentaba y las características del cuello del paciente.
Tras valorarlo por el Servicio de Anestesiología en común con los Servicios de Cirugía General y Otorrinolaringología se decidió intentar de nuevo la intubación del paciente bajo sedación y anestesia local, manteniendo la ventilación espontánea, siguiendo el protocolo para dicha sedación establecido en nuestro Servicio.
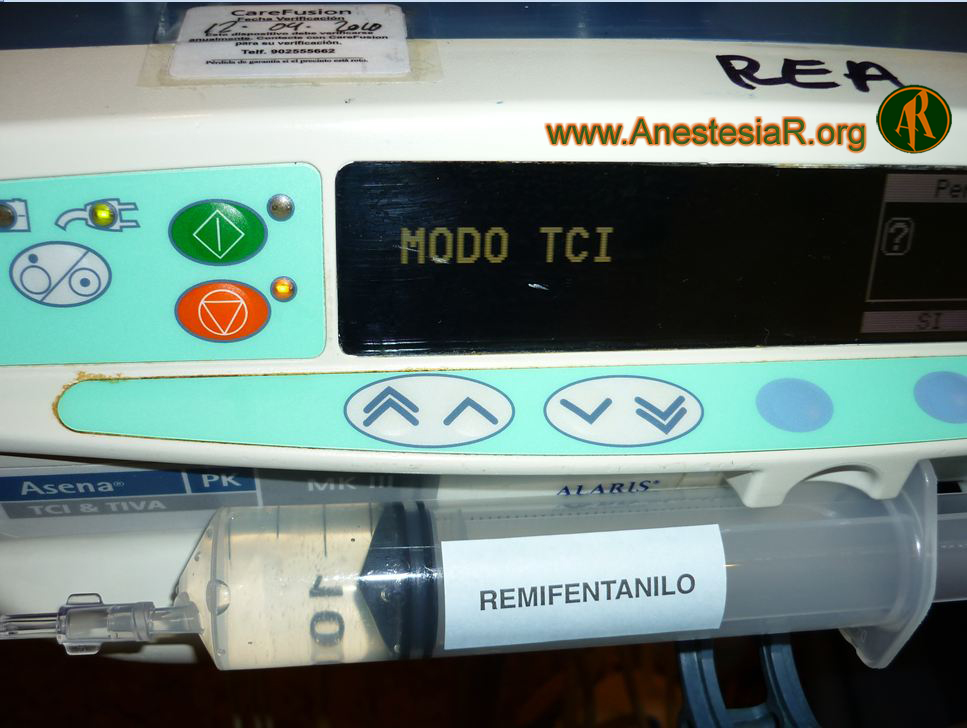
Dicho protocolo se basa en la utilización de fármacos de acción fácilmente reversible como Midazolam y Remifentanilo en infusión controlada utilizando una bomba T.C.I. (Target Controlled Infusión) que nos permite establecer la concentración de fármaco a alcanzar en su lugar de efecto y controlar así los efectos que interfieren con la respiración.
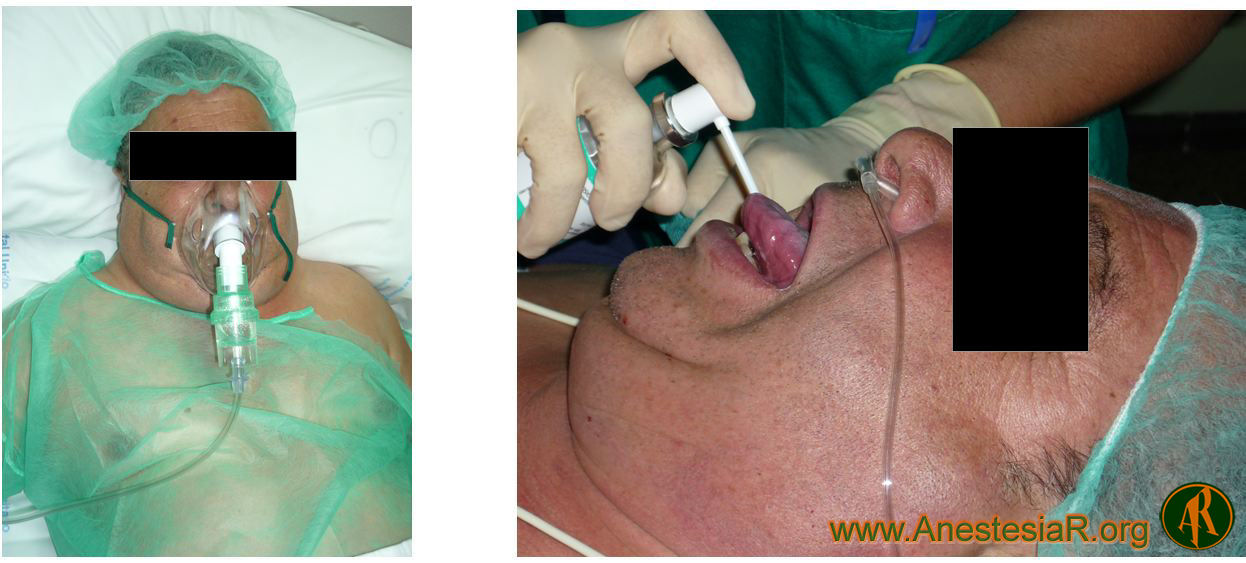
Oxigenación: gafas nasales a 2 lpm.
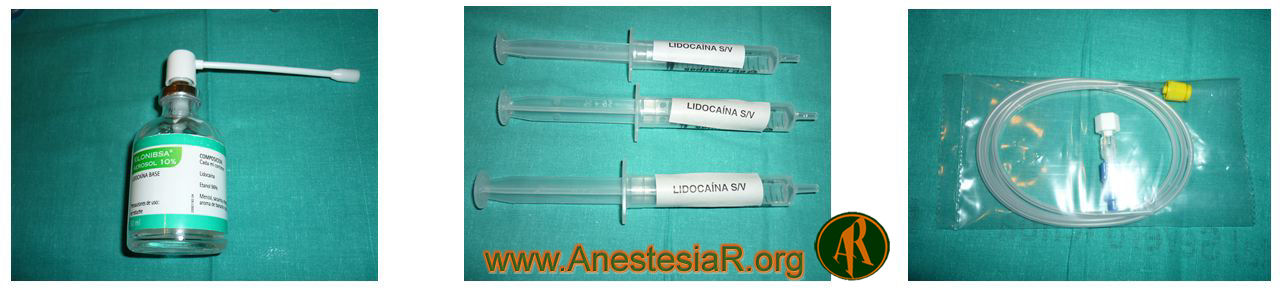
Anestesia local: Aerosoles de Lidocaína al 5% 3 ml 10 minutos antes de comenzar el procedimiento + Lidocaína al 10%“ puff“ x 3 en orofaringe + Lidocaína al 2% x 3 a través de catéter epidural“ SAYGO“ en región supraglótica, las cuerdas vocales y en el interior de la traquea respectivamente.
Sedación: Midazolam 1mg+1mg 5 y 3 minutos antes de empezar el procedimiento + Remifentanilo en infusión continua TCI comenzando a 1,5 ng/ml como concentración diana variando hasta 2,5 ng/ml a lo largo del procedimiento, según el grado de sedación del paciente.
Monitorización: EKG, SpO2, TANI, EtcO2 y frecuencia respiratoria (plestimografía).
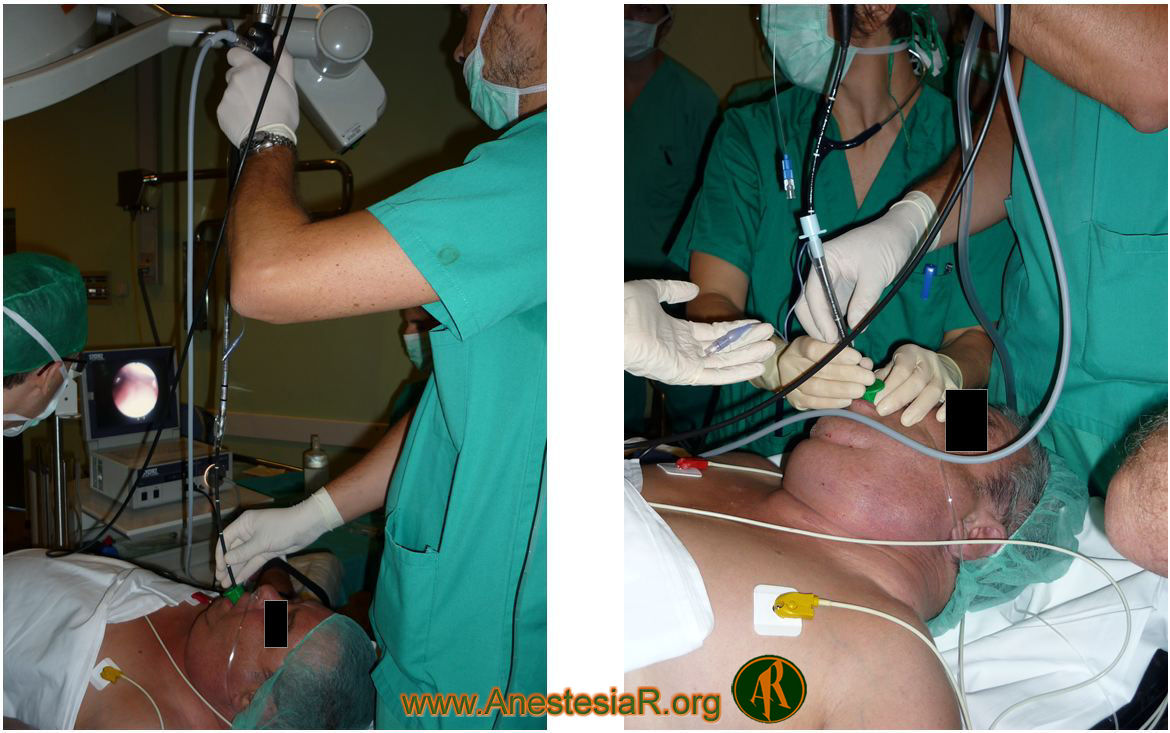
Se utilizó atropina 0,7 mg como antisialogogo al comenzar la técnica y un tubo flexometálico del número 7. El paciente presentaba una importante obstrucción de la vía aérea por el crecimiento del tiroides por encima de las cuerdas vocales lo que dificultaba la visualización de la región glótica.
Con la sedación el paciente toleró de forma correcta la realización de la técnica que se prolongó con una duración en torno a los 20 minutos, manteniendo la ventilación espontánea en todo momento. Lo más difícil del procedimiento fue acceder a las cuerdas por dicha importante obstrucción y los movimientos respiratorios del paciente que movilizaban las estructuras laríngeas.
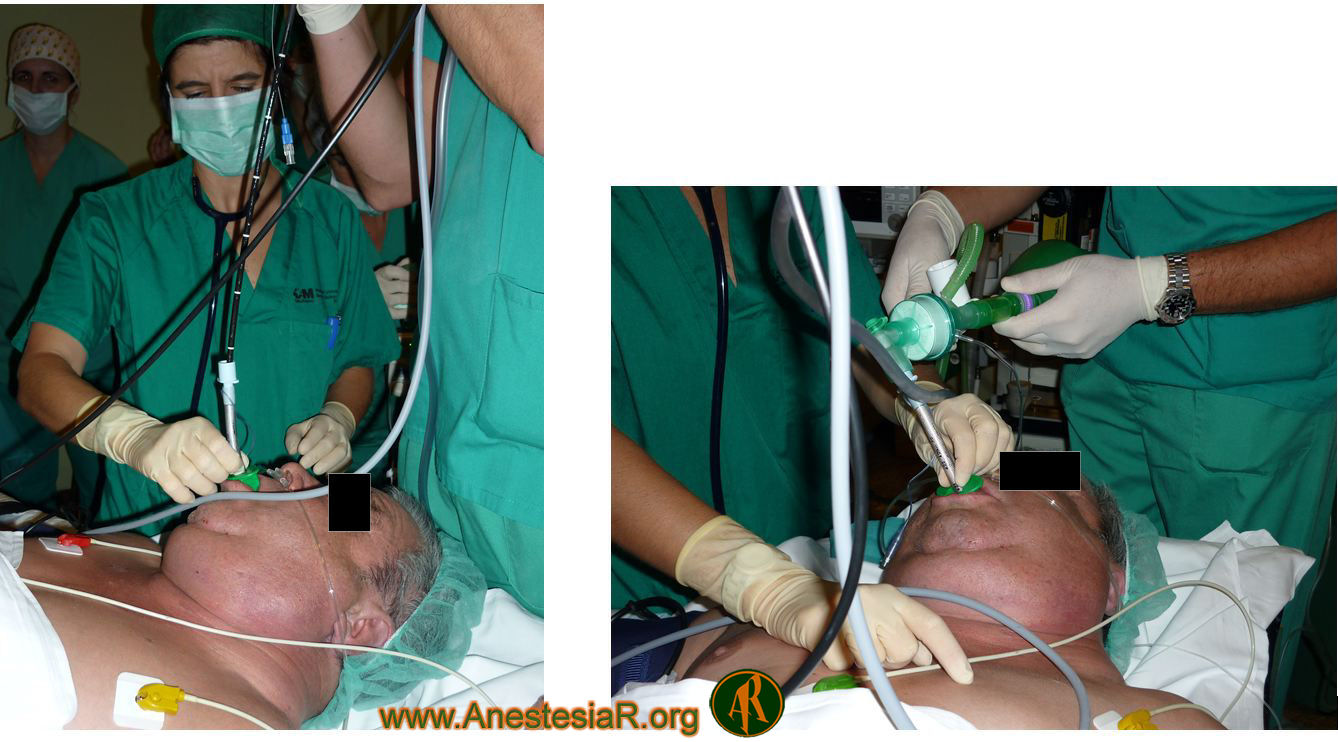
Tras conseguirse la intubación del paciente y visualizar el tubo en el interior de la traquea se procedió a retirar el fibrobroncoscopio y comprobar la obtención de CO2 en el monitor de capnografía, procediendo entonces a la inducción de la anestesia general del paciente.
Se realizó la cirugía prevista (tiroidectomía total) y al terminarla por indicación del Servicio de Otorrinolaringología también se realizó una traqueotomía de seguridad ante la elevada probabilidad de obstrucción de la vía aérea a nivel supraglótico aún después de realizada la tiroidectomía.
Posteriormente, a los dos días de postoperatorio favorable, se realizó una laringoscopia directa comprobando la no obstrucción de las estructuras de la vía aérea cuando se tapaba la traqueotomía procediendo desde entonces al inicio del cierre de la misma.
Conclusión
Aunque en casos como en el que presentamos el asegurar el mantenimiento de la ventilación espontánea durante el procedimiento es fundamental, la utilización de una sedación, con todas las garantías que el conocimiento de nuestra especialidad nos permite, contribuye a facilitar la técnica al mejorar la tolerabilidad de la misma para el paciente y ayuda a la anestesia local a proporcionar las condiciones idóneas para conseguir el objetivo de la intubación.
Al igual que es fundamental contar con una estrategia de rescate por si falla la técnica prevista para la intubación del paciente, también lo es para la extubación del paciente con todas las garantías y asegurar el mantenimiento de la ventilación una vez terminada la cirugía.
[youtube:http://www.youtube.com/watch?v=Dg1zpIDCCYg]Bibliografía
1.- Glass PS, Shafer SL, Reves JG. Intravenous Drugs Delivery Systems. In: Miller RD, editor. Miller“™s Anesthesia 6th ed. Philadelphia: Elsevier Churchill Livingstone; 2005. p.439-80. (googlebooks)
2.- American Society of Anesthesiologist Task Force on management of the difficult airway. Practice Guidelines for Management of the Difficult Airway. Anaesthesiology 2003; 98:1269-77. (PubMed) (pdf)
3.- Mariscal flores Mª Luisa, Pindado Martinez Mª Luz. Manejo actual de la via aérea difícil. Madrid: Ergon; 2007. (web) (ergon)
4.- Madrid V, Charco P. Guía práctica manejo de la vía aérea. (googlebooks)
A. García Rueda, N. Mané Ruiz, M. Miyagi Yonamine, N. Herrera Merino, L. González Pérez. Servicio de Anestesiología y Reanimación Hospital Universitario Severo Ochoa. Leganés. Madrid.
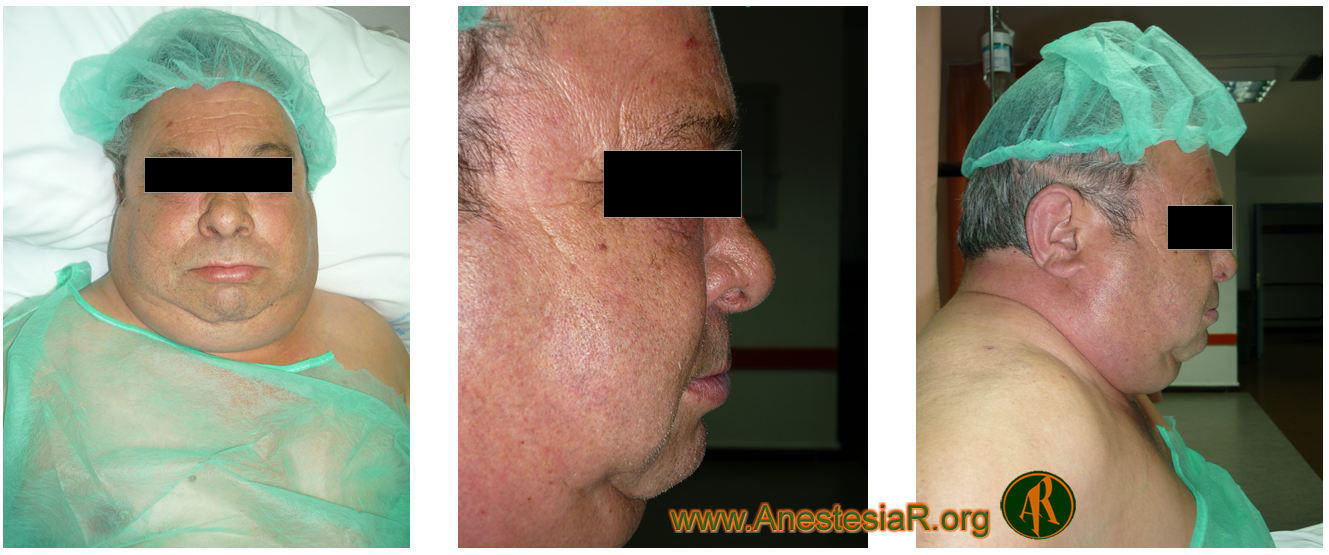




Me ha parecido un caso muy interesante, muy bien expuesto y sobre todo con una gran sistematizacón en su práctica.
Me parece fundamental comentar estos casos con el servicio de ORL y valorar su opinión y experiencia, si como en este caso nos toca actuar a nosotros primero y el paciente no tolera la intubación despierto solamente con anestesia local, lo que sería lo adecuado por su obesidad y SAOS, tendremos que usar la sedación y con una elección de fármacos y de control tan buena como la que habeis usado vosotros.
Por lo que FELICITAROS, porque además la fibro era difícil (con esos «mamelones» que se movían continuamene en el campo de visión).
Enhorabuena por vuestro manejo del caso, recogida de material y exposición final.
Un saludo . Marisa Mariscal.
Queridos amigos,
Antes que nada mis felicitaciones por el manejo anestésico de este paciente. No es un caso fácil y pone a prueba la pericia del equipo de anestesia.
Aunque imagino que es un error de trasncripción, no obstante, para los no expertos en TIVA-TCI me gustaría hacer una aclaración. Según explicais se trata de un varón de 60 años, 90 kg. de peso y 1,60 m. de altura. Como sedación se utiliza Midazolam 1mg+1mg 5 y 3 minutos antes de empezar el procedimiento y Remifentanilo.
Cuando comentais las dosis administradas de remifentanilo mediante sistemas TCI imaginamos que utilizais modalidad concentración efecto y que dicha concentración es 1,5 ng/ml y NO 1,5 mcg/kg/min. Si estuvierais utilizando 1,5 mcg/kg/min, la dosis real sería aproximadamente de 13,1 ng/ml para los datos antropométricos de este paciente. Dosis muy altas que conducirían a una depresión respiratoria y demas efectos adversos conocidos. Igual sucede con 2,5 mcg/kg/min.
En la foto podeis ver una simulación de lo comentado.
Un fuerte abrazo,
Ana
Mi enhorabuena a los autores por lo interesante del caso y la claridad y sencillez de la exposición.
Siento el error aparecido en el texto. Se ha modificado la entrada para dejarlo correctamente expresado y no inducir a error a nadie que lea únicamente el caso clínico y no los comentarios.
Pido disculpas por la parte que me toca.
Un caso difícil. Probablemente muy difícil de ventilar y de intubar y con un tiempo de apnea extraordinariamente reducido. En una ocasión con caso parecido lo solucionamos con mascarilla laríngea Fastrach en espontánea y vía aérea topicalizada e intubación fibroscópica a su través una vez asegurada la ventilación del paciente.
Tuvisteis que ventilar con mascarilla facial en algún momento??
De dónde sois??
Un caso complicado muy bien resuelto.
He actualizado la entrada con el Hospital de los autores, que se había omitido por error.
Un saludo
Muchas gracias por tus comentarios. Nos parece buena opción lo que comentas de la ML como vía de acceso para el fibroscopio, entiendo que en respiración espontánea.
Se omitió el Hospital de origen por error pero ya ha sido corregido. Somos el Servicio de Anestesia del Hospital Severo Ochoa.
Un saludo.
Gracias Daniel por tu interés y tus acertados comentarios.
Efectivamente en este caso es más preocupante la dificultad para la ventilación como exponemos en el mismo que incluso la misma para la intubación y por eso nos planteamos desde el principio como fundamental asegurar la ventilación espontánea del paciente. Utilizamos la sedación porque había tolerado muy mal un primer intento de fibroscopia con anestesia local pura. Son numerosas ya en la literatura las comunicaciones de casos utilizandos los distintos dispositivos ópticos de que disponemos actualmente (videolaringoscopios, Airtraq…) para acceder a la vía aérea con una buena anestesía local de la misma y el paciente en ventilación espontánea. Nuestro paciente presentaba una obstrucción tan importante tanto de la vía aérea superior como inferior que pensamos que probablemente además de no tolerar mal la insercción de otro dispositivo que no fuese el fibro tampoco sería fácil ventilarlo. Por otra parte en los cortes del TAC se ve el pequeño diámetro que tiene en algunas zonas la tráquea debido a la compresión extrínseca que ejercía el tiroides por lo que el uso de fibroscopio nos permitia ver si podiamos salvar sin dificultad esa obstrucción.
Muchas gracias.
Estimada Ana, muchas gracias por tu interés en el caso y sobre todo por la aclaración pues efectivamente se trata de un error al transcribir.
El parámetro que marcamos en la bomba de infusión TCI como diana tras introducir tanto los datos antropométricos del paciente (edad, sexo, peso y altura) como la concentración de la infusión que hemos preparado en nuestra jeringa es la concentración diana que queremos obtener en el compartimento efecto, en ningún caso el ritmo de infusión. Es precisamente ventaja de estos sistemas que tras introducir esos datos el ritmo de infusión se «adapta» para alcanzar dicha concentración en el lugar de efecto (incluso determinando el tiempo en que queremos que se alcance) con los menores efectos adversos derivados de esa «ajustada» infusión del fármaco sin que se sobrepase en el compartimento efecto la concentración que hemos marcado.
El diseño de la contestación en la página no me permite incluir una imagen muy esclarecedora de como evoluciona la concentración respecto al tiempo, en un eje de coordenadas, usando una infusión TCI guiada por Ce (concentración efecto) y donde puede observarse la evolución de la Cp (concentración plasmática), Ce y velocidad de infusión al aumentar o disminuir la Ce objetivo. La cita bibliográfica siguiente ofrece muy bien tal información: Absalom AR, Mani V, De Smet T, Struys MM. Pharmacokinetic models for propofol–defining and illuminating the devil in the detail. Br J Anaesth. 2009 Jul;103(1):26-37.
Absalom AR, Mani V, De Smet T, Struys MM. Pharmacokinetic models for propofol–defining and illuminating the devil in the detail. Br J Anaesth. 2009 Jul;103(1):26-37.
Espléndido trabajo, atractivo, bien documentado y muy pedagógico. Os felicito por ello.
Me gustaría pedir que en un futuro, si fuera posible y aprovechando la magnífica oportunidad que representa la confluencia de tan destacados casos y recursos, se incluyeran imágenes previas, también en espontánea e igualmente sedado y anestesiado, sobre la distinta visualización de la vía aérea con los dispositivos más utilizados habitualmente y más asequibles. Si no dispusiéramos de los recursos que se muestran en el vídeo, equipamiento y tiempo, tendríamos que enfrentarnos al abordaje de la vía aérea sin ellos y eso, además de ser lo más habitual, nos deja en la duda sobre la mejor gestión que a priori podemos hacer de los dispositivos, en términos de seguridad y de eficacia, juntos y por separado.
Un cordial abrazo.
F. J. Martínez.
En primer lugar felicitaros por el apoyo audiovisual del caso y el trabajo que conlleva, incluido el montaje.
Me gustaria haceros algunos comentarios al respecto.
En primer lugar el paciente es una clase I del test de mordida (ULBT) lo cual no implica dificultad aunque el mallampati 4, el mal estado dental y su patología de base (bocio tiroideo con compresión traqueal) tambíen me habrían llevado a utilizar el fibroscopio de inicio.
Yo en este tipo de pacientes nunca utilizo sedación y con esto me refiero a sedación de verdad como la que parece que habeís hecho en este caso, creo que los tejidos redundantes del paciente provocan que tan pronto se pierda el tono de la musculatura de vía aérea superior probablemente se colapse el espacio virtual que necesitamos para manejar el fibroscopio, como sucede en vuestro video en el que en multiples ocasiones perdemos la visión.
Creo que una buena anestesia tópica esperando el tiempo adecuado y explicando en todo momento lo que se va a realizar al paciente, y las alternativas ( en este caso la traqueo despierto también era compleja) es suficiente al menos en mi experiencia. Cuanto peor están los pacientes, mejor se comportan durante la intubación con fibroscopio.
Mi elección habría sido la vía nasal: logramos más espacio para manejar el fibroscopio, quitarnos todo esos mamelones y acceso más directo a la hipofaringe. En este caso, la cánula VAMA parece de poca ayuda (si acaso para proteger el fibroscopio). Incluso me plantearía pasar el tubo endotraqueal a través de la nariz previo a la fibroscopia para ganar espacio.
Creo que habría intentado la intubación con el paciente sentado: he realizado esta técnica en casos parecidos y la verdad es que me ha ido muy bien, siento al paciente incluso en la cama antes de pasarlo a la mesa de quirofano y lo intubo por delante, lo paso a la mesa de quirófano ya dormido e intubado. Logro el espacio del que hemos hablado para manejar el fibro y que la vía aérea superior no se colapse.
Pienso que la ayuda con subluxación mandibular durante la maniobra de intubación con fibro por boca es fudamental para poder ver algo.
En mi opinión problema principal sería el plan B a seguir en caso de colapso de la vía aérea, broncoespasmo o intubación fallida con fibro; El tiempo de reserva de este paciente sería escaso a pesar de una adecuada desnitrogenación y creo que me decanto por colocación de fastrach en espontánea, cosa que tampoco es tan fácil.
Una vez más agradeceros el esfuerzo y la calidad de las imágenes, así como que lo compartais con todos nosotros.
Saludos.
Ante todo vaya por delante mi felicitación por lo bien que se ha resuelto el caso. Asimismo mi agradecimiento por haber tenido la serenidad de documentarlo y darnos la oportunidad de mejorar a todos.
Para sistematizar mi opinión creo práctico dividirla en los siguientes apartados:
A.- Indicación B.-Técnica
C- Estrategia D.-Rescate. Plan B
A.- La indicación de fibroscopia no tiene discusión.
B.- La habilidad técnica del fibroscopista es notable. A pesar de estar en un campo profundo mamelonado y sin relajantes, la conducción es realizada sin apenas pérdidas de ejes , con pocos reflejos de luz lo cual habla de una buena orientación axial y la relación avance/ retroceso es correcta. Siempre da la sensación de estar a la altura de la dificultad haciendo movimientos razonados.
C.- En la estrategia no estoy tan de acuerdo. En términos generales creo que en estos casos tan complejos debemos tender a simplificarlos.
La vía nasal es más favorable por varios motivos. En primer lugar, de las estructuras que vamos a manejar, la nariz es la única que mantiene su forma normal y no deben esperarse sorpresas en este sentido pues hará de férula a nuestro tubo que se deslizará a una zona faríngea libre de mamelones.
Una vez aquí podemos explorar con fibroscopio con muy poco estímulo sobre el glosofaríngeo que es uno de nuestros principales enemigos ya que no hemos anulado el reflejo de arcada al no haberlo infiltrado en los pilares amigdalinos.
La nariz como es lógico tiene que ser preparada adecuadamente . Con el uso de Merocel como vehiculo nosotros hemos tenido buenos resultados al aplicar vasoconstrictores y anestésicos.
El primer paso nasal lo hacemos con una cánula nasofaríngea de Portex que está ranurada en toda su longitud. De esta forma podemos explorar al pasar el Fibro a través de dicha cánula la situación en la faringe. En caso de encontrar dificultades haríamos la exploración con sonda nasogástrica para ser progresivos y evitar un sangrado intempestivo. Una vez hecho esto se pasaría un tubo anillado carenado. El tubo que se utiliza con la mascarilla Fastrach es inmejorable.
Para todo lo anterior el paciente está prácticamente sentado . De esta forma las estructuras laríngeas se desplazaran si es que pueden, hacia delante. la congestión del paciente mejora y se reduce la tendencia al sangrado. Pensamos que cuanto más difícil es un caso se debe hacer más despierto y más sentado.
Asimismo nosotros damos mucha importancia al adelantamiento mandibular hecho por algún ayudante que siempre mejorará algo el espacio en que vamos a movernos.
Una vez el tubo situado en farínge pasaríamos el fibro a su través y haríamos los movimientos finos de fibra óptica. Cuanto más tiempo y maniobra hagamos en la aproximación del cable de inserción más sencillos resultaran los movimientos finos. La anestesia tópica se hará en spay and you go .En ocasiones el inflado del manguito en faringe ayuda a orientar el tubo de forma adecuada. Pasaríamos la glotis con fibro deshincharíamos el manguito e intubariamos haciendo las rotaciones necesarias.
D.- Por último el posible rescate es otro reto. Sin duda un plan B bien diseñado habla de la calidad de la asistencia igual o mejor que un buen plan A. En estos pacientes cuyos ejes antero posteriores no está alineados la utilización de Fastrach se puede ver comprometida. Se puede dar incluso el caso de mantener saturación pero no lograr un capnograma adecuado. Esto como sabemos es una situación muy peligrosa. En un caso parecido que acudí a un rescate de una intubación fallada, lo tuve que resolver introduciendo una mascarilla flexo metálica que adaptó su forma a los cambios de orientación mejor que la Fastrach
Gracias de nuevo por vuestra calidad y claridad.
FE DE ERRATAS: En mi escrito anterior logicamente debe poner » spray as you go » al describir la forma de administrar anestésia tópica. Pido disculpas.