Ignacio Fernández González, Daniel Paz Martín
Complejo hospitalario de Toledo.
Referencia completa: Leal-Noval SR, et al. 2013. Documento Sevilla de Consenso sobre Alternativas a la Transfusión de Sangre Alogénica. Actualización del Documento Sevilla (ADS). Rev Esp Anestesiol Reanim. 2013. (PubMed) (pdf1) (pdf2)
Introducción
La escasez de sangre, la imposibilidad de lograr un riesgo cero para este producto biológico, la falta de evidencia de que la transfusión de sangre alogénica (TSA) pueda incrementar el consumo o disminuir la deuda tisular de oxígeno en pacientes seleccionados y, sobre todo, la existencia de una asociación entre la administración de TSA y el incremento de la morbimortalidad, han favorecido la aparición de alternativas a la misma (ATSA).
Dependiendo de la especialidad, los protocolos de cada hospital, la disponibilidad de ATSA y el criterio personal, estas se usan de forma variable.
La importancia de un uso adecuado tanto de la TSA como de las ATSA propició que por primera vez en 2.006 cinco sociedades españolas, de Anestesiología y Reanimación (SEDAR), Hematología y Hemoterapia (SEHH), Medicina Intensiva y Unidades Coronarias (SEMICYUC), Trombosis y Hemostasia (SETH) y Transfusiones Sanguíneas (SETS) aunaran esfuerzos para desarrollar un documento con la mejor evidencia científica disponible que permitiese disminuir la variabilidad en el empleo de las ATSA. Las recomendaciones quedaron plasmadas en el Documento Sevilla (DS) sobre alternativas a la transfusión de Sangre Alogénica.
Manteniendo el mismo espíritu que en el anterior documento en 2.013 un panel de expertos de las 5 sociedades, con la nueva incorporación de la sociedad española de Farmacia Hospitalaria (SEFH), han llevado a cabo una revisión sistemática de la literatura médica y elaborado la Actualización del Documento Sevilla de Consenso sobre Alternativas a la Transfusión de Sangre Alogénica.
En el presente trabajo sólo se contempla las ATSA dirigidas a disminuir la transfusión de concentrado de hematíes y se deï¬nen las ATSA como toda medida farmacológica y no farmacológica encaminada a disminuir la transfusión de concentrado de hematíes, preservando siempre la seguridad del paciente. La cuestión principal que se plantea en cada ítem se formula, en forma positiva o negativa, como: «La ATSA en cuestión reduce/no reduce la tasa transfusional«.
Justificación
Como hemos mencionado, el objetivo original del DS fue generar recomendaciones basadas en la mejor evidencia disponible sobre las indicaciones de las ATSA. Este mismo objetivo sustenta la presente Actualización del Documento Sevilla (ADS).
También, como en el DS original, la ADS deï¬ne las ATSA como toda medida encaminada a disminuir los requerimientos transfusionales y, por lo tanto, la transfusión de hematíes, preservando en todo momento la seguridad del paciente. Para su análisis fueron divididas en ATSA farmacológicas y no farmacológicas.
Son varias las razones que justiï¬can esta ADS:
1) La persistente variabilidad en el uso clínico de las ATSA.
2) La desaparición de fármacos que en el DS original tenían un alto grado de evidencia (aprotinina).
3) Las nuevas indicaciones para fármacos, no contemplados en el DS original (complejo protrombínico y fibrinógeno).
4) Las alarmas generadas por las agencias gubernamentales con respecto a los efectos adversos de algunos fármacos (eritropoyetina recombinante).
5) El cambio a una nueva metodología más actual, útil y eï¬caz para valorar los grados de evidencia y formular recomendaciones (metodología Grades of Recommendation Assessment, Development and Evaluation [GRADE]).
6) La incorporación como miembro de pleno derecho de la Sociedad Española de Farmacia Hospitalaria (SEFH).
Las recomendaciones de la ADS están dirigidas a pacientes quirúrgicos, traumatizados y/o críticos, con pérdidas sanguíneas que pueden requerir el uso de ATSA. Como en el DS original, solo se contemplan las ATSA relativas a la transfusión de concentrado de hematíes (TCH). La cuestión principal que se plantea en cada ítem se formula, en forma positiva o negativa, como: La ATSA en cuestión reduce/no reduce la tasa transfusional. Para formular el grado de recomendación sobre el uso de una determinada ATSA para reducirla tasa transfusional se ha usado la metodología GRADE.
Metodología
Las 6 sociedades cientíï¬cas de ámbito nacional seleccionaron a los miembros del panel encargados de conï¬gurar y redactar la presente ADS, actuando sus presidentes como observadores. Cada una de estas sociedades estuvo representada por 6 miembros, excepto las 3 sociedades hematológicas (SEHH, SETS y SETH), que participaron conjuntamente con 6 miembros. Con la salvedad de los aportados por la SEFH, la elección de los miembros del panel y su participación en la conï¬guración de la ADS no diï¬rió sustancialmente de la del DS original.
La elección de la metodología GRADE se fundamentó en que esta presenta una serie de ventajas sobre la metodología DELPHI usada en el DS original. Estas ventajas incluyen:
1) Separación clara entre la calidad de la evidencia y el grado de recomendación.
2) Criterios explícitos y comprensivos para bajar o subir la puntuación de la calidad de la evidencia.
3) Proceso transparente de traslado de la evidencia a las recomendaciones.
4) Reconocimiento explícito de valores y preferencias.
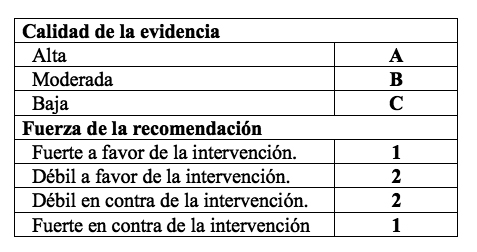
5) Clasiï¬cación clara y pragmática de las recomendaciones en fuertes (Recomendación 1) o débiles (Recomendación 2), soportadas por una evidencia de calidad alta (A), moderada (B) o baja/muy baja (C), que facilita su interpretación por clínicos, pacientes y proveedores de servicios de salud, así como su utilización en el desarrollo de guías de práctica clínica.
De acuerdo con la metodología GRADE, la formulación de una recomendación fuerte implica que los beneï¬cios de la intervención superan claramente a los riesgos y cargas de la misma (recomendación positiva) o viceversa (recomendación negativa), en todos los casos. Sin embargo, las implicaciones pueden ser muy distintas, en función de la calidad de la evidencia. Así, una recomendación 1A o 1B está soportada por evidencia de calidad alta o moderada e indica que dicha intervención puede ser utilizada sin reservas en la mayoría de los pacientes y en casi todas las circunstancias, mientras que una recomendación 1C indica que esta recomendación está soportada por evidencia de calidad baja y que podría cambiar cuando se disponga de evidencia de más alta calidad.
En lo que respecta a una recomendación débil, una recomendación 2A o 2B indica que está soportada por evidencia de calidad alta o moderada, siendo muy probable que exista un equilibrio entre los beneï¬cios de la intervención propuesta y sus posibles riesgos y cargas, y que la mejor alternativa para ese paciente puede variar en función de sus circunstancias, los valores sociales (por ejemplo, disponibilidad de recursos) o las preferencias del mismo. Por el contrario, una recomendación 2C indica que está soportada por evidencia de calidad baja, habiendo incertidumbre sobre la existencia de dicho equilibrio entre beneï¬cios, posibles riesgos y cargas, y que la utilización de otras alternativas puede ser igualmente razonable.
En el caso de recomendaciones fuertes, el panel utilizó la terminología «recomendamos …» o «no recomendamos…». Alternativamente, también se emplearon las expresiones «se puede…«, «debería…» o «no debería…«. Mientras que en el caso de recomendaciones débiles, el panel utilizó una terminología menos concluyente, tal como «sugerimos…» o «podría…«.
Para una mayor claridad, el panel deï¬nió la población de pacientes a quienes va dirigida la intervención recomendada, su seguridad y, siempre que fue posible, indicó cómo debía implementarse.
Finalmente, para algunas intervenciones no fue posible establecer una recomendación basada en la evidencia (Recomendación 0).
Clasificación de la calidad de la evidencia y de la fuerza de las recomendaciones de la metodología GRADE.
Novedades
Al igual que el documento previo, las alternativas a la transfusión de sangre alógenica se dividen en farmacológicas y no farmacológicas:
FARMACOLÓGICAS
– Factor VII activado recombinante pierde protagonismo debido a una revisión sistemática que no encontró reducción de la mortalidad y si un aumento de la complicaciones tromboembólicas. Por ello se le otorga una recomendación 2C en pacientes con hemorragia refractaria grave.
– Otra novedad importante es la desaparición de la aprotinina en el nuevo documento, debido al aumento de morbilidad-mortalidad que generaba su uso, demostrado en el estudio BART. También desaparece la indicación del ácido epsilonaminocaproico (Ô‘-ACA) en la cirugía ortopédica, recomendando su no utilización en este tipo de procedimientos.
– Se mantienen las recomendaciones previas del ácido tranexámico (ATX), aumentando el grado de recomendación en cirugía ortopédica, y se incluyen nuevas indicaciones, como la prostatectomía radical. Los resultados del estudio CRASH -2 apoyan su uso en las primeras 8 horas del paciente politraumatizado con una recomendación 1B en este documento.
Por primera vez se habla de dosis de ácido tranexámico basadas en diferentes estudios:
– Prótesis total de rodilla (PTR) y de cadera (PTC): Dosis inicial de 10-15 mg./kg., seguida o no de infusión de 1 mg./kg./h. durante 4-6 horas, o repetición de dosis inicial en el postoperatorio.
– Columna: Dosis inicial de 20-100 mg./kg., seguida de la infusión de 10 mg./kg./h. durante 4-6 horas.
– Cirugía cardíaca con CEC y trasplante hepático: Dosis inicial de 30 mg./kg./h. seguida de infusión de 16 mg./kg./h. hasta el final de la cirugía.
– Cirugía cardíaca sin CEC: dosis inicial de 1 g., seguida de infusión continúa de 200-400 mg./h. hasta el final de la cirugía.
– Uso tópico en cirugía cardíaca y ortopédica: 1-3 g.
– Cesárea: 1 g. en el preoperatorio.
– Prostatectomía: 500 mg. en 20 min. Seguida de infusión de 250 mg./h. hasta el final de la cirugía.
– Politraumatismos: 1 g. en 10 min en las primeras 8 horas, seguido de la infusión de 1 g. en 8 horas.
– Hemorragia gastrointestinal: 3-6 g./día durante 3 días.
– El nuevo documento no recomienda el uso de desmopresina en ausencia de Enfermedad de Von Willebrand.
– Aparece la recomendación de administrar fibrinógeno en pacientes con sangrado grave, siempre que la tromboelastrografía demuestre su déficit o los niveles sean inferiores a 2 g./L. También se recomienda su uso para disminuir el sangrado en pacientes quirúrgicos, aunque no se define ampliamente la manera de administrarlo ni las indicaciones exactas de su uso.
– Se establecen las indicaciones de los concentrados de complejos protrombínicos para revertir los efectos de los antagonistas de la vitamina K, siempre que se precise de intervención urgente y/o haya evidencias de sangrado activo. También estarían indicados en otras causas de coagulopatía en contexto de traumatismo, hemorragia quirúrgica o insuficiencia hepática aguda.
– Respecto a las recomendaciones de la administración de hierro en el periodo perioperatorio, se desaconseja el uso de hierro oral para mejorar el nivel postoperatorio de hemoglobina, pero si se recomienda su administración endovenosa. Y se mantienen el resto de indicaciones del documento anterior.
– Como importante novedad en el apartado de eritropoyetina recombinante, desaparece la indicación en pacientes críticos, con la posible excepción de aquellos pacientes con traumatismos, especialmente los que presenten traumatismos craneoencefálico grave.
– El nuevo documento no incluye a la albúmina como el coloide de elección en el tratamiento de la anemia aguda, tampoco considera que las soluciones coloides sean superiores a las cristaloides, siendo estas últimas más baratas, y sin tener efectos deletéreos sobre la función renal o la coagulación.
– Respecto a los perfluorocarbonados y hemoglobinas sintéticas el nuevo documento no establece recomendación alguna.
NO FAMACOLÓGICAS
– Se aconseja la terapia trasfusional restrictiva para mantener hemoglobinas entre 70 y 90 g/L, y para pacientes con afectación cardiológica y/ o del sistema nervioso central hemoglobinas entre 80 y 100 g/L.
– Se reduce el uso rutinario de donación preoperatoria de sangre autóloga (DPSA), con indicación en aquellos procedimientos de cirugía ortopédica mayor que requieran habitualmente la transfusión de 3 ó más concentrados de hematíes, asociando tratamiento con hierro y/o eritropoyetina humana recombinante (rHuEPO).
– Se mantiene la recomendación de la DPSA en cirugía cardíaca y oncológica para resección de neoplasias sólidas.
– A diferencia del documento anterior, no se aconseja el uso rutinario de hemodilución normovolémica aguda como medida única de ahorro de sangre, por su escasa eficacia.
– Se indica el uso de recuperadores de sangre autologa en artoplastia de rodilla y cadera, cirugía de columna, cirugía cardiaca y vascular mayor.
– Por primera vez se introduce el concepto de tromboelastografía, recomendando su uso para guiar la reposición de factores de coagulación en paciente con traumatismo grave y sangrante quirúrgico.
Resumen de recomendaciones y sugerencias para disminuir la tasa transfusional
Recomendación 1A
Recomendamos:
– Terapia transfusional restrictiva en pacientes anémicos, sin hemorragia activa.
– Administración perioperatoria de ATX en pacientes intervenidos de cirugía cardiaca.
– Administración de hierro (Fe) iv. en pacientes oncológicos, para prevenir la anemia inducida por la quimioterapia y/o radioterapia, como administración coadyuvante de otros agentes eritropoyéticos.
– Administración de rHuEPO en el periodo preoperatorio o perioperatorio, en pacientes sometidos a cirugía ortopédica programada.
No recomendamos:
– Administración de DDAVP en pacientes sometidos a cirugía electiva.
– Administración de rHuEPO en pacientes críticos anémicos.
Recomendación 1B
Recomendamos:
– Recuperación perioperatoria de sangre autóloga (RSA) en cirugía de artroplastia de rodilla y cadera.
– RSA en el periodo perioperatorio de cirugía cardiaca con circulación extracorpórea.
– RSA en el periodo intraoperatorio de la cirugía de reparación de rutura de aneurisma de aorta abdominal.
– Administración de Ô‘-ACA en el periodo perioperatorio de pacientes intervenidos de cirugía cardiaca.
– Administración de ATX en el periodo perioperatorio de pacientes intervenidos de cirugía hepática.
– Administración de ATX en pacientes sangrantes politraumatizados.
– Administración de Fe iv en pacientes con anemia posparto.
– Administración de Fe iv en pacientes con enfermedad inflamatoria intestinal.
No recomendamos:
– Donación preoperatoria de sangre autóloga (DPSA) en procedimientos quirúrgicos que generalmente requieran la transfusión de 2 o menos unidades de concentrado de hematíes.
– Hemodilución aguda normovolémica en cirugía mayor.
– Administración de ε-ACA en el periodo perioperatorio de pacientes intervenidos de cirugía ortopédica.
– Administración de Fe oral en el periodo postoperatorio de pacientes intervenidos de cirugía de PTR, PTC, revascularización miocárdica y en pacientes críticos (quirúrgicos o quemados).
Recomendación 1C
Recomendamos:
– DPSA en cirugía ortopédica. Solo en pacientes con pérdidas moderadas-severas de sangre (requiriendo 3 o más unidades de concentrado de hematíes).
– RSA en el periodo perioperatorio de cirugía de columna, junto con otras técnicas de ahorro de sangre.
– Tromboelastografía en pacientes quirúrgicos o traumatizados con hemorragia grave.
– Administración de concentrados de complejo protrombínico (CCP) en pacientes previamente tratados con antagonistas de la vitamina K (AVK) y que presentan hemorragia intracraneal.
– Administración de ï¬brinógeno en pacientes traumatizados con hemorragia grave. Siempre que la TEG o el estudio de coagulación documenten déï¬cit de FBN.
– Administración de fluidos en pacientes con pérdidas leves o moderadas de sangre.
Sugerencias 2A
Sugerimos:
– La administración de CCP en pacientes previamente tratados con AVK, sangrantes o que van a ser sometidos a procedimientos invasivos.
– La administración de ATX en el periodo perioperatorio de pacientes sometidos a cirugía de PTC, PTR, columna vertebral, ginecológica y de prostatectomía radical.
– La administración de ATX en pacientes con úlcera péptica sangrante.
– La administración de rHuEPO en el periodo perioperatorio de pacientes intervenidos de cirugía cardiaca y de cáncer gastrointestinal.
Sugerencias 2B
Sugerimos:
– DPSA en el periodo periopertorio de pacientes intervenidos de resección de neoplasia colorrectal, próstata o hepática. Se sugiere el uso coadyuvante de rHuEPO.
– DPSA en el periodo perioperatorio de pacientes sometidos a cirugía cardiaca electiva con circulación extracorpórea.
– La administración de fibrinógeno en el periodo perioperatorio de pacientes sometidos a cirugía cardiaca, de reparación de aneurisma abdominal, cistectomía radical o hemorragia obstétrica. Siempre que la TEG o el estudio de coagulación documenten déï¬cit de fibrinógeno.
– Fe oral en el periodo preoperatorio de la cirugía de cáncer de colon y cirugía ortopédica.
– La administración de Fe iv en el periodo preoperatorio de pacientes anémicos que van a ser sometidos a cirugía ortopédica, ginecológica o digestiva.
– La administración de Fe iv. en el periodo perioperatorio de pacientes sometidos a cirugía ortopédica, con alta probabilidad de desarrollar anemia perioperatoria.
– La administración de Fe iv. en pacientes oncológicos para prevenir la anemia inducida por la quimioterapia y/o radioterapia, sin la administración coadyuvante de otros agentes eritropoyéticos.
– La administración de fluidos en pacientes con sangrado crítico.
Sugerencias 2C
Sugerimos:
– RSA en pacientes sometidos a cirugía tumoral hepática, cirugía urológica, traumatismos abdominales, cesárea o ruptura de embarazo ectópico.
– La administración de CCP en pacientes no tratados previamente con AVK y que presentan traumatismo sangrante, hemorragia periquirúrgica o insuï¬ciencia hepática aguda. Siempre que la TEG o el estudio de coagulación documenten déï¬cit de factores de coagulación.
– La administración de CCP, en lugar de plasma fresco congelado o factor VII recombinante activado (rFVIIa) en pacientes previamente tratados con AVK y en quienes se precisa revertir urgentemente la anticoagulación.
– La administración de rFVIIa en pacientes con hemorragia crítica o refractaria, incluyendo hipertensión intracraneal, hemorragia posparto y hemorragia en el periodo periquirúrgico de la cirugía cardiaca o hepática.
– La administración de Fe iv. en el periodo postoperatorio de pacientes intervenidos de cirugía cardiaca, ortopédica, ginecológica tumoral o cesárea.
No hay evidencia para recomendar o sugerir 0
No hay evidencia para recomendar o sugerir la administración de perfluorocarbonados (PrFC) o hemoglobinas glucosiladas (HBOC).
Bibliografía
1.- Leal-Noval SR, et al. 2013. Documento Sevilla de Consenso sobre Alternativas a la Transfusión de Sangre Alogénica. Actualización del Documento Sevilla. Rev Esp Anestesiol Reanim. 2013. (PubMed) (pdf1) (pdf2)
2.- Leal R, Alberca I, Asuero MS, Bóveda JL, CarpioN, Contreras E, et al. Documento «Sevilla» de consenso sobre alternativas a la transfusión de sangre alogénica. MedClin(Barc). 2006; 127 Supl1:3-20. (PubMed) (pdf)
Ignacio Fernández GonzálezDaniel Paz Martín MD, PhD, DESA, EDIC
Unidad de Reanimación. Servicio de Anestesiología y Reanimación.
Complejo hospitalario de Toledo.





Mis más sinceras felicitaciones. Una entrada excelente, clara y muy práctica.
Un fuerte abrazo
Sorpréndeme la parte de los conflictos. Hay alguno que tiene muchos «conflictos de interés».