Agrelo A. (1,2), Gacio M. (1), Abrunhosa A. (1), Miranda L. (1,3)
1.- Departamento de Anestesiologia. Instituto Portugues de Oncologia Porto.
2.- Unidad de Estudio y Tratamiento del Dolor. Instituto Portugues de Oncologia Porto.
3.- Jefe del Servicio de Anestesiologia. Instituto Portugues de Oncologia Porto.
Introducción
Presentamos el caso de un paciente con fractura esternal secundaria a mieloma múltiple con cuadro de infección respiratoria alta concomitante. El dolor en la zona de fractura que el paciente presentaba limitaba su capacidad para toser y respirar profundamente. El método ideal para el manejo del dolor en esta situación es aquel, que de una forma simple, nos permita una completa analgesia, respiración profunda y tos eficaz así como la colaboración del paciente con los ejercicios de fisioterapia. En ese sentido la aplicación del bloqueo interfascial pecto-intercostal (PIFB) constituye una alternativa válida.
Caso clínico
Paciente de 68 años con diagnóstico de mieloma múltiple de tipo inmunoglobulina G con cadenas Kappa (IgG K) en tratamiento con quimioterapia y bifosfonatos. Clínicamente presentaba fracturas patológicas por su enfermedad de base en la columna dorso-lumbar y cuerpo del esternón confirmada por tomografía axial computerizada.
Acude al servicio de urgencia de nuestro hospital con cuadro de tos productiva, disnea y dolor esternal que empeoraba con la inspiración, con un valor en la Escala Verbal Numérica (EVN) de 6/10 en reposo y al toser un valor de 9/10. El dolor es de características punzantes e interfiere con el reposo nocturno. En el examen físico del aparato respiratorio presentaba frecuencia respiratoria de 18 ciclos/minuto y auscultatoriamente disminución del murmullo vesicular en ambas bases pulmonares con crepitaciones bi-basales. Saturación periférica de oxígeno de 92% en aire ambiente.
La radiografía de tórax simple muestra una acentuación de la trama broncovascular y un engrosamiento de las paredes bronquiales.
Se consigue el control del dolor en la inspiración después de la administración de 20 miligramos (mgr.) de morfina subcutánea (sc.) pero sin control del dolor irruptivo al toser que mantiene un valor de 9/10 según EVN. El paciente es internado con el diagnóstico de infección respiratoria alta y dolor esternal irruptivo de difícil control.
En el ingreso hospitalario se administró antibioterapia empírica así como analgesia con anti-inflamatorios no esteroideos y morfina (25 mgr. de morfina sc. cada 4 horas y 25 mgr sc. de morfina como medicación de rescate hasta de 1 en 1 horas a demanda si dolor no controlado). Se mantiene el control del dolor basal pero sin mejoría del dolor al toser. No consigue colaborar en la ejecución de cinesioterapia para mejorar toilette bronquial por dolor.
En busca de alternativas analgésicas, el servicio de onco-hematología contacta con el departamento de anestesiología de nuestro hospital. En discusión de grupo multidisciplinar se intenta encontrar una alternativa analgésica loco-regional que evite la progresión de opioides que provocaría sedación, supresión de la tos y eventual depresión respiratoria contraproducente para el proceso infeccioso del paciente.
La fractura presente en nuestro paciente se encuentra a nivel de la unión del manubrio y el cuerpo esternal, zona que recibe la inervación de los primeros cuatro nervios intercostales de una forma bilateral. Para un adecuado bloqueo de estos dermatomos se opta por la realización de un bloqueo interfascial pecto-intercostal con colocación de catéter bilateral para perfusión continua de anestésico local bajo control ecográfico.
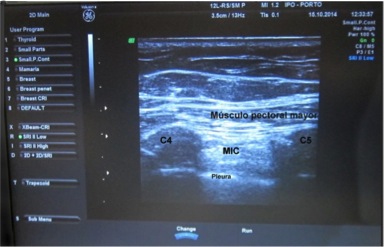
Después de una monitorización adecuada básica (saturación periférica de oxígeno, electrocardiograma y presión arterial no invasiva) se realizó el PIFB bajo control ecográfico. Con el paciente en decúbito supino colocamos una sonda lineal 6-13 megahercios (MHz) a nivel de quinto espacio intercostal, 2 cm. paralela al eje longitudinal del esternón. Fueron identificados en el plano superficial, el tejido celular subcutáneo y el músculo pectoral mayor (MPM), en el plano intermedio, los músculos intercostales entre las costillas y en el plano profundo, pleura y pulmón (figura 1).
Fue introducida una aguja de Tuohy 18 Gauge (G) en plano desde caudal a craneal. Se avanzó la aguja posicionando la punta en el plano interfascial existente entre el músculo intercostal externo y el MPM. Se administraron 2 ml. de suero fisiológico para comprobar la correcta colocación de la aguja en el plano interfascial, verificándose la separación de los planos fasciales. Posteriormente fueron administrados 6 ml. de ropivacaína 0,2% en tiempo real bajo visión ecográfica. Introdujimos un catéter 20 G hasta 5 cm. después de la punta de la aguja. Se conectó el catéter a un elastómero que contenía ropivacaína 0,125% a un ritmo de perfusión de 5 ml./hora. El mismo procedimiento fue realizado en el lado contralateral.
Figura 1-Identificación ecográfica de estructuras anatómicas.
Músculo pectoral mayor. Cuarta costilla (C4). Quinta costilla (C5). Músculo intercostal (MIC). Pleura.
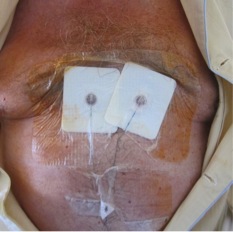
Los catéteres se mantuvieron durante 5 días (figura 2). Durante este tiempo el paciente permaneció hemodinámicamente estable y no se observaron complicaciones de la administración continua de anestésicos locales. Se consiguió una franca mejoría del dolor irruptivo con un valor en la EVN de 2 al toser, consiguiéndose una tos eficaz con exteriorización de secreciones y adherencia del paciente a los ejercicios de cinesioterapia. El internamiento duró 12 días con evolución favorable del cuadro respiratorio. Antes del alta hospitalaria, y debido a la resolución completa del cuadro infeccioso respiratorio, se pudo proceder a la realización de cifoplastia de la fractura patológica lumbar con anestesia general y en decúbito ventral.
Figura 2-Fijacion de los catéteres con localización paraesternal bilateral.
Se mantuvieron en el paciente durante 5 días conectados a elastómeros conteniendo ropivacaína.
Discusión
El mieloma múltiple es un tumor maligno de células plasmáticas asociado muy frecuentemente a fracturas patológicas. La proliferación de células plasmáticas anómalas trae como consecuencia un aumento del riesgo de infecciones por compromiso del sistema inmunitario así como una disminución de la actividad y del número de células productoras de glóbulos rojos y plaquetas.
En el caso que nos ocupa, además de estas alteraciones intrínsecas de la enfermedad de base, el tratamiento del paciente consistía en melfalan, un potente quimioterápico que puede provocar reacciones adversas como leucopenia, anemia y trombocitopenia. Todo este contexto nos llevó a ponderar el tipo de técnica loco-regional adecuada en un paciente de elevado riesgo como el nuestro.
El método ideal para el manejo del dolor en esta situación es aquel que de una forma simple nos permita una completa analgesia, respiración profunda y tos eficaz así como la colaboración del paciente con los ejercicios de fisioterapia. La realización de bloqueos centrales garantiza un adecuado control analgésico, pero deberían ser evitados por el aumento de riesgo de complicaciones hemorrágicas en pacientes oncohematológicos.
El bloqueo intercostal y el bloqueo interfascial pecto-intercostal son ambos bloqueos periféricos que permiten la analgesia esternal siempre que sean realizados bilateralmente. El bloqueo intercostal presenta una mayor dificultad técnica con respecto al PIFB, sobre todo en el abordaje de los primeros nervios intercostales por la presencia del omóplato (1). El bloqueo intercostal con inyección múltiple bilateral tiene un efecto analgésico limitado, un posible aumento de la morbilidad y es poco confortable para el paciente durante su realización por las punciones repetidas. Respecto al bloqueo intercostal continuo, sabemos que presenta una alta tasa de mal posicionamiento de catéteres y tiene una distribución no predecible del anestésico local como ya ha sido descrito en la literatura (2).
De una manera sencilla y reproducible, el PIFB permite ecográficamente realizar el bloqueo de las ramas cutáneas anteriores de los nervios intercostales en el momento que perforan los músculos intercostales y la fascia pectoral profunda cerca del esternón. Estas ramas son responsables de la inervación de la piel de la parte anterior del tórax, así como de la inervación perióstica del esternón. Fue descrito por primera vez por Fajardo y colaboradores (3,4), con aplicación inicial para cirugía de mama y aplicado posteriormente en otros contextos (5).
La punción pleural, la punción vascular inadvertida y la absorción sistémica del anestésico local son las potenciales complicaciones. En este sentido es aconsejable siempre el avance de la aguja sobre visualización ecográfica para visualizar la pleura y la utilización del eco-doppler para identificar la arteria torácica interna y sus ramas. Para conseguir una reducción de la absorción sistémica del anestésico local se debe usar la concentración mínima del fármaco capaz de producir un buen control analgésico y se añadirán vasoconstrictores a la dilución.
Aún destacar la posibilidad de complicaciones hemorrágicas durante la realización del PIFB, siendo disminuida su incidencia con la utilización de eco-doppler. Las complicaciones hemorrágicas en este contexto son de fácil diagnóstico y tratamiento así como con consecuencias clínicas de menor gravedad cuando comparadas a hemorragia en el sistema nervioso central.
Bibliografía
1.- Karmakar MK, Ho, AM. Acute pain management of patients with multiple fractured ribs. The journal of Trauma injury, infection and critical care 2003; 54 (23): 615-625. (PubMed).
2.- Mowbray A, Wong KK, Murray JM. Intercostal catheterization: an alternative approach to the paravertebral space. Anaesthesia 1987; 42: 958-961. (PubMed).
3.-Fajardo M, Garcia FJ, López S, Dieguez P, Alfaro P. Bloqueo de las ramas cutáneas laterales y anteriores de los nervios intercostales para analgesia de mama. Cir Maj Amb 2012; 17: 95-104.
4.- Fajardo M, Garcia FJ, López S, Dieguez P, Alfaro P. Abordaje ecoguiado de las ramas cutáneas de los nervios intercostales a nivel de la línea axilar para cirugía no reconstructiva de mama. Cir May amb 2013; 18(1):3-6.
5.- López-Matamala B, Fajardo M, Estébanez-Montiel B, Blancas R, Alfaro P, Chana M. A new thoracic interfascial plane block as anesthesia for difficult weaning due to ribcage pain in critically ill patients. Med Intensiva 2014 Oct; 38(7): 463-5. (PubMed).