Pérez Fernández-Escandón, A. Guadalupe Fernández, N. Ferrero de Paz, J. Rodriguez de la Fuente, C.
MIRs. Servicio de Anestesia-Reanimación y tratamiento del dolor. Complejo Asistencial Universitario de León.
Introducción
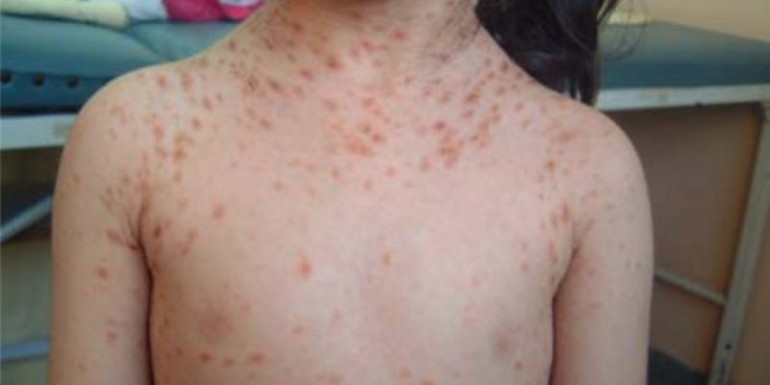
Las mastocitosis son un grupo heterogéneo de enfermedades que se caracterizan por la proliferación de mastocitos y su posterior acumulación. Pueden estar limitadas a la piel (mastocitosis cutánea) o infiltrar la médula ósea y otros órganos con o sin afectación cutánea (mastocitosis sistémica) (1). La degranulación de los mastocitos puede desencadenarse por agentes físicos (cirugía), psíquicos (estrés) o químicos (fármacos histaminoliberadores). La incidencia de anafilaxia es mayor en adultos y en las formas sistémicas de mastocitosis, sin embargo, el riesgo de degranulación no se correlaciona con la masa mastocitaria, la concentración plasmática de triptasa o el carácter sistémico o cutáneo de la enfermedad (2). La mastocitosis se asocia a mutaciones somáticas del c-kit, una proteína transmembrana con actividad tirosina-quinasa intrínseca relacionada con la activación y supervivencia de los mastocitos.
Caso clínico
Presentamos el caso de una niña de 9 años y 30 kg de peso que acudió al Servicio de Urgencias por dolor abdominal de 24 horas de evolución compatible con apendicitis, destacando a nivel analítico leucocitosis con desviación izquierda. La paciente presentaba como antecedentes alergia a pólenes de gramíneas y estaba diagnosticada de mastocitosis cutánea. Era seguida y controlada por el Centro de Estudios de Mastocitosis de Castilla-La Mancha (CLMast), de la Red Española de Mastocitosis (REMA). No tenía ningún antecedente quirúrgico. No seguía ningún tratamiento crónico.
Se indicó la realización de una laparotomía de urgencia. Se realizó una incisión horizontal de 5cm. Una hora antes de la cirugía como manejo preoperatorio, se administró a la paciente dexcloferamina 5 mg i.v, ranitidina 50 mg i.v y metilprednisolona 1 mg.Kg-1 i.v. Como profilaxis antibiótica se administró 500 mg i.v de amoxicilina-clavulánico. Antes de la entrada a quirófano se administró escopolamina 5 µg.Kg-1 i.v. A su llegada a quirófano se monitorizó pulsioximetría, electrocardiografía y presión arterial no invasiva. Se realizó una inducción inhalatoria con sevoflurano al 8%, alcanzándose tras 4 minutos una CAM de 2,5 para proceder a una intubación sin relajantes musculares. Se colocó un tubo endotraqueal de 5,5 mm. Antes de iniciar la cirugía, para el control del dolor intraoperatorio y postoperatorio se realizó un bloqueo del plano transverso del abdomen (TAP) con levo-bupivacaína 2,5mg.dL-1 con una dosis total de 2 mg.Kg-1, lo que corresponde a un volumen anestésico de 25 ml. El bloqueo se realizó guiado por ecógrafo con sonda convex de 10MHz. Se realizó un único pinchazo en la línea axilar media en el punto medio entre la cresta iliaca y la última costilla. Se depositó el anestésico entre el oblicuo interno y el transverso del abdomen para bloquear la rama anterior de los 6 nervios torácicos bajos (T7-T12) y el primer nervio lumbar (L1). El mantenimiento de la anestesia se realizó con sevofluorane 0,8 CAM. Antes de finalizar la cirugía se administró paracetamol 15mg.Kg-1 i.v. La intervención duró 40 minutos, permaneciendo hemodinámicamente estable. Posteriormente, la paciente es llevada a la Unidad de Reanimación Postanestésica (URPA) donde se pautó para el control del dolor postoperatorio paracetamol 15 mg.Kg-1 i.v/8h. Precisó 0,5 µg.Kg-1 de fentanilo como rescate para el control del dolor. La evolución fue favorable y a las 24 horas la paciente fue dada de alta con unos valores según la escala visual analógica de 0 y 1.
Discusión
El principal reto que nos plantea un paciente con mastocitosis es la posibilidad de que se desencadene una reacción anafiláctica. El estrés, el frío, la cirugía o los fármacos como el atracurio favorecen la degranulación de los mastocitos y con ello la liberación de histamina. Por tanto, nuestro principal objetivo fue evitar todos aquellos fármacos o situaciones que favorecieran la liberación de histamina. El uso de medicación preoperatoria con antiH1, antiH2 y corticoides está recomendado en los pacientes con mastocitosis aunque nunca ha sido evaluado en ensayos controlados con placebo (3). Se utilizó escopolamina buscando el efecto ansiolítico y antisecretagogo, recordando la importancia de evitar el uso de atropina en estos pacientes por ser liberador de histamina. La dosis de escopolamina recomendada en niños es de 5 µg.kg-1. Para evitar la hipotermia utilizamos fluidoterapia intravenosa con calentadores de suero a 40ºC y una manta de aire caliente. Se optó por una inducción inhalatoria, con el fin de utilizar el sevoflurano, agente no liberador de histamina. En cuanto a las opciones para el bloqueo neuromuscular se debe evitar el uso de atracurio y mivacurio. Se decidió la realización de un TAP previo a la inducción a la paciente para disminuir las necesidades de opioides pues, aunque en la práctica clínica hay experiencias positivas con varios de ellos, el uso de morfina está formalmente contraindicado por su poder histamino-liberador (4). En el postoperatorio la paciente a pesar del TAP presentó dolor. El dolor y la ansiedad pueden inducir la degranulación de mastocitos, el uso de analgésicos sobretodo opioides puede estar indicado para la analgesia postoperatoria. Por ello utilizamos 15 µg de fentanilo, sin presentar ningún efecto adverso ni más requerimientos de opioides. Se evitó la utilización de AINES debido a la capacidad histamino-liberadora de estos fármacos.
En conclusión, la mastocitosis es una enfermedad rara que supone un aumento de la morbimortalidad perioperatoria si no se aplican los cuidados y vigilancia especiales que requieren estos pacientes. La mastocitosis condiciona la técnica analgésica a elegir. Las técnicas locoregionales con anestésicos locales tipo amida son de elección para el tratamiento analgésico en los períodos intra y postoperatorios (5). Deben de evitarse aquellos fármacos y situaciones que puedan provocar una degranulación mastocitaria. El manejo debe de ser individualizado para cada paciente.
Bibliografía
- Escribano L, Akin C, Castells M, Orfao A. Mastocytosis: Current Concepts in diagnosis and treatment. Ann Hematol 2002; 81: 677-90. (PubMed) (PDF)
- Dewachter P, Mouton-Faivre C, Cazalaí J.-B, Carli P, et al: Mastocytosis et anesthésie. Ann Fr d Anesth et de Reanim 2009; 28:61-73. (PubMed) (HTML + PDF)
- Dewachter P, Castells MC, Hepner DL, Mouton-Faivre C. Perioperative Management of Patients with Mastocytosis. Anesthesiology 2014; 120:753-9. (PubMed) (HTML + PDF)
- Martín Tobalina J, Crespo Misas MJ, Alonso O, Carrera A, Martín E: Mastocitosis en la práctica anestésica. A propósito de un caso. Rev Esp Anestesiol. 2006; 53: 521-2 (PubMed)
- Olarra J, Longarela A: Manejo analgésico y anestésico en la mastocitosis sistémica. A propósito de un caso. Rev Soc Esp Dolor. 2010; 17:28-31. (PDF)