Mª Mercedes Olvera García, Carmen Serrano ílvarez, Laura Morales Ruíz.
Mª Mercedes Olvera García, Carmen Serrano ílvarez, Laura Morales Ruíz.
Hospital Universitario Clínico San Cecilio. Granada.
Cómo citar este artículo: Olvera García, M. M. Manejo Anestésico en una paciente con Mastocitosis Sistémica. Revista Electrónica AnestesiaR, 5(1), 5. https://doi.org/10.30445/rear.v5i1.280
Caso
Presentamos el caso de una mujer de 38 años a la que se diagnosticó de Astrocitoma parietal izquierdo subsidiario de tratamiento quirúrgico. Entre sus antecedentes destacaban alergia al diclofenaco, HTA controlada en tratamiento con antagonista del calcio, telangiectasias y mastocitosis diagnosticada hace 10 años.
La paciente fue premedicada en la sala de hospitalización 1 hora antes de la cirugía con midazolam 0,025 mg/kg/iv, ranitidina (1 mg/kgiv), prednisona (1 mgr/kg/iv), dexcloroferamina (5 mgr/iv) y zafirlukast 20 mgr/vo (antagonista de receptor de leucotrienos), siendo posteriormente trasladada a quirófano para craneotomía y exéresis de LOE cerebral.
A su llegada a quirófano se monitorizaron constantes vitales, procediéndose a la inducción anestésica con etomidato (0,3 mgr/kg/iv), rocuronio (0,6 mgr/kg/iv), atropina (0,1 mgr/kg/iv) y Remifentanilo (0,5 mcg/kg/h). Cuando la monitorización TOF fue de 0 y la monitorización BIS de por debajo de 60 se procedió a la intubación orotraqueal con un tubo flexometálico del nº 7 (Cormack-Lehane I/IV) sin incidencias. Se colocó una manta térmica, manteniendo una temperatura corporal en torno a 36 ºC.
Se canalizó arteria radial derecha para control invasivo de PA, vena yugular interna del mismo lado, y se colocó sonda de temperatura esofágica .El mantenimiento de la anestesia se hizo con sevofluorano (1 CAM) y remifentanilo (0,20 mcgr/kg/h).
Se programó ventilación controlada por volumen con VM de 6-8 ml/kg, frecuencia respiratoria 12, FiO2/aire 50/50, PEEP 3, manteniendo el EtCO2 en torno a 28-32 mmHg.
Para la reposición de volumen se usó suero fisiológico 0,9%, Ringer lactato y Plasmalyte. La paciente se mantuvo hemodinámicamente estable durante toda la cirugía. Una hora antes de la finalización se administró paracetamol 1gr/iv y, tras 4 horas de intervención, fue extubada sin incidencias, con TOF >0,9 (reversión bloqueante neuromuscular con neostigmina 20-35 mcg/kg/iv) y BIS >90.
Como analgesia postoperatoria se administró paracetamol (1gr/iv) y fentanést (100 mcgr/iv).
Se trasladó a reanimación para iniciar cuidados postoperatorios inmediatos, donde fue dada de alta 24 horas después.
Discusión
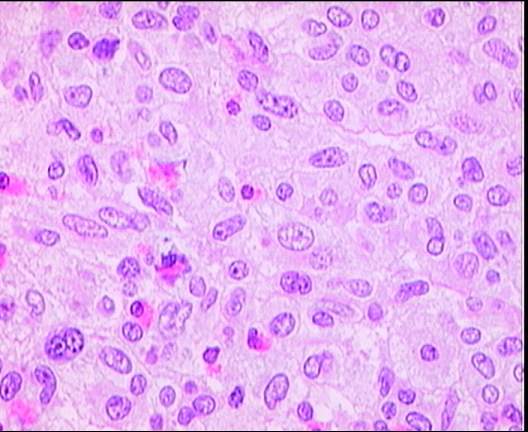
La mastocitosis es un conjunto de alteraciones ocasionadas por la presencia en sangre de un número anormal de células 
Hay determinadas situaciones y fármacos de uso frecuente en anestesia que pueden provocar una degranulación excesiva y desencadenar una reacción anafiláctica, poniendo en peligro la vida del paciente. Esto se produce por la liberación de mediadores químicos mastocitarios (histamina, heparina, triptasa, PGD2, LTC4). La capacidad de degranulación mastocitaria de algunas de estas sustancias se ha comprobado“ in vitro“, pero otras han provocado reacciones graves durante la anestesia.
Los mediadores liberados a través del sistema de complemento 3 o a través de la inmunoglobulina E actúan sobre los órganos dianas como el corazón, vasos, piel pulmón y otros, pudiendo dar lugar a trastornos cardíacos, hemodinámicos y metabólicos similares a los observados en una reacción anafiláctica.
La anestesia general 4 representa, por lo tanto, un riesgo evidente para este tipo de pacientes, y es importante conocer las sustancias que las provocan para dejar constancia de ellas, así como registrar posibles reacciones y no infravalorar su frecuencia.
Hay que evitar estímulos físicos como desencadenantes como el frío, el esfuerzo físico o la fricción.
El paciente debe continuar su tratamiento hasta el día de la cirugía.
En los estados de hiperansiedad, que favorecen la liberación de histamina, se recomienda una premedicación adecuada con benzodiacepinas. Debe comenzar la noche antes y la misma mañana de la cirugía.
Así mismo, deben administrarse los antihistamínicos bloqueadores H1, que son los más eficaces. La utilización de H2 está más controvertida por sus efectos bronquiales y por la inhibición del sistema enzimático microsomal hepático.
Aunque quizás los corticoides en la fase aguda no sean demasiado eficaces, tienen gran utilidad para inhibir los componentes tardíos de la reacción.
Prácticamente todos los fármacos utilizados en anestesia, tanto anestésicos como otros de uso habitual (antibióticos, coloides, derivados sanguíneos, etc.), han sido involucrados en reacción alérgicas relacionadas con un mecanismo histaminoliberador o a través de IgE específica.
Por su nulo efecto histaminoliberador, se aconseja como agente inductor 5 etomidato.
Los relajantes musculares son los responsables de la mayor incidencia de reacciones alérgicas por anestésicos por histaminoliberación (60%). Dentro del grupo de los no despolarizantes el más histaminoliberador es el atracrurio, seguido de vecuronio y pancuronio. Como reversor de elección se presenta la neostigmina. Aún no existen estudios con sugammadex y mastocitosis. En cuanto a los relajantes despolarizantes, la succinilcolina queda desconsejada por provocar liberación de histamina de los mastocitos.
Para el mantenimiento son de elección los agentes inhalatorios. Debemos conseguir una profundidad anestésica adecuada, ya que el mantenimiento en un plano superficial se presta a que determinados estímulos como dolor, tracción de tejidos, manipulaciones, etc., puedan provocar en el organismo una degranulación mastocitaria.
En cuanto a analgésicos, el menos histaminoliberador es el paracetamol, siendo los que más los AINEs derivados propiónicos. Los derivados mórficos menos histaminoliberadores son fentanilo, alfentanilo y remifentanilo.
De los anestésicos locales, deben emplearse derivados de tipo amida debido al mayor potencial alérgico para el grupo éster (puede haber sensibilidad cruzada dentro de cada grupo). Teniendo en cuenta todas estas contraindicacionesm, entendemos que la anestesia locorregional es de elección, y siempre que pudiera ser posible debería sustituir a la anestesia general, administrando también el tratamiento previo de premedicación.
Los beta-bloqueantes deben evitarse. En los pacientes tratados con estos fármacos la reacción alérgica aumenta su severidad como consecuencia de una respuesta parcial de la adrenalina, hipotensión refractaria y bradicardia prolongada. De igual manera, les ocurre a los pacientes con tratamiento con IECAs y fármacos que llevan un bloqueo simpático añadido.
Las moléculas de alto peso molecular, como son los coloides, pueden provocar reacción anafiláctica en las mastocitosis, y su uso está desaconsejado.
Los antibióticos con mayor tasa de liberación de histamina también deben evitarse, como la polimixina, vancomicina, quinolonas o colistina.
Otras sustancias, como contrastes radiológicos, aspirina y sus derivados, también pueden provocar la liberación masiva de mediadores mastocitarios.
Concluimos que el manejo de los pacientes diagnosticados de mastocitosis que se someten a cirugía requiere un conocimiento amplio de las situaciones y fármacos que pudieran provocar una reacción anafiláctica por degranulación mastocitaria, ya que muchas de estas sustancias responsables utilizamos habitualmente en nuestra práctica diaria.
Mª Mercedes Olvera García (2) Carmen Serrano ílvarez (2) Laura Morales Ruíz (2) (2) Adjunto clínico FEA Anestesiología Hospital Universitario Clínico San Cecilio. Granada.Bibliografía
1.- Mertes PM, Laxenaire MC. Allergic reactions occurring during anaesthesia. Eur J Anaesthesiol 2002;19(4): 240-262. (PubMed)
2.- Escribano L, Villarubia J, Cervera C, Bellas C. Mastocitosis sistémica: clasificación clínica, diagnóstico y tratamiento. Medicine 1996; 7:1367-1373. (PubMed) (pdf)
3.- Kovarova M, Rivera J. A molecular understanding of mast cell activation and the promise of anti-allergic therapeutics. Curr Med Chem 2004; 11(15): 2083-2091. (PubMed)
4- Igea JM, Cuevas M, Fernández M, Lázaro M. Anestésicos generales: poder liberador de histamina sobre los leucos. Rev Esp Alergol Inmunol Clin 1995; 10:79-86. (PubMed) (pdf)
5.- Longás J, Martínez J, Muñoz L, Girón JA, Gonzalo I, Pardillos C. Manejo anestésico en la mastocitosis. Rev Esp Anestesiol. Reanim 2005; 52:105-108. (PubMed) (pdf)