 Aveiga Valencia, D.A. 1, Renedo Corcóstegui, P. 2, de Luis Cabezón, N. 1, Martínez Hurtado, E 3.
Aveiga Valencia, D.A. 1, Renedo Corcóstegui, P. 2, de Luis Cabezón, N. 1, Martínez Hurtado, E 3.
Servicio de Anestesiología, Reanimación y Tratamiento del Dolor.
1. Hospital Universitario de Basurto, Bizkaia. 2. OSI Alto Deba, Mondragón, Gipuzkoa. 3. Hospital Universitario Infanta Leonor, Madrid.
Artículo Original: Mushambi MC, Kinsella SM, Popat M, Swales H, Ramaswamy KK, Winton AL, Quinn AC. Obstetric Anaesthetists’ Association and Difficult Airway Society guidelines for the management of difficult and failed tracheal intubation in obstetrics. Anaesthesia. 2015 Nov;70(11):1286-306. doi: 10.1111/anae.13260. (PubMed) (pdf)
Introducción
Recientemente se han publicado las Guías de la Difficult Airway Society Británica (DAS) para el manejo de la intubación traqueal difícil en obstetricia 2015. Estas guías surgen del trabajo que comenzaron en 2012 los comités de la Obstetric Anaesthetists’ Association (OAA) y la propia DAS para desarrollar unas directrices en el Reino Unido sobre el manejo de la vía aérea difícil en obstetricia.
La tasa de fracaso de intubación en pacientes obstétricas se ha mantenido sin cambios en las ultimas 4 décadas, lo que demuestra la importancia de la creación de guías para el manejo de vía aérea (VA) difícil y fracaso de intubación en este tipo de pacientes, tal y como se ha reflejado en una interesante editorial del mismo número.
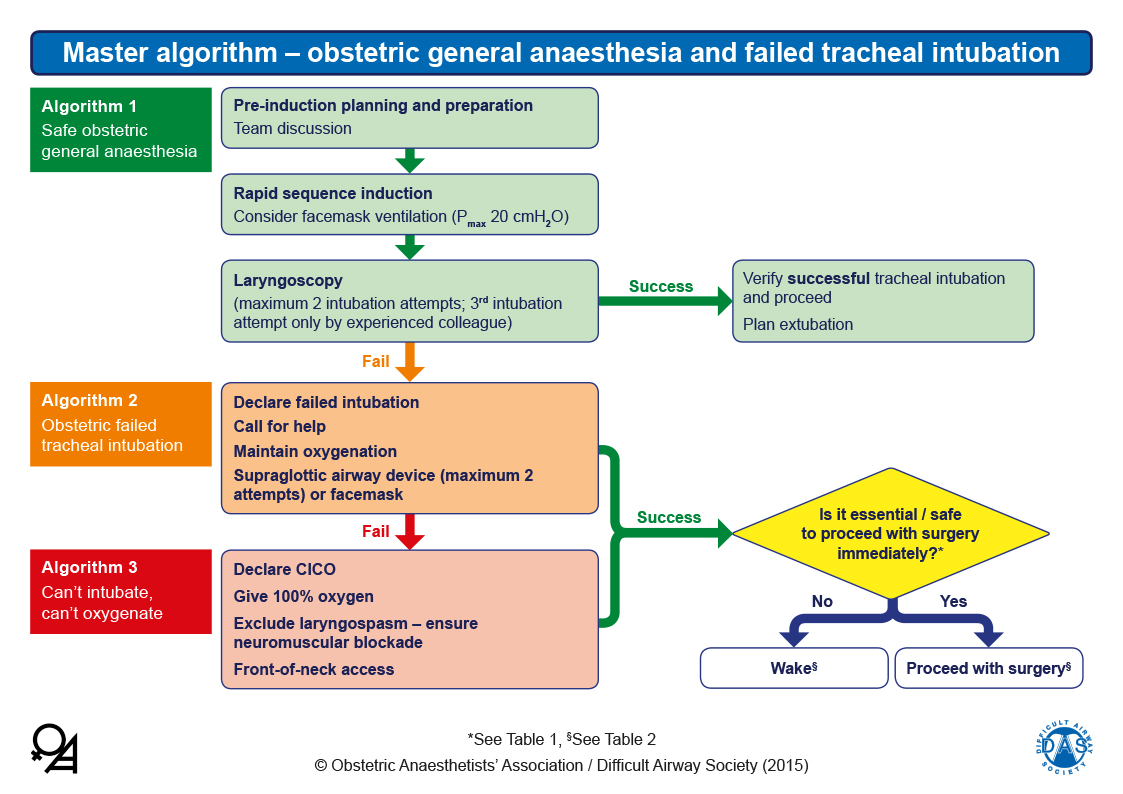
Estas guías comprenden 3 algoritmos y 2 tablas:
— El primero es un algoritmo básico que proporciona una visión general de conjunto. El Algoritmo 1 proporciona un marco sobre cómo optimizar una técnica anestésica general segura en la paciente obstétrica, haciendo especial énfasis en la comunicación, la planificación y trabajo multidisciplinar.
— El Algoritmo 2 resume el manejo después de declarar una situación de fracaso de la intubación traqueal, con puntos de decisión clara, intentando fomentar el uso temprano de un dispositivo supraglótico (preferiblemente de segunda generación) si procede.
— El Algoritmo 3 cubre el manejo de de la situación «no se puede intubar, no se puede oxigenar«, y el acceso de emergencia a la vía aérea desde la parte anterior del cuello, incluyendo la necesidad de realizar una «cesárea perimortem» si no se puede lograr la oxigenación materna.
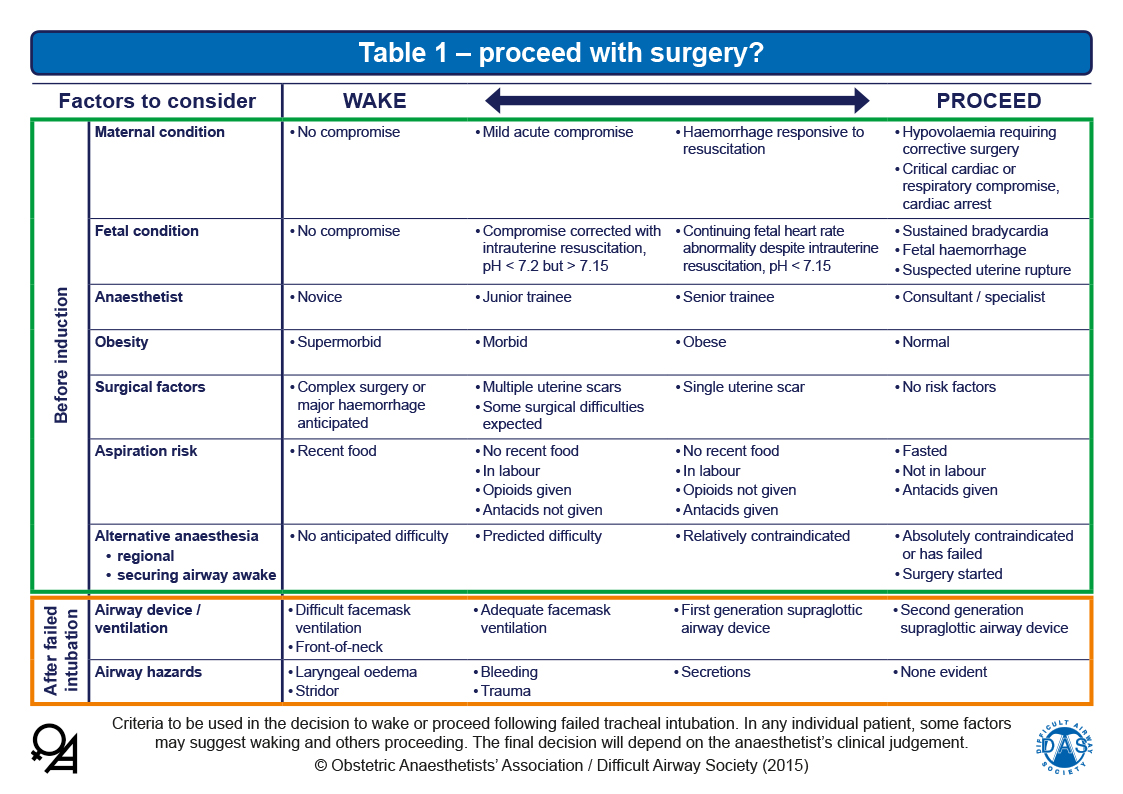
— La tabla 1 muestra una estructura planificada para evaluar los factores individuales relevantes en la decisión de despertar a la paciente o proceder con la intervención en caso fallo de la intubación. Esta tabla 1 también está diseñada para ser utilizada como una herramienta de enseñanza, facilitando la discusión y aprendizaje sobre la difícil naturaleza de la toma de decisiones ante una intubación fallida.
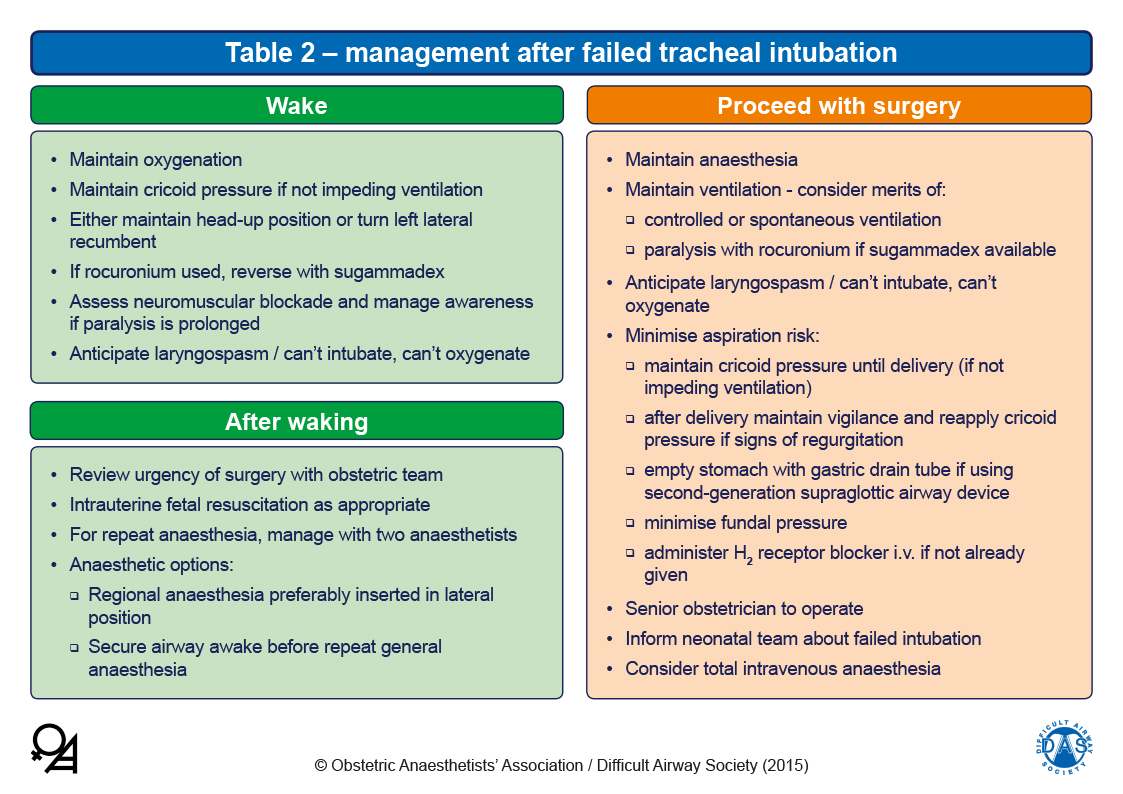
— La tabla 2 da las consideraciones prácticas de cómo se debe despertar a la paciente o proceder con la cirugía. El documento cubre recomendaciones sobre fármacos, nuevos equipos, etc.
A continuación presentamos los algoritmos, los accesos a los recursos originales, incluido el artículo original en Anaesthesia, así como un resumen de lo que nos ha parecido más relevante de estas nuevas guías.
Anestesia General Obstétrica Segura
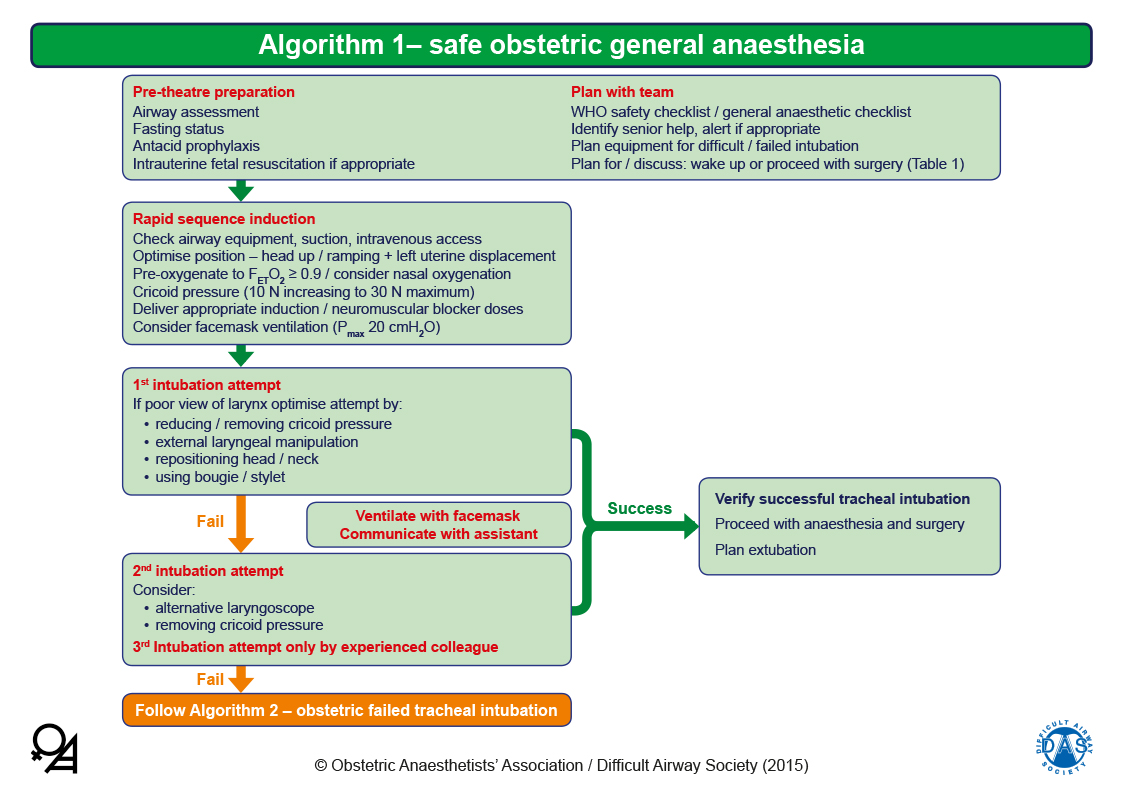
Evaluación de la vía aérea: para orientarnos sobre la posibilidad de una Vía Aérea Difícil (VAD).
Ayunas y profilaxis antiácida: el régimen más común para la preparación gástrica antes de una cesaría electiva es la combinación de antagonistas de recetores H2 la noche anterior y 2 horas antes de la intervención, asociado o no a procinético.
Despertar o continuar con la cirugía: debatir con el equipo obstétrico la posibilidad de despertar en caso de intubación fallida. Las indicaciones principales para continuar con la anestesia general son el compromiso materno y el sufrimiento fetal secundario a causa irreversible. La primera indicación para despertar a la paciente es la imposibilidad de ventilación por edema glótico y obstrucción de la vía aérea, a pesar de haber usado un Dispositivo Supraglótico (DSG).
Posición óptima: la cabecera elevada 20-30° incrementa la capacidad residual funcional, el tiempo seguro de apnea y la visión laringoscópica.
Preoxigenación: se recomienda una Fet02 ≥ 0.9. Es necesario un flujo de aire fresco ≥ 10 l./min. para una efectiva desnitrogenacion, así como también un correcto sellado de la mascarilla para evitar fugas.
Presión crinoidea: evidencia actual recomienda aplicar una fuerza de 10 N inicialmente e incrementar a 30 N una vez perdida la consciencia.
Agentes anestésicos y dosis: se recomienda el uso de propofol.
El Suxametonio ha sido el bloqueador neuromuscular estándar para inducciones de secuencia rápida por su acción instantánea y su corta duración. Una alternativa adecuada es la utilización de altas dosis de Rocuronio (1-1.2 mg./kg.) con Sugammadex como respaldo.
Ventilación con mascarilla facial: actualmente es recomendada la ventilación con mascarilla facial (MF) con una presión < 20 cmH2O.
Primer intento de intubación: ante una mala visión laringoscópica, eliminar la presión cricoidea, realizar maniobra BURP o reposicionar la cabeza podrían mejorarla. La inserción del tubo puede facilitarse con un fiador.
Segundo intento: debe ser realizado por el anestesiólogo más experimentado usando equipos alternativos adecuados. Abstenerse de más intentos de intubación es fuertemente recomendado para evitar traumas y pérdida del control de la VA.
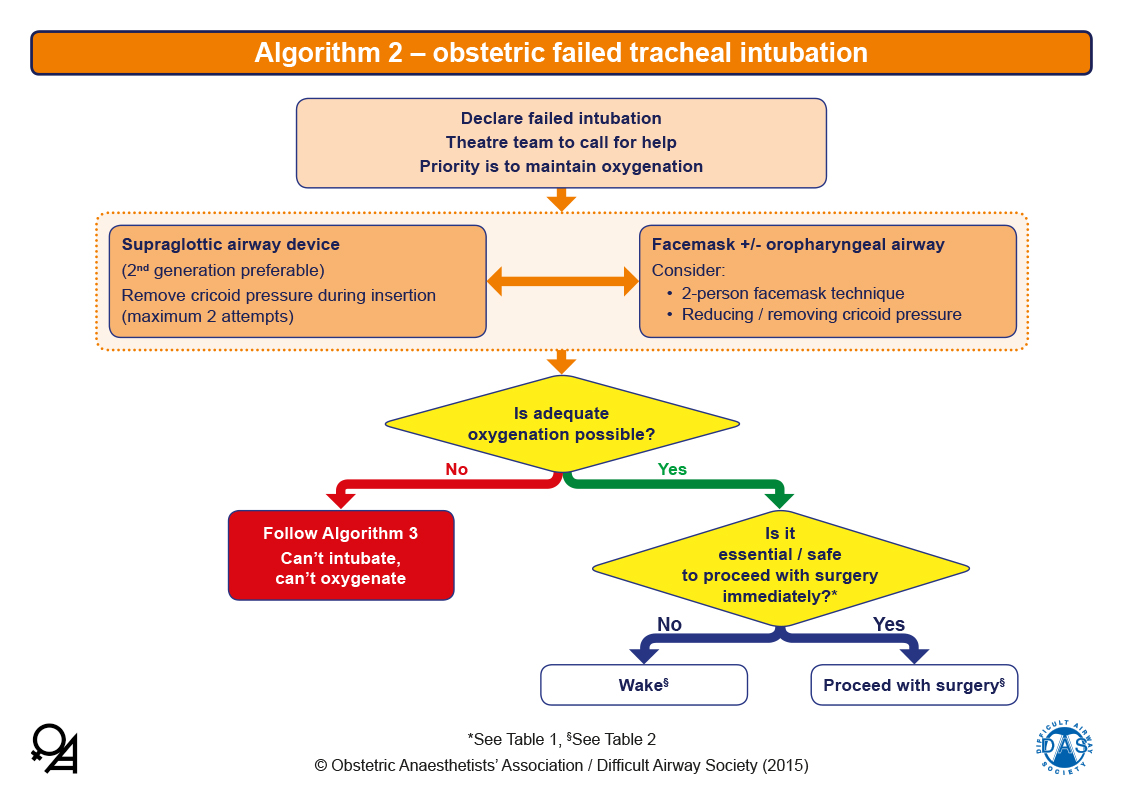
Fallo en Intubación
Una vez llegada a esta situación, la prioridad es mantener una adecuada oxigenación con MF o DSG, prevenir la aspiración y el despertar.
Se empleará un dispositivo orofaringeo, ventilación con asistencia y liberación de presión cricoidea si la ventilación con MF se dificulta.
Si esta falla, se empleará un DSG, preferentemente uno que permita aspiración gástrica (de segunda generación).
Si hay fugas, se debe intentar con otros tamaños. Se recomienda un máximo de 2 intentos de inserción.
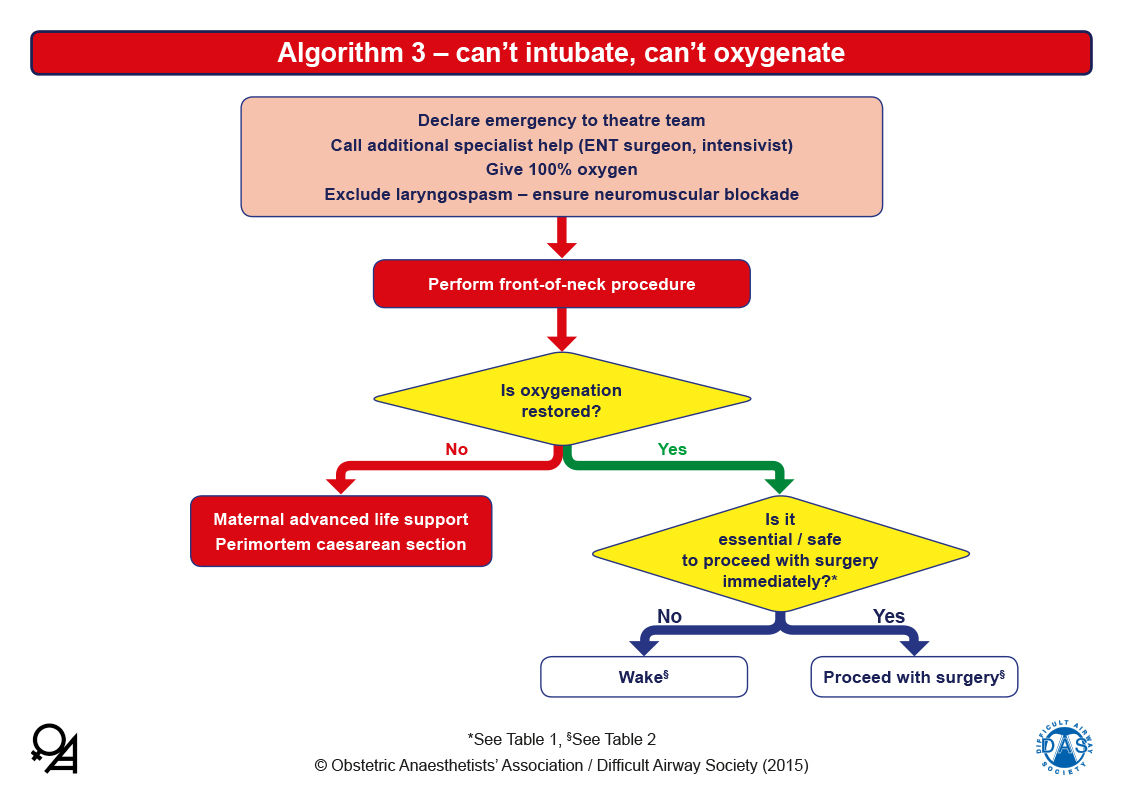
No Intubable/No Ventilable
En caso de llegar a un escenario «No se puede Intubar, No se puede Oxigenar« («can’t intubate, can’t oxygenate» [CICO]), se debe solicitar ayuda de otros especialistas, brindar oxígeno al 100% y excluir el laringoespasmo.
En este momento se debe considerar la realización de acceso quirúrgico a la VA. Si esta falla, se activara el protocolo de RCP, incluyendo cesárea si existe más 20 semanas de gestación.
Manejo Posterior al Fallo de Intubación
– Despertar: brindar una correcta oxigenación, evitar regurgitación manteniendo la presión cricoidea, elevar cabecera del paciente y anticipar posibilidad de laringoespasmo. Si se ha utilizado rocuronio, revertirlo con sugammadex.
– Revisar la necesidad de continuar la cirugía con el equipo obstétrico. En caso afirmativo, las dos opciones preferentes serán la anestesia regional en posición decúbito lateral o asegurar la VA realizando intubación con fibrobroncoscopio con la paciente despierta antes de repetir la anestesia general.
Si se decide continuar con anestesia general se deben considerar los siguientes puntos clave:
– Mantenimiento de la anestesia general con gas (sevoflurano) o TIVA si se prevé problemas de contracción uterina.
– Ventilación controlada con relajantes musculares o espontanea.
– Minimizar el riesgo de aspiración, manteniendo la presión cricoidea y realizando un vaciamiento gástrico con sonda a través del DSG de 2ª generación (si se usó).
Extubación
Usualmente solo se realiza con la paciente despierta, obedeciendo órdenes, manteniendo saturaciones adecuadas y volúmenes tidals adecuados. La posibilidad de reintubación debe ser tenerse en mente.
Conclusiones

En cuanto al acceso quirúrgico del cuello (vía aérea quirúrgica), la incidencia es del 3.4 (0.7 a 9.9, IC del 95%) por cada 100.000 cesáreas con anestesia general (un procedimiento por cada 60 intubaciones fallidas). La literatura arroja una conclusión interesante: el acceso quirúrgico suele llevarse a cabo como un intento de rescate tardío con pobres resultados maternos.
Las guías de intubación difícil de la DAS del 2015 recogen los elementos y pasos esenciales para el manejo anestésico de la paciente obstétrica con la intensión de minimizar la incidencia de intubación oro-traqueal fallida, brindando un manejo óptimo en estos casos.
Bibliografía
1.- Kinsella SM1, Winton AL2, Mushambi MC3, Ramaswamy K4, Swales H5, Quinn AC6, Popat M7. Failed tracheal intubation during obstetric general anaesthesia: a literature review. Int J Obstet Anesth. 2015 Nov;24(4):356-74. doi: 10.1016/j.ijoa.2015.06.008. Epub 2015 Jun 30. (PubMed) (pdf)
_______________________________
The DAS algorithms can be reproduced for non-commercial purposes without explicit request for permission as long as there is proper citation.
For more information click here


Muy buen aporte.
Una muy buena revisión. Un muy buen recordatorio de lo aprendido hace años. Un muy buena actualización. Gracias