Vicente Orgaz M (1) Uriarte Valiente M (2) Ahijado Agudo JM (2), Martínez García E (2) Orgaz Gallego MP (3)
(1) MIR Anestesiología, Reanimación y Terapéutica del Dolor Hospital Universitario Severo Ochoa. Leganés, Madrid.
(2)FEA Anestesiología, Reanimación y Terapéutica del Dolor Hospital Universitario Niño Jesús. Madrid.
(3)FEA Medicina Familiar y Comunitaria CEDT. Tarancón, Cuenca.
Cómo citar este artículo: Vicente Orgaz, M., Uriarte Valiente, M., Ahijado Agudo, J. M., Martínez García, E., & Orgaz Gallego, M. P. (2020). Edema de reexpansión pulmonar “REPE” intraoperatorio tras toracoscopia mediante ventilación unipulmonar. Revista Electrónica AnestesiaR, 10(12), 1. https://doi.org/10.30445/rear.v10i12.776
1. Introducción
El “REPE” (Re-expansion Pulmonary Edema), descrito por primera vez por Carlson et al en 1958 (1), es una complicación poco común que puede ocurrir después del drenaje rápido de un neumotórax o de abundante líquido pleural (2,3). La incidencia en adultos es del el 0-1%. Su mortalidad puede alcanzar el 20% (2,4).
Las hipótesis propuestas para el desarrollo de dicha entidad incluyen, el aumento de la permeabilidad de la microvasculatura pulmonar, cambios en el flujo linfático, disminución de la producción de surfactante y aumento de la presión hidrostática del flujo vascular del pulmón reexpandido (5).
Se caracteriza por el desarrollo agudo de hipoxemia refractaria al oxígeno y la aparición de infiltrados alveolares intersticiales en un plazo de 24 horas tras el drenaje (6).
Son factores de riesgo de REPE: la edad comprendida entre los 20 y 40 años, la duración del colapso pulmonar mayor de 72 horas, la aplicación de altas presiones negativas durante la toracocentesis (20 cm H2O), una rápida reexpansión tras drenajes de altos volúmenes de líquido pleural (> 1.5 L) o la existencia de factores predisponentes para el edema pulmonar (hipoalbuminemia, estasis en la circulación pulmonar) (2,4).
2. Caso clínico
Se expone el caso de una paciente de 16 años, sin antecedentes personales de interés que acudió a urgencias con cuadro clínico de disnea, taquipnea y síndrome constitucional de dos semanas de evolución, sin repercusión hemodinámica. Durante la exploración física, la auscultación pulmonar evidenció que el murmullo vesicular del hemitórax izquierdo se encontraba completamente abolido.
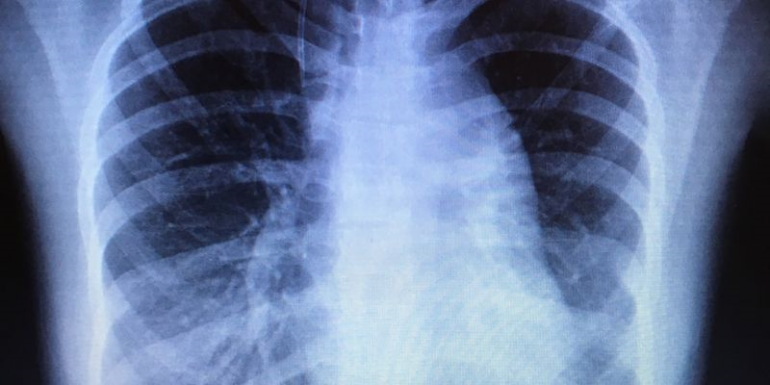
La radiografía de tórax reveló la presencia de derrame pleural izquierdo masivo (Imagen 1).
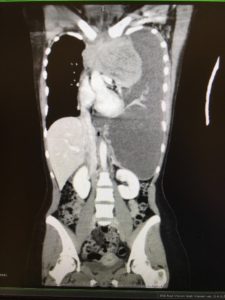
Posteriormente la realización de un TAC body, objetivó una gran masa mediastínica que desviaba la tráquea hacia la derecha junto con derrame pleural masivo que desplazaba cúpula diafragmática izquierda hasta nivel pélvico (Imagen 2 a,b,c).
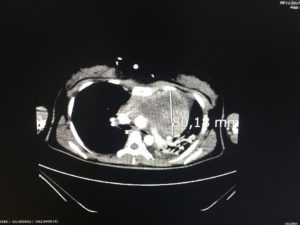
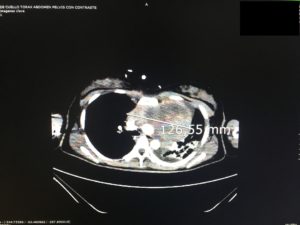
Ingresó en la unidad de cuidados intensivos, donde se le realizó una toracocentesis diagnóstica y terapéutica extrayéndose 750 ml de líquido pleural, cuyo estudio, mostró las características de exudado sin datos concluyentes para ningún diagnóstico, por lo que se decidió la realización de biopsia intraoperatoria.
En quirófano, tras monitorizar a la paciente, se procedió a la inducción anestésica , previa preoxigenación adecuada, con Propofol 2,5 mg/kg, Fentanilo 2,5 mcg/kg, Rocuronio 0,6 mg/kg, Dexametasona 0,1 mg/kg y posterior intubación con tubo de doble luz izquierdo tipo Robertshaw 37 Fr. Se comprobó satisfactoriamente mediante fibrobroncoscopio la posición correcta del mismo tanto en decúbito supino como en decúbito lateral derecho (posición final). Durante la intubación selectiva no se observó desaturación ni signos de inestabilidad hemodinámica, manteniendo SatO2 por encima de 96% y con gasometría arterial sin datos patológicos. El mantenimiento anestésico se realizó con Sevoflurane asociado a dosis de Fentanilo y Rocuronio a demanda.
Tras la apertura torácica se drenaron un total de 2000 ml de derrame pleural seroso y se extrajeron biopsias de la masa mediastínica. Posteriormente se colocó un tubo de drenaje pleural entre 5 y 6º espacio intercostal izquierdo. Una vez finalizado el procedimiento, el pulmón no dependiente fue reexpandido con éxito al comenzar de nuevo con la ventilación bipulmonar.
Se realizó una sueroterapia guiada por objetivos, con aporte de 1200 ml de cristaloides y contabilización de 250 ml de diuresis.
Al finalizar la intervención quirúrgica, después de un total de 2,5 horas, reversión del bloqueo neuromuscular con Sugammadex y recuperación de los reflejos en vía aérea, se extubó a la paciente. Inmediatamente después, se observó una desaturación progresiva de O2 junto con aparición de abundantes secreciones de aspecto espumoso – rosado por boca. Se procedió a la aspiración del contenido y a la ventilación manual con mascarilla facial de la paciente con FiO2 al 100%, presión positiva y con el cabecero elevado 45º. En la auscultación pulmonar se observó abolición completa de murmullo vesicular en hemitórax izquierdo y abundantes crepitantes en hemitórax derecho.
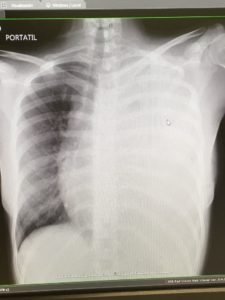
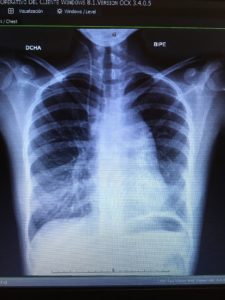
Se extrajeron unos gases arteriales que mostraron los siguientes datos patológicos: pH:7.36, pCO2: 36 mmHg, pO2: 46 mmHg y se realizó una radiografía de tórax urgente en la que se apreciaba imagen compatible con edema agudo de pulmón izquierdo (Imagen 3).
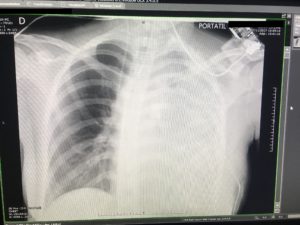
Dada la insuficiencia respiratoria hipoxémica por sospecha de edema de reexpansión pulmonar, la ausencia de mejoría respiratoria a pesar de ventilar con FiO2 al 100% e inicio de compromiso hemodinámico, se procedió a la reintubación de la enferma.
Se realizó un reclutamiento pulmonar llegando a niveles de PEEP de 12 mmHg para poder mantener una oxigenación adecuada.
Tras unos minutos, se observó una mejoría clínica y analítica con SatO2 >90% y PAM> 65 mmHg. La gasometría arterial mostró pH: 7.38; pO2: 73; pCO2: 36,8 mmHg a su salida de quirófano.
La paciente se mantuvo durante 9 días sedoanalgesiada con ventilación mecánica invasiva y niveles de PEEP de hasta un máximo de 12 mmHg. Así mismo requirió la administración de drogas vasoactivas para control hemodinámico durante 5 días (Imagen 4).
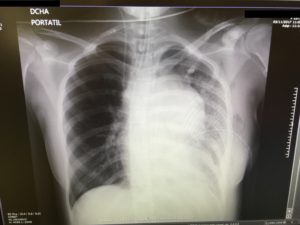
El diagnóstico final de su enfermedad fue un linfoma linfoblástico de células T en estadío III. Tras tratamiento con corticoides a dosis altas (60 mg/kg/día) y quimioterapia intavenosa e intratecal , se observó en la radiografía de control desaparición del edema pulmonar junto con disminución de la masa mediastínica (Imagen 5).
3. Conclusiones
La base fisiopatológica del edema de reexpansión pulmonar es multifactorial y poco conocida. Una de las teorías más prometedoras sugiere que la condición principal es que ocurra un incremento de la permeabilidad capilar pulmonar a causa de la inflamación.
REPE aparece de inmediato o tras 1 hora de la corrección del neumotórax o del drenaje de líquido pleural, aunque se puede visualizar hasta 24 horas después. La mayoría de los pacientes con REPE tienen lesión ipsilateral pulmonar del lado del neumotórax o del derrame pleural.(2,4).
La cronicidad del colapso pulmonar (en especial cuando es > 3 días), junto con la rapidez de la reexpansión pulmonar y la aplicación de presión negativa en el drenaje pleural van a ser factores determinantes en el desarrollo del edema. La magnitud del colapso pulmonar y la ventilación unipulmonar son factores también implicados .
El tratamiento se basa en soporte con oxígeno, reemplazo de sueroterapia, morfina intravenosa y broncodilatadores para pacientes con buena evolución. En los peores casos se necesitará ventilación no invasiva o incluso ventilación mecánica invasiva con altos valores de PEEP. Hay poca evidencia con respecto a los diuréticos y los corticoides (2).
Existe la hipótesis de que la reintroducción del líquido pleural en el espacio pleural podría resolver el desajuste entre la ventilación y la perfusión (V-Q), restableciendo la oxigenación normal (1).
Estrategias preventivas de esta temida complicación podrían ser el uso de bajas presiones de aspiración por el tubo de tórax (< –20 cm H2O) y drenajes pleurales limitados a 1 ó 1.5 L.
Evidencias recientes sugieren que grandes volúmenes de líquido pulmonar podrán ser evacuados de manera segura siempre que se monitoricen las presiones pleurales (6 ).
4. Bibiliografía
1. Carlson RI, Classen KL, Gollan F, Gobbel WG Jr, Sherman DE, Chris- tensen RO. Pulmonary edema following the rapid reexpansion of a totally collapsed lung due to a pneumothorax: A clinical and ex- perimental study. Surg Forum. 1958; 9:367-71. (PubMed)
2. Sunderland, N., Maweni, R., Akunuri, S. and Karnovitch, E. (2016). Re-expansion pulmonary edema: a novel emergency therapeutic option. BMJ Case Reports.2016. doi: 10.1136/bcr-2016- 215076. (PubMed) (HTML) (ePub) (PDF)
3. Sugiyama, Y., Shimizu, F., Shimizu, S., Urasawa, M., Tanaka, S. and Kawamata, M. Severe Re-expansion Pulmonary Edema Induced by One-Lung Ventilation. Respiratory Care. 2015; 60(8):134-140. (PubMed) (HTML)
4. LAI, S., WONG,K.,LIAO, S. And HSIA, S. Re-expansion pulmonary edema in an adolescent girl. Pediatric Emergency Care. 2002; 18(4):297-299. (PubMed)
5. Torreblanca-Marín, M.A., Sánchez-Pérez, M.A. and Genovés-Gómez, H. Lesión pulmonar unilateral aguda secundaria a reexpansión pulmonar. Revista de la Asociación Mexicana de Medicina Crítica y Terapia intensiva. 2007;21(4): 223-226. (PDF)
6. Cantey, E., Walter, J., Corbridge, T. and Barsuk, J. Complications of thoracentesis. Current Opinion in Pulmonary Medicine. 2016; 22(4):378-385.8. (PubMed)
Cómo citar: Vicente Orgaz, M., Uriarte Valiente, M., Ahijado Agudo, J. M., Martínez García, E., Orgaz Gallego, M. P. (2020). Edema de reexpansión pulmonar “REPE” intraoperatorio tras toracoscopia mediante ventilación unipulmonar. Revista Electrónica AnestesiaR, 10(12), 1. https://doi.org/10.30445/rear.v10i12.776