Charco L.M. 1, Ortiz V.E. 1, Villalobos V. 2, Soria A. 3, Bonmatí L. 4, Rubio G. 4
1 FEA Servicio de Anestesiología y Reanimación
2 FEA Servicio de Ginecología y Obstetricia
3 Jefe de Servicio de anestesiología y Reanimación
4 Enfermera Servicio de Anestesiología y Reanimación
Hospital Virgen del Castillo, Yecla (Murcia)
Cómo citar este artículo: Charco Roca, L. M., Bonmatí García, L., & Rubio Postigo, G. (2015). Tromboflebitis extensa como causa de fiebre insidiosa puerperal. Revista Electrónica AnestesiaR, 7(7), 4. https://doi.org/10.30445/rear.v7i7.181
Resumen
Paciente de 36 años que tras puerperio complicado que culminó en histerectomía por atonía uterina presentó fiebre de manera persistente, siendo diagnosticada por tomografía axial computerizada de tromboflebitis extensa con afectación de vena ilíaca derecha, cava inferior y vena ovárica derecha. Con tratamiento conservador consistente en antibioterapia y anticoagulación presentó buena resolución del cuadro clínico.
Introducción
Los eventos tromboembólicos son factores contribuyentes esenciales de morbilidad y mortalidad materna. La enfermedad tromboembólica complicada en el periodo puerperal a menudo se presenta con fiebre de causa desconocida y un dolor abdominal que puede confundirse con síntomas del postparto (1). El diagnostico de estos procesos deben hacerse por tomografía axial computerizada (TAC) (1,2). La terapia antiinflamatoria, antibiótica y anticoagulante oportuna y eficaz puede mejorar significativamente el pronóstico.
Durante el embarazo se producen una serie de cambios anatómicos y fisiológicos que van a favorecer y complicar el diagnóstico y manejo de los fenómenos tromboembólicos. Por su gravedad van a constituir una de las principales complicaciones en el embarazo, parto y puerperio, representando una de las principales causas de mortalidad materna. La verdadera incidencia de trombosis venosa profunda (TVP) y de tromboembolismo pulmonar (TEP) es de entre un 0,26-0,7%. Los factores asociados a un mayor riesgo de TVP son la paridad, cesárea, presencia de varices, edad mayor de 35 años, antecedentes familiares y personales de enfermedad tromboembólica y trombofilia (2,3).
Presentación del Caso
Presentamos el caso de una paciente de 36 años. Como antecedentes destacaban tabaquismo suspendido al inicio del embarazo, 3 embarazos previos (finalizados mediante dos partos vaginales y una cesárea), abuela materna con diabetes, madre con cardiopatía no especificada, y hermana con poliomielitis. Carecía de antecedentes personales ni familiares de enfermedad tromboembólica ni hemorrágica.
Con la gestación a término y trabajo de parto espontáneo se realizó un parto vaginal instrumentado. A continuación comenzó a presentar inestabilidad hemodinámica por sangrado excesivo e hipotonía uterina y precisó la realización de una histerectomía de urgencias por imposibilidad de controlar la pérdida hemática. La paciente precisó la transfusión de 4 concentrados de hematíes y 2 unidades de plasma fresco congelado.
Tras la intervención la paciente fue ingresada en Reanimación para su manejo y estabilización, siendo dada de alta a la planta de hospitalización a las 24 horas. A continuación presentó fiebre sin foco aparente, de manera persistente, que se inició a las 48 horas del parto. Se realizaron cultivos de sangre y orina, que resultaron negativos, exudado vaginal, eco de abdomen y transvaginal sin hallazgos de interés. Fue manejada inicialmente con antibioticoterapia de manera infructuosa (Augmentine ““ Flagyl ““ Gentamicina, y posteriormente ertapenem) hasta que fue diagnosticada por TAC una trombosis de vena ilíaca derecha y cava inferior hasta la altura de venas renales, trombosis de vena ovárica derecha y afectación de la grasa perivascular por posibles cambios inflamatorios (Figura 1). No se había iniciado profilaxis de ETV en esta paciente hasta el 4º día postoperatorio. Dada la extensión y características clínicas y radiológicas es diagnosticada de tromboflebitis extensa y derivada al servicio de Cirugía Vascular.
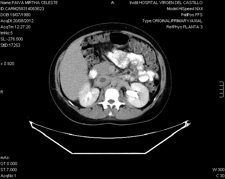
Se comenzó el tratamiento con HBPM 120 mg. subcutánea cada 12 horas y cambio de pauta antibiótica a Piperacilina-Tazobactam. Mejoró el dolor, pero persistía febrícula. Se pautó asimismo hierro oral y se hicieron determinaciones analíticas para estudio de una posible causa trombofílica, destacando ANTIB2GPI positivo.
Tras 15 días de administración de HBPM, la paciente inició tratamiento con Acenocumarol oral y fue dada de alta. Sigue actualmente controles periódicos en consultas externas.
En el TAC realizado a los 4 meses del incidente no se apreciaban signos de trombosis venosa ni tromboflebitis, pero mostraba una vena cava infrarrenal disminuida en calibre por lo que se planteó el diagnostico de una posible cava atrófica post-obstructiva crónica (Figura 2).
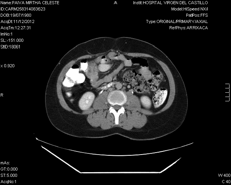
Discusión y Conclusiones
La tromboflebitis pélvica séptica es una complicación puerperal infrecuente con mortalidad mínima que puede aparecer tras parto vaginal (1/2.000) o tras endometritis postcesárea (1-2%) (2,4). Hay que sospecharla ante fiebre persistente de origen desconocido. Se produce por la combinación de tres factores: hipercoagulabilidad, lesión vascular por infección o traumatismo y estasis venoso.
Existe una forma aguda que se llama trombosis aguda de la vena ovárica, producida por un gran trombo en la vena ovárica. Se manifiesta por fiebre en picos acompañada de sudoración, taquicardia, dolor abdominal agudo y brusco. Se palpa una masa alargada y blanda en FID, también puede haber íleo paralítico, tromboembolismo pulmonar en 1/3 de los casos, y a veces metástasis infecciosas.
La forma crónica se manifiesta como fiebre de origen desconocido, se produce por múltiples microtrombos en los capilares venosos pélvicos. El estado general está menos afectado y no se acompaña de otros signos y síntomas. Se diagnostica generalmente por exclusión o al ver la correcta respuesta al tratamiento anticoagulante. Hay que realizar diagnóstico diferencial con un absceso o hematoma pélvico. El tratamiento es heparina a dosis terapéutica durante 7-10 días. Se añaden antibióticos de amplio espectro vía parenteral (los mismos empleados para la endometritis). Cuando falla el tratamiento médico puede estar indicada la ligadura de la vena o la venotomía con aspiración del coágulo si existe afectación por encima de las venas renales.
Posibles complicaciones respiratorias que causen fiebre son atelectasia o neumonía por aspiración bacteriana. La atelectasia se produce en las primeras 24 horas en mujeres sometidas a cesárea con anestesia general. Es la causa más frecuente de fiebre puerperal extragenital y se manifiesta por fiebre, taquipnea, taquicardia, disminución de ruidos respiratorios y crepitantes en bases pulmonares. Suele resolverse espontáneamente en 3-5 días y si no ocurre esto hay que pensar en la posibilidad de aspiración.
Tanto la tromboflebitis venosa superficial como la profunda pueden originar fiebre puerperal. El diagnóstico viene dado por la exploración física (extremidad tumefacta y dolorosa, sensibilidad en la pantorrilla), y el tratamiento consiste en la administración de heparina y vendaje compresivo de la pierna.
El diagnóstico de la enfermedad tromboembólica debe considerarse precozmente en el periodo puerperal, ya sea tras un parto vaginal o cesárea, en las pacientes que presentan fiebre insidiosa. Si no se produce desaparición de la fiebre con la terapia antibiótica intravenosa, de hacerse un TC con contraste de manera oportuna para diagnóstico y terapia orientada (5).
La tromboflebitis pélvica séptica es una complicación puerperal infrecuente con mortalidad mínima que puede aparecer tras parto vaginal (1/2.000) o tras endometritis postcesárea (1-2%). Hay que sospecharla ante fiebre persistente de origen desconocido. Se produce por la combinación de tres factores: hipercoagulabilidad, lesión vascular por infección o traumatismo y estasis venoso. El tratamiento es heparina a dosis terapéutica. Se añaden antibióticos de amplio espectro vía parenteral. Cuando falla el tratamiento médico puede estar indicada la ligadura de la vena o la venotomía con aspiración del coágulo si existe afectación por encima de las venas renales (6,7).
Como conclusión exponemos que la tromboflebitis séptica es una complicación poco frecuente pero grave después del parto. El diagnóstico de certeza, a raíz de la sospecha clínica, está basado en la tomografía axial computarizada (TAC) (2,3,5). La heparina y los antibióticos por vía intravenosa son la base del tratamiento (6,7). La incidencia de TVP durante la gestación es de aproximadamente 1 en 1000 casos. Durante el puerperio es casi tres veces más alta, ante la sospecha es prioritario descartarla.
Bibliografía
- Arslan H,Ada S, Celik S, ToptaÅŸ T. Postpartum ovarian vein and inferior vena cava thrombosis. Case Rep Med. 2014; 2014: 609187. Epub 2014 Jul 10. PubMed
- Gakhal MS1,Levy HM, Spina M, Wrigley C. Ovarian vein thrombosis: analysis of patient age, etiology, and side of involvement. Del Med J. 2013 Feb;85(2):45-50; quiz 59. PubMed
- Angelini M,Barillari G, Londero AP, Bertozzi S, Bernardi S, Petri R, Driul L, Marchesoni D. Puerperal ovarian vein thrombosis: two case reports. J Thromb Thrombolysis. 2013 Feb; 35(2):286-9. PubMed
- Hoffmann J,Amaya B, Grothoff M, Schrock C, Lampe D. Ovarian vein thrombosis as a rare cause of postpartal abdominal pain: a case report. Arch Gynecol Obstet. 2012 Nov; 286 (5): 1331-2. Epub 2012 Jun 19. PubMed
- James AH. Prevention and treatment of venous thromboembolism in pregnancy. Clin Obstet Gynecol. 2012 Sep; 55(3):774-87. PubMed
- Ranchoup Y, Thony F, Dal Soglio S, Farah I, Bosson JL, Villar C, Coulomb M, Ferretti G. Puerperal thrombophlebitis and the ovarian vein with extension to the inferior vena cava. J Radiol. 1998 Feb;79(2):127-31. PubMed
- Dunnihoo DR, Gallaspy JW, Wise RB, Otterson WN. Postpartum ovarian vein thrombophlebitis: a review. Obstet Gynecol Surv. 1991 Jul;46(7):415-27. PubMed



The inside has my microfiber cloth for sunglasses, computer screen, etc.
Adidas <a href="http://www.absciexus.com/456/" rel="nofollow ugc">http://www.absciexus.com/456/</a>
Nice post. I was checking constantly this blog and I’m impressed! Very helpful information particularly the last part I care for such information much. I was looking for this particular info for a long time. Thank you and good luck.