Carroquino López J*, Pérez Torres C**, Castro Lobo F***.
*F.E.A. Anestesiología, reanimación y tratamiento del dolor. Hospital Universitario de Ceuta.
**F.E.A Otorrinolaringología. Hospital Universitario de Ceuta.
***F.E.A. Anestesiología, reanimación y tratamiento del dolor. Hospital Universitario de Puerto Real.
Cómo citar este artículo: Carroquino López, J., Pérez Torres, C., & Castro Lobo, F. (2020). Cuerpo extraño en hipofaringe tras anestesia general con mascarilla laríngea. Revista Electrónica AnestesiaR, 11(2), 2. https://doi.org/10.30445/rear.v11i2.664
Descripción
Acude al servicio de urgencias de nuestro hospital un varón de 13 años por presentar odinofagia con sensación de cuerpo extraño e imposibilidad para la deglución de sólidos y dificultad para líquidos de 5 días de evolución. Se acompaña de fiebre de reciente comienzo y malestar general. El paciente no presenta antecedentes de interés, salvo orquidopexia bilateral realizada en otro centro hospitalario bajo anestesia general. Según refiere los síntomas empezaron en el postoperatorio, siendo el dolor de garganta y la sensación de cuerpo extraño motivo de consulta al médico responsable. Ante la sospecha de dolor secundario a la manipulación de la vía aérea es dado de alta con analgésicos habituales.
Dada la mala evolución del cuadro se solicita desde urgencias valoración por el servicio de otorrinolaringología. A la exploración física presenta dolor cervical a la palpación del lado derecho sin evidencia de masa ni megalias. Se realiza nasofibrolaringoscopia observándose edema en hipofaringe, repliegue aritenoepiglótico e hipomotilidad de la cuerda vocal derecha.
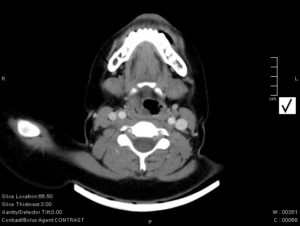
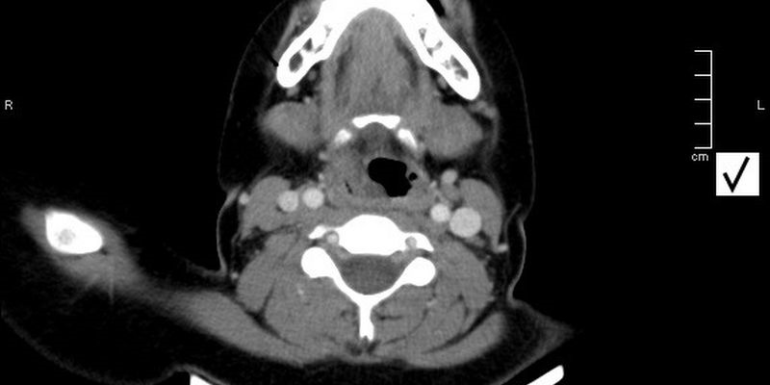
En la analítica destaca leucocitosis 12900/mm3 con neutrofilia de 74%. Se decide ingreso con el diagnóstico de flemón hipofaríngeo posiblemente secundario a la manipulación de la vía aérea y se solicita TAC urgente para descartar la presencia de un absceso. La TAC (figura 1) es informada como engrosamiento de partes blandas que afecta al pliegue aritenoepiglótico derecho y oblitera parcialmente el seno piriforme, extendiéndose sobre el espacio paralaríngeo derecho y muro faríngeo posterior. Se observa de forma muy sutil una disminución irregular de la densidad en el área afectada. No hay compromiso en la luz laríngea ni traqueal. Se pauta tratamiento con amoxicilina-clavulánico 1 g cada 8 horas intravenoso (iv), metilpredinisolona 60 mg cada 12 horas iv, omeprazol 40 mg cada 24 horas iv y paracetamol 1 g cada 8 horas iv.
Evolución
Pasadas 48 horas del ingreso el paciente no presenta mejoría clínica y además comienza con sangrado continuo, aunque de escasa cuantía. Se realiza nueva fibroscopia en la que se evidencia disminución del edema, hecho que pone de manifiesto la presencia de un cuerpo extraño de aspecto transparente que se encuentra adherido a la pared posterior de la hipofaringe.
Se contacta con el servicio de anestesiología para exploración urgente bajo anestesia general, con objeto de extraer el cuerpo extraño y revisar las lesiones causantes del sangrado.
El paciente no presenta alergias conocidas ni otros antecedentes médico-quirúrgicos de interés. Eupneico, sin estridor ni signos patológicos en la auscultación cardiopulmonar. A la exploración de la vía aérea se observa Mallampati II, apertura bucal ligeramente limitada por dolor, pero conservando distancia interdental > 3.5 cm. Sangrado escaso. No hay limitación para la extensión cervical a pesar de referir molestias leves. No se objetivan masas cervicales ni desplazamiento traqueal. En el informe de alta de la cirugía previa no se recoge ningún tipo de evento adverso ni dificultad en el manejo de la vía aérea. Preguntando expresamente a ambos progenitores sobre este aspecto aseguran no tener ninguna información al respecto. Se clasifica como ASA I, se otorga visto bueno y se obtiene consentimiento informado.
Tras discutir el caso con el otorrinolaringólogo y con los datos de la última fibroscopia, que muestran reducción del edema, vía aérea permeable y cuerpo extraño adherido en pared faríngea posterior, se diseña un plan de actuación con la inducción anestésica, relajación neuromuscular e intubación orotraqueal como primera opción, descartando la manipulación del cuerpo extraño previamente por temor a un aumento del sangrado. Una vez dentro de quirófano se repasa la hoja de verificación quirúrgica (cheklist), se marca la casilla de posible dificultad en la vía aérea y se comprueba disponibilidad del carro de vía aérea difícil (VAD). Se preoxigena mediante mascarilla facial y FiO2 100%. La inducción se realiza mediante atropina 0,01 mg/kg, fentanilo 2 mcg/kg, rocuronio 0,6 mg/kg (timing) y propofol 2,5 mg/kg iv. Sin realizar ventilación manual se procede a laringoscopia directa con pala Macintosh nº 3. No se identifica claramente el cuerpo extraño, tan solo el área de sangrado, procediéndose a la intubación orotraqueal mediante tubo flexometálico de 6.5 mm (Cormack-Lehane I).
El mantenimiento se realiza con sevofluorano ajustado según necesidades, transcurriendo el intraoperatorio sin incidencias.
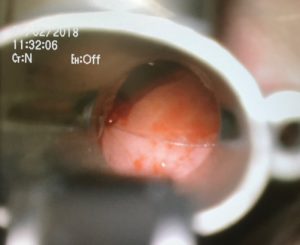
Mediante laringoscopio de suspensión tipo Kleinsasser, el otorrinolaringólogo es capaz de visualizar el cuerpo extraño adherido a la pared de la faringe (figura 2). Una vez retirado se observa herida incisa que precisa revisión y coagulación. El objeto, redondeado y trasparente, es identificado como el plástico protector de un electrodo adhesivo para monitorización intraoperatoria del electrocardiograma (figura 3).

Finalizado el procedimiento el paciente es extubado y trasladado a la unidad reanimación donde evoluciona favorablemente.
Discusión
Los cuerpos extraños en faringe se clasifican según su localización anatómica en nasofaringe, orofaringe e hipofaringe y son frecuentemente vistos en la práctica de la otorrinolaringología. Afecta tanto a niños como adultos y su naturaleza suele estar en relación con la ingesta de alimentos, sobre todo espinas, cartílagos de pescado y huesos de pequeño tamaño. En otras ocasiones son objetos metálicos, monedas o prótesis dentales. La mayor parte de las veces su etiología es accidental y el paciente puede referir la ingesta e incluso el objeto en cuestión. En el caso de los niños pequeños el antecedente de haberlos visto con un objeto en la boca es orientativo. Esto hace que la anamnesis sea fundamental para el diagnóstico1.
La presencia de un cuerpo extraño en hipofaringe produce dolor localizable a punta de dedo y que aumenta con la deglución. La disfagia será mayor o menor en función del tamaño del objeto, pudiendo ser total en caso de cuerpos voluminosos, acompañado además de babeo y sensación de asfixia. Los cuerpos extraños alojados en hipofaringe pueden producir lesiones traumáticas con las consecuentes complicaciones secundarias: hemorragias, abscesos, celulitis cervical y mediastinitis.
En el caso que nos ocupa la clínica de odinofagia, disfagia y sensación de cuerpo extraño aparece tras la realización de una orquidopexia bajo anestesia general, siendo la primera sospecha diagnóstica el daño o lesión de estructuras durante el manejo de la vía aérea. Las lesiones durante la intubación se pueden clasificar según ocurran durante el proceso de colocación, mientras el tubo está introducido, o durante la extubación. No es objeto de este artículo el análisis pormenorizado de todas las lesiones que puedan ocurrir durante la intubación endotraqueal si bien se han descrito laceraciones faríngeas durante la maniobra de inserción2. Otras lesiones descritas están en relación con periodos prolongados de intubación, afectan a la laringe y muchas de ellas cursan con ronquera, disfonía o estridor, condiciones que no presentaba nuestro paciente. Aunque con menor frecuencia, pueden aparecer molestias en el postoperatorio tras el empleo de mascarilla laríngea incluyendo odinofagia, tos o disfonía3. Además, parece existir un aumento de la incidencia cuanto mayor es el tamaño del dispositivo4.
La anamnesis, que como hemos mencionado es fundamental en el diagnóstico del cuerpo extraño faríngeo, fue en este caso lo que retrasó el diagnóstico por no existir el antecedente típico de la ingesta accidental y sí el de la manipulación de la vía aérea. La evolución insidiosa y el inicio del sangrado obligaron a la reevaluación del paciente y la ampliación del diagnóstico diferencial, poniéndose de manifiesto la presencia de un cuerpo extraño no identificado en hipofaringe. Es entonces cuando se propone para revisión bajo anestesia. Resulta evidente que la evaluación de la vía aérea merece una especial atención. Por una parte, el cuerpo extraño ya ha sido visualizado y parece la causa del edema y el sangrado. Por otro lado, el antecedente reciente de manipulación de la vía aérea genera dudas sobre como terminó alojado en la hipofaringe. ¿Pertenece el cuerpo extraño a algún elemento empleado para el control de la vía aérea? ¿Hubo dificultades en su manejo? Dichas dificultades, ¿explicarían la presencia del cuerpo extraño? La exploración del paciente no arrojó predictores de dificultad en la vía aérea, salvo una ligera limitación a la apertura bucal secundaria al dolor. La puntuación según el test de Arné5 fue de 8 puntos considerando la no existencia de historia previa documentada de intubación difícil. La discusión del caso con el otorrinolaringólogo fue fundamental para el diseño del plan de actuación. Se desestimó la posibilidad de retirar el cuerpo extraño antes de asegurar la vía aérea por temor a un aumento del sangrado y porque tras la retirada del mismo sería necesaria la revisión de la lesión subyacente con una duración indeterminada. La intubación fibroscópica no nos pareció la mejor opción ante la posibilidad de movilizar el cuerpo extraño con la punta del tubo de forma inadvertida. La utilización de un videolaringoscopio ofrecía, a nuestro parecer, ventajas sobre la laringoscopia directa ya que amplifica la imagen permitiendo visualizar mejor el cuerpo extraño. Sin embargo, no disponíamos aún de videolaringoscopio pediátrico. El paciente presentaba odinofagia y disfagia, pero no disfonía, estridor o disnea. La fibroscopia confirmaba la permeabilidad de la vía aérea en el recorrido del tubo orotraqueal. Mantener al paciente en ventilación espontánea durante el procedimiento es una práctica ampliamente utilizada, sobre todo para cuerpos extraños alojados en el árbol traqueobronquial, ya que la intubación orotraqueal puede dificultar o hacer imposible el procedimiento. Finalmente se optó por inducción anestésica con relajación neuromuscular e intubación orotraqueal. Se prepararon tubos flexometálicos de distintos tamaños atendiendo a la edad del paciente. Se empleó rocuronio a dosis de 0.6 mg/kg previo a la dosis de hipnótico (timing) para minimizar el tiempo hasta asegurar la vía aérea. En caso de no ser posible la intubación el plan incluía en primer lugar la ventilación manual introduciendo los cambios oportunos (tamaño o tipo de pala, estiletes o guías) para un segundo intento. Un segundo fallo implicaría despertar al paciente. Si en cualquier momento la intubación y ventilación no hubiesen sido posibles (situación NVNI) el equipo estaba disponible para una vía aérea quirúrgica. Creemos que el empleo de dispositivos supraglóticos en caso de necesidad de rescate podría ofrecer pocas garantías, con un efecto impredecible sobre el cuerpo extraño incluso empeorando las lesiones. Aun así, estaban disponibles mascarillas laríngeas de varios tamaños. Finalmente, no tuvimos ninguna dificultad observándose un Cormack-Lehane grado I que permitió la intubación al primer intento.
Parece más que evidente que el cuerpo extraño se inserta de forma iatrogénica e inadvertida. Nuestra sospecha, que no ha podido ser confirmada, es que durante la orquidopexia se empleó una mascarilla laríngea como dispositivo para el control de la vía aérea. La aplicación de lubricante a la mascarilla posibilitó que el objeto extraño quedara adherido a la misma y posteriormente impactado en la hipofaringe. Algo parecido a lo descrito por Kahmke et al6, para un paciente sometido a anestesia general con mascarilla laríngea. En este caso se describe dificultad en su colocación, siendo necesaria la retirada y recolocación. Las molestias referidas en el postoperatorio (odinofagia, disfonía y sensación de cuerpo extraño) se atribuyen inicialmente a la manipulación secundaria a los dos intentos. Sin embargo, la ausencia de mejoría obliga a ampliar el diagnóstico diferencial lo que lleva al descubrimiento de un cuerpo extraño idéntico al nuestro. En nuestro caso, el hecho de que fuese transparente lo hizo pasar desapercibido tanto durante la colocación del dispositivo supraglótico como en la primera fibroscopia. Dadas sus propiedades tampoco se visualizaba en la TAC.
Se trata pues de una serie de circunstancias que propician la colocación iatrogénica e inadvertida de un cuerpo extraño en la hipofaringe, y que se mantiene allí durante 7 días. Como consecuencia se produce una lesión de la mucosa faríngea y sangrado, una complicación que pudo ser solucionada, si bien potencialmente podrían haber ocurrido otras más graves como hemorragia mayor, absceso o mediastinitis, todas ellas con posibles consecuencias fatales. Actualmente existe un especial interés por la seguridad del paciente quirúrgico que se pone de manifiesto con la Declaración de Helsinki del 2010 o la “WHO guidelines for safe surgery”, dentro del programa “Safe surgery saves lives” de la Organización Mundial de la Salud del año 2009 y que han supuesto la generalización del listado de verificación quirúrgico, más conocido como checklist7-9. Este listado incluye una serie de ítems que deben ser valorados antes de la inducción anestésica, antes de la incisión y a la salida del quirófano. En nuestra opinión la correcta verificación del mismo no podría haber evitado el incidente. La Declaración de Helsinki incluye una serie de objetivos para implementar la seguridad del paciente quirúrgico. En su punto número 7 hace referencia a la necesidad de que las instituciones pongan los medios necesarios para la participación en los sistemas de comunicación de incidentes críticos. Los profesionales en última instancia tenemos la obligación de comunicarlos. El análisis posterior de los mismos debe llevar a la toma de las medidas necesarias para que no se repitan. A raíz de este caso y el descrito por Kahmke et al6 creemos que se debe evitar la utilización de elementos poco visibles o transparentes, sobre todo si son de pequeño tamaño, dentro de quirófano ya que pueden pasar desapercibidos, y acabar alojados en el interior del lecho quirúrgico o como en nuestro paciente en la vía aérea. La revisión de los equipos de anestesia y del material que vamos a emplear es otro elemento de seguridad en el que los anestesiólogos debemos poner especial atención. Revisar los tubos y mascarillas antes de su colocación, así como comprobar el estado del neumotaponamiento es una de nuestras rutinas. Aun así, los elementos ajenos deben ser claramente visibles e identificables. Es posible que toda esta iatrogenia se pudiera haber evitado si el plástico protector del electrodo tuviera por ejemplo líneas de color o simplemente hubiese sido opaco.
Bibliografía
1. Gorjón P, Sánchez F, Gil M. Cuerpos extraños faríngeos. Traumatismos faríngeos. En: Libro virtual de formación en ORL. SEORL-PCF [internet]. [citado 17 mar 2018]. (PDF)
2. Bosque Cebolla MD. Lesiones laríngeas postintubación endotraqueal. Factores de riesgo asociados. [Tesis Doctoral]. Barcelona: Departamento de Medicina, Facultad de Medicina, Universidad Autónoma de Barcelona; 2015. (PDF)
3. Ryu JH, Yom CK, Park DJ, Kim KH, Do SH, Yoo SH et al. Prospective randomized controlled trial on the use of flexible reinforced laryngeal mask airway (LMA) during total thyroidectomy; effects of postoperative laryngopharyngeal symptoms. World J Surg 2014 Feb;38(2):519. (PubMed)
4. Grady DM, McHardy F, Wong J,Jin F, Tong D, Chung F. et al. Pharyngolaryngeal morbidity with the laryngeal mask airway in spontaneously breathing patients: does size matter? Anesthesiology 2001;94: 760–6. (PubMed) (HTML)
5. Arne J, Descoins P, Fusciardi J, Ingrand P, Ferrier B, Boudigues D et al. Preoperative assessment for difficult intubation in general and ENT surgery: predic- tive value of a Clinical Multivariate Risk Index. Br J Anaesth. 1998;80:140-6. (PubMed) (PDF)
6. Kahmke R, Woodard CR. Dysphagia, hoarseness, and globus in a postoperative patient. Am J Otolaryngol. 2015;36(2):310-1. (PubMed)
7. World Alliance for Patient Safety. WHO guidelines for safe surgery. Geneva: World Health Organization, 2009. (PDF)
8. WHO: World Health Organization [Internet]. Ginebra: World Health Organization; [actualizado enero 2009; citado 11 oct 2015]. (PDF)
9. Mellin-Olsen J, Staender S, Whitaker DK, Smith AF. The Helsinki Declaration on Patient Safety in Anaesthesiology. Eur J Anaesthesiol. 2010;27:592-7. (PubMed)
Cómo citar: Carroquino López, J., Pérez Torres, C., Castro Lobo, F. (2020). Cuerpo extraño en hipofaringe tras anestesia general con mascarilla laríngea. Revista Electrónica AnestesiaR, 11(2), 2. https://doi.org/10.30445/rear.v11i2.664



Hola nesecito ayuda urgente tengo un cuerpo extraño en la garganta los doctores como en la radiografía no salió nada dicen n lo hacen caso ya llevo tres meses así y es en el lado izquierdo de mi garganta a dónde puedo acudir x favor n lo puedo comer esas cosas se me atraviesa y se encajan