López Herrero R (1) Pérez Herrero MA (2)
(1) MIR Anestesia y Reanimación. Hospital Clínico Universitario de Valladolid
(2) FEA Anestesia y Reanimación. Hospital Clínico Universitario de Valladolid
Cómo citar este artículo: López Herrero, R., & Pérez Herrero, M. A. (2020). Epiglotitis aguda del adulto, entidad todavía no erradicada y potencialmente mortal. Revista Electrónica AnestesiaR, 11(3), 1. https://doi.org/10.30445/rear.v11i3.729
“La vida es un juego de probabilidades terribles, si fuera una apuesta no intervendrías en ella” (Tom Stoppard)
“Vive como si fueras a morir mañana. Aprende como si fueras a vivir siempre” (Gandhi)
Introducción
La epiglotitis aguda del adulto es un proceso inflamatorio supraglótico de rápida instauración y progresión, que presenta una incidencia de 2-3/100.000 habitantes y alta mortalidad debido a la posibilidad de obstrucción total de la vía aérea superior1. La causa infecciosa más frecuente es la infección por Haemophilus influenzae tipo b, aunque también se han aislado otros gérmenes como S.pneumoniae o S pyogenes2.
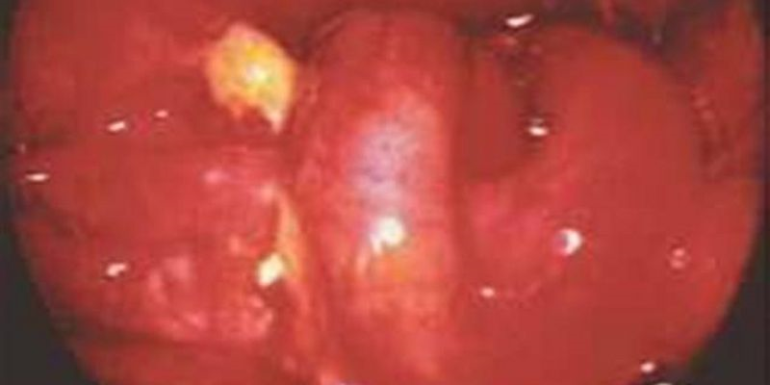
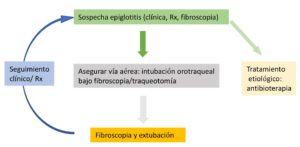
Dada su gravedad y rápida evolución, la sospecha clínica (figura 1) y tratamiento precoz es crucial. Se debe sospechar ante un cuadro de fiebre elevada, malestar general, odinofagia, y disfagia, máxime en pacientes con factores de riesgo (diabetes mellitus o tabaquismo)3.
Generalmente el cuadro se resuelve en 24-48 horas con tratamiento antibiótico y corticoterapia, si bien puede ser necesaria la intubación traqueal para preservar la luz de la vía aérea. Se han descrito complicaciones graves, como los abscesos epiglóticos, que aparecen en un 24 % de los casos4, y más raramente mediastinitis o empiemas torácicos5.

Descripción y antecedentes del caso clínico
Presentamos un caso de un varón de 56 años sin antecedentes de interés salvo amigdalitis tratada con ibuprofeno 600 miligramos/6 horas por vía oral, fumador de 10 cigarrillos al día, que consultó por un cuadro de dolor en hemitórax derecho, dificultad respiratoria, disfagia, disfonía, fiebre de 39ºC y expectoración hemoptoica. En la exploración física llamaba la atención la auscultación pulmonar (murmullo vesicular disminuido en base pulmonar derecha), empastamiento cervical izquierdo y un edema e hiperemia epiglóticos. En la analítica sanguínea encontramos leucocitosis de 22,28 x103 /µl, neutrófilos: 20,35 x103/µl y PCR: 260,5 mg/l.
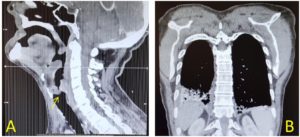
Ante la sospecha de epiglotitis aguda, se decidió ingresar al paciente y realizar un scanner cervicotorácico, donde se visualizó un absceso parafaríngeo y amígdalar izquierdos de 12x24x25 mm y una colección adyacente de 8x7mm, cambios inflamatorios y estenosis casi total de la vía aérea (14 mm de diámetro de luz). También se objetivó una condensación neumónica en base derecha, con derrame pleural asociado. (figura 2).
Evolución del caso
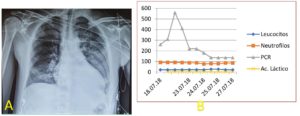
Una vez confirmado el diagnóstico de epiglotitis aguda asociada a neumonía basal derecha, el paciente ingresó en la Unidad de Reanimación, donde se realizó intubación orotraqueal despierto guiada por fibrobroncoscopio con tubo de 6,5 y administración intravenosa de corticoides (hidrocortisona 50 mg/8 horas) y antibioterapia empírica (cefotaxima, 1 gramo/8 horas y gentamicina 350 mg/8horas) intravenosas. Durante la intubación se tenía preparado el material necesario para realizar traqueostomía de urgencia. A las 48 horas de su ingreso en la Unidad de Reanimación y tras repetir nueva fibroscopia, donde se objetivó resolución del edema de vía aérea fue extubado y dado el alta a planta de hospitalización (figura 3), donde se mantuvo corticoterapia, oxigenoterapia y antibioterapia.
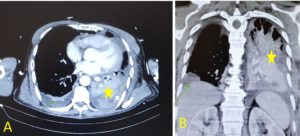
Una vez en planta, fue diagnosticado de derrame pleural izquierdo, que requirió drenaje, cuyo análisis bioquímico presentaba parámetros compatibles con empiema. El examen fibrobroncoscópico y un nuevo TC toracocervical, confirmaron la presencia de un absceso retrofaríngeo que se extendía hasta lóbulo tiroideo izquierdo de 85x60x25mm, colecciones cervicales derecha de 31×15 mm, y anterior de 7 cm de diámetro en continuidad con una colección abscesificada en mediastino anterior de 4×3 cm, que se extendía a lo largo del esternón por delante del pericardio hasta comunicar con un derrame pleural izquierdo poliloculado. También se objetivaron derrame pleural derecho poliloculado y atelectasias compresivas en lóbulo inferior izquierdo. Se apreciaba asimetría en la vía aérea, pero con permeabilidad conservada. (figura 4).
Ante estos hallazgos se decidió intervención de urgencia mediante abordaje multidisciplinar entre los servicios de Anestesiología, Otorrinolaringología y Cirugía Torácica para drenaje del absceso cervical y el empiema.
Procedimiento
Una vez colocado el paciente en decúbito supino y posición antitrendelemburg, fue monitorizado de forma estándar, presión invasiva y canalización de vía venosa central mediante catéter de inserción periférica. Tras realizar la intubación orotraqueal con tubo número 7, bajo fibroscopia, sin complicaciones, se procedió a la inducción anestésica con ketamina intravenosa a dosis de 0,35mg/kg y sevoflurano. Se administraron 3 bolus de 25 mg de ketamina intravenosa para facilitar la analgesia y sedación sin riesgo de depresión respiratoria. El mantenimiento se realizó con Sevoflurano a una CAM de 1, remifentanilo en TCI con concentración efecto objetivo de 2-5 ng/ml según modelo Minto y rocuronio en bolus de 25mg cada 30 minutos (que se administró una vez drenado el absceso cervical y de mediastino superior). Se continuó antibioterapia empírica con linezolid 600 mg/12 horas y meropenem 1g/12 horas intravenosos que fue iniciada durante la intervención y postoperatorio inmediato en la Unidad de Reanimación.
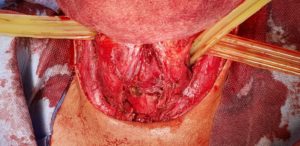
Con el paciente en decúbito supino, se drenaron los abscesos retrofaríngeos y laterocervicales (figura 5), tras lo cual se practicó traqueotomía.
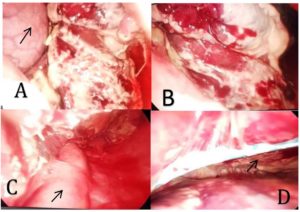
En un segundo tiempo se colocó al paciente en decúbito lateral derecho y se drenó el empiema mediante toracoscopia izquierda, desbridamiento mediastínico tras bloqueo unipulmonar izquierdo con bloqueador bronquial Uniblock®, aspirando 600 ml de líquido purulento (figura 6).
Al finalizar la intervención el paciente fue trasladado a la Unidad de Reanimación anestesiado y en ventilación mecánica.
A las 48 horas se observó un aumento de la leucocitosis y empeoramiento de la función renal, por lo que se cambió la antibioterapia a meropenem y linezolid, con dosis ajustadas a aclaramiento renal. A las 96 horas se repitió la fibroscopia y ante la desaparición de la estenosis de la vía aérea, se decidió extubación del paciente. En ese momento se objetivó empeoramiento de los parámetros bioquímicos de infección, por lo que se modifícó la antibioterapia a amikacina asociadas a tigeciclina y ciprofloxacino. Posteriormente, se recibieron los resultados de los cultivos del líquido pleural positivos a Prevotella buccae y Dialister neumosintes; S. anginosus en exudado de herida operatoria; C.albicans y Aspergillus fumigatus en lavado broncoalveolar; y S. epidermidis en drenaje cervical, por lo que, guiados por el antibiograma, se volvió a modificar la antibioterapia, asociando meropenem a tigeciclina, ciprofloxacino y voriconazol.
Tanto la intubación como la extubación fueron realizadas con todo el material necesario preparado para la posible necesidad de realización de traqueotomía urgente. Durante su estancia en la Unidad de Reanimación, requirió relleno volumétrico con cristaloides y noradrenalina a dosis de 0,5 µg/kg/min, que fue retirada a las 6 horas. Al ingreso en la unidad de Reanimación el paciente presentaba un valor en la escala SOFA mayor a 2, al alta el valor de dicha escala fue 0. No se objetivaron otros parámetros clínicos y de laboratorio de complicaciones secundarias a la infección.
Ante la normalización de parámetros radiológicos y analíticos (PCR, lactato y procalcitonina) el paciente es dado de alta a planta de Hospitalización (figura 3). Allí siguió tratamiento con reposo relativo, fisioterapia respiratoria, paracetamol (1 gramo cada 8 horas por vía oral), voriconazol 200 mg cada 12 horas por vía oral y clindamicina 600 mg cada 8 horas por vía oral.
Tras la utilización de la antibioterapia adecuada, el paciente fue recuperando progresivamente los parámetros de la normalidad, siendo posible la extubación a los dos días, el alta de la Unidad de Reanimación a los doce días y hospitalaria a los veinticinco días.
Discusión
Todos los procesos infecciosos e inflamatorios supra o intraglóticos comprometen la integridad de la vía aérea, y requieren un diagnóstico correcto y tratamiento multidisciplinar precoz. Esto, es si cabe, más importante en caso de procesos infecciosos, como el caso que nos ocupa, pues a la dificultad del manejo en la vía aérea, habría que añadir la posibilidad de diseminación.
Presentamos un caso de epiglotitis complicada con mediastinitis, pericarditis y empiema pleural izquierdo en un paciente con neumonía y derrame metaneumónico derecho.
La epiglotitis aguda es una infección grave de la vía aérea superior que afecta con más frecuencia a niños. Tiene una incidencia entre 2-3 /100.000, y una mortalidad de alrededor del 7% (20% en caso de absceso epiglótico y 50% en caso de septicemia). El germen implicado en la mayoría de los casos de epiglotitis aguda es el Haemophilus influenzae tipo b. También se han aislado otros gérmenes como Streptococcus pneumoniae, Staphylococcus aureus, Streptococcus pyogenes, Klebsiella, Pasteurella multocida, Haemophylus paraphrophilus y Virus herpes simplex. Asimismo, se han descrito causas no infecciosas alérgicas, tumorales o radioterapia.
La epiglotitis aguda del adulto se ha considerado una entidad poco frecuente, pero su rápida evolución puede comprometer la vida del paciente. Entre los factores de riesgo independientes asociados se han descrito la edad elevada, la obesidad, el tabaquismo, la diabetes y la neumonía5.
El diagnóstico de esta enfermedad se debe sospechar por la clínica. La sintomatología suele caracterizarse por un cuadro de fiebre elevada, odinofagia y disfagia intensa, de aparición brusca y rápida evolución, con capacidad de provocar una obstrucción severa de la vía aérea superior; sobre todo en presencia de factores de riesgo. En los adultos, tal como ocurrió en nuestro caso, no siempre aparece disnea, el inicio y progresión de la enfermedad es lento y los signos de consulta suelen ser odinofagia y fiebre. El diagnóstico se confirma mediante la realización de una laringoscopia en el adulto, (prueba contraindicada en niños, y siempre sin olvidar que la manipulación de la vía aérea puede desencadenar laringospasmo y parada cardiorrespiratoria) o fibroscopia, donde se visualiza una epiglotis edematosa y de color rojo cereza6, permitiendo valorar la necesidad de aislamiento de la vía aérea. Otras pruebas complementarias que apoyan el diagnóstico son la radiografía lateral cervical, donde se objetiva el signo del dedo pulgar, y el escáner cervicotorácico para evaluar la extensión del absceso (figura 4).
Se debe realizar diagnóstico diferencial con otras causas de obstrucción de la vía aérea como cuerpo extraño, laringitis obstructiva viral, laringotraqueítis bacteriana, difteria, croup y compresión por masa extrínseca.
En esta enfermedad, tanto la intubación orotraqueal como la ventilación, suelen ser difíciles, debido a varios factores como la mala tolerancia al decúbito supino, y la imposibilidad de introducir el tubo orotraqueal a través de una laringe desestructurada.
En cuanto a las medidas a terapéuticas a aplicar: algunos autores abogan por una postura conservadora (monitorización) y sólo intubación, coniotomía o traqueotomía en caso de obstrucción de la vía aérea; pero la mayoría, como es nuestro caso, prefieren asegurar la permeabilidad de la vía aérea en el momento del diagnóstico. En el caso descrito, se decidió intubación orotraqueal bajo fibroscopia de entrada, si bien se tenía preparado todo el material necesario para realización de traqueotomía urgente.
En caso de la existencia de obstrucción grave, se recomienda asegurar la vía aérea mediante intubación traqueal fibroasistida utilizando el tubo de pequeño calibre; siempre teniendo prevista la necesidad de traqueotomía. En nuestro paciente se realizó intubación orotraqueal fibroasistida, cortico y antibioterapia, con lo que evolucionó favorablemente. En la literatura se recomienda la utilización de la vía nasotraqueal pero en este caso se eligió la vía orotraqueal por la especial anatomía del paciente (hipertrofia de cornetes) y la mayor experiencia de manejo del anestesiólogo responsable.
Sin embargo, sufrió un empeoramiento del cuadro infeccioso al tercer día después de la extubación, por lo que se realizó escáner cervicotorácico, sorprendiendo la rápida evolución del absceso, requiriendo traqueostomía para asegurar la ventilación7, pues encontramos un absceso retrofaríngeo, cuya causa más frecuente es postraumática. En este caso, la intubación y la instrumentación con fibroscopio pudieron precipitarla.
En el caso expuesto, y tras una buena evolución, la epiglotitis puede evolucionar a un absceso epiglótico8 que se extendió a espacio retrofaríngeo y de ahí a mediastinitis y empiema pleural.
La radiografía de cuello presenta frecuentes falsos negativos, y la incidencia de éstos es mayor en caso de la utilización previa de antibióticos9, tal como sucedió en nuestro caso.
Entre las complicaciones, se ha descrito una mortalidad de 1-2%10, debida a la extensión de la infección y a la obstrucción de la vía aérea.
El caso clínico expuesto es de interés puesto que se trata de un paciente con un cuadro de epiglotitis aguda que tras intubación y correcto tratamiento empírico presenta una franca mejoría clínica y radiológica, sufriendo una mediastinitis y empiema secundarios posteriormente. La clínica y los parámetros analíticos no presentaban correlación con la afectación objetivada en las pruebas de imagen.
Como conclusiones, a destacar la importancia de la sospecha clínica y de profundizar en el estudio para un tratamiento precoz en enfermedades de evolución aguda que pueden afectar a la vía aérea. Asimismo, a pesar de la buena evolución inicial, nunca hay que olvidar la posibilidad de extensión de la infección, el infratratamiento y las complicaciones secundarias al proceso primario, en especial, tras manipulación del foco primario de infección. La descripción de este caso clínico también nos sirve para recordar la importancia de un manejo adecuado, cuidadoso, multidisciplinar y protocolizado de la vía aérea.
Bibliografía
- Rodríguez Rodríguez M, Murcia Olangüenaga A, Rodríguez Asensio J, García Martínez C, Rodríguez Rosell M V. Epiglotitis aguda en el adulto. Presentación de varios casos clínicos. Semergen 2018; 44 (4): 283-292. (Elsevier)
- Glynn F, Fenton JE. Diagnosis and management of supraglottitis (epiglottitis), Curr infect Dis Rep 2008; 10: 200-204. (PubMed)
- Chroboczek T, Cour M, Hernu R, Baudry T, Bohé J, Piriou V, et al. Long-term outcome of critically ill adult patients with acute epiglottitis. PLoS One. 2015; 10: e0125736. (pdf) (PubMed)
- Berger G, Laundau T, Berger S, et al. The rising incidence of adult acute epiglottitis and epiglottic abscess. Am J Otolaryngol 2003; 34: 374-383 (PubMed)
- Suzuki S, Yasunaga H, Matsui H, Fushimi K, Yamasoba T. Factors associated with severe epiglottitis in adults: Analysis of a Japanese inpatient database. Laryngoscope 2015 Sep;125(9):2072-8. (PubMed)
- Mayo Smith MF, Hirsch PJ, Wodzinski SF, Schiffman FJ. Acute epiglottitis in adults. An eight-year experience in the state of Rhode Island. N Eng J Med 1986; 314: 1133-1139 (Sciencedirect)
- Lichtor JL, Roche Rodríguez M, Aaronson NL, Spock T, Goodman TR, Baum ED. Epiglottitis. It hasn´t gone away. Anesthesiology. 2016; 124: 1404-1407 (PubMed)
- Heeneman H, Ward KM. Epiglottic abscess (its occurrence and management) J Otolaryngol 1977; 6: 31-36 (PubMed) (PDF)
- Lee SH, Yun SJ, Kim DH, Jo HH, Ryu S. Do we need a change in ED diagnostic strategy for adult acute epiglottitis? Am J Emerg Med. 2017 Oct; 35(10): 1519-1524 (PubMed)
- Pino Rivero V, Pando Pinto JM, Mogollón Cano-Cortés T, Rejas Ugena E, Trinidad Ramos G, Blasco Huelva A. Epiglotitis aguda en adultos. Nuestra casuística en 11 años. Acta Otorrinolaringol Esp. 2002; 53: 674-678 (Sciencedirect)
Cómo citar: López Herrero, R., Pérez Herrero, M. A. (2020). Epiglotitis aguda del adulto, entidad todavía no erradicada y potencialmente mortal. Revista Electrónica AnestesiaR, 11(3), 1. https://doi.org/10.30445/rear.v11i3.729