Fernández García A, Pino Sanz G, Ferreras Vega R, Romero Layos M.
Servicio Anestesia y Reanimación. Hospital Universitario 12 Octubre, Madrid.
Cómo citar este artículo: Fernández García, A., Pino Sanz, G., Ferreras Vega, R., & Romero Layos, M. (2020). Broncoscopia urgente por aspiración de cuerpo extraño punzante en paciente pediátrico. Revista Electrónica AnestesiaR, 11(5), 1. https://doi.org/10.30445/rear.v11i5.670
Introducción
La aspiración de cuerpos extraños en niños es una urgencia frecuente y potencialmente grave.
En nuestro entorno, la mortalidad por aspiración de cuerpo extraño se ha cifrado en un 0,9% de los episodios de atragantamiento. Representa el 40% de las muertes accidentales en menores de 1 año, con una alta prevalencia de encefalopatía hipóxica secundaria a broncoaspiración (1)
Es de vital importancia para el paciente saber reconocer y valorar el potencial compromiso de la vía aérea y realizar un manejo adecuado de la situación.
Caso clínico
Varón de 14 años (55 kg), alérgico al polen y con Trastorno de Déficit de Atención (sin tratamiento en el momento actual) acude a urgencias por la sospecha de broncoaspiración de cuerpo extraño punzante (chincheta).
Clínicamente sin dificultad respiratoria y con una saturación de oxígeno basal del 97%. En la auscultación se objetiva hipoventilación en ápex derecho.
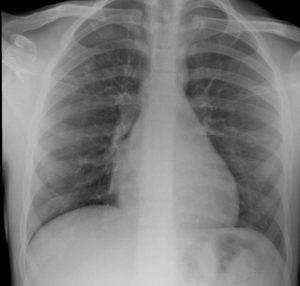
En la Imagen 1 podemos ver la radiografía de tórax de nuestro paciente donde se observa el cuerpo extraño en el bronquio principal derecho.
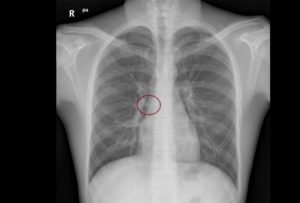
Se decide realizar una broncoscopia urgente en quirófano mediante el uso de broncoscopio rígido, ya que el cuerpo extraño puede identificarse en la radiografía de tórax. Dado que el paciente se encuentra estable esperamos el periodo de ayunas (6 horas desde la última ingesta de sólidos), con vigilancia en la unidad de urgencias pediátricas.
En el quirófano, se procede a una monitorización estándar con ECG, pulsioximetría y presión arterial no invasiva. Inducción intravenosa con propofol 3 mg/kg, fentanilo 2mcg/kg. Se comprueba que no existe dificultad para la ventilación manual, tras lo cual se administra rocuronio 0.6 mg/kg para posibilitar la broncoscopia.
Previamente al paso de broncoscopio se instilan 3 ml de lidocaína 1% en la vía aérea con visión directa por laringoscopia.
Se procede a ventilación manual alternando con periodos de apnea, durante los intentos de extracción del cuerpo extraño, con FiO2 entre 0.4% y 0.8%.
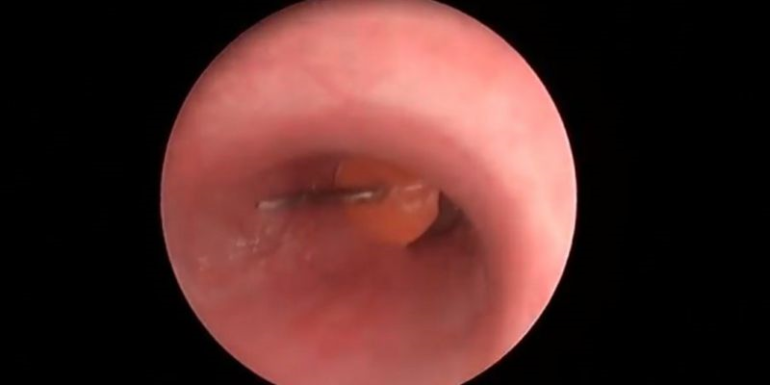
La broncoscopia permite localizar el cuerpo extraño (imagen 2), en el bronquio del segmento 6, en la zona de la división lobar.
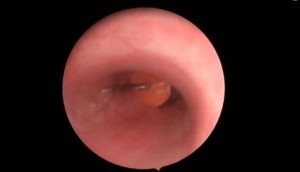
El extremo punzante de la chincheta se encuentra enclavado en la pared bronquial y la parte posterior, insertada en la luz bronquial. Tras varios intentos de retirada solo se consigue dañar la mucosa bronquial (se objetiva un pequeño sangrado) y enclavar aún más la chincheta en la pared.
Se realiza un nuevo intento con broncoscopio flexible, por tener mayor disponibilidad de pinzas, sin que resulte exitoso extraer la chincheta sin lesionar el bronquio.
Por ello optamos por la utilización de un bloqueador bronquial (imagen 3) como dilatador del bronquio, con el objetivo de desinsertar la parte punzante.
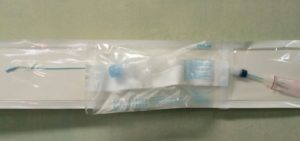
Introducimos el bloqueador a través del canal del fibrobroncoscopio, avanzando junto con las pinzas para extraer la chincheta, con lo que se consigue, tras 2 horas de procedimiento la extracción del cuerpo extraño.
Realizamos la extubación en quirófano produciéndose un episodio broncoespasmo grave. Iniciamos la administración de metilprednisolona a dosis de 1mg/kg. Se consigue controlar el episodio y se traslada el paciente a Reanimación con saturación de oxígeno a 96% con mascarilla FiO2 50%.
En la unidad de Reanimación se continúa el tratamiento con nebulizaciones de adrenalina (1mg), y salbutamol, mejorando la mecánica respiratoria.
Simultáneamente se añade cobertura antibiótica con Amocixicilina-Clavulánico (30 mg/kg/8h) durante 24 horas, con evolución favorable.
En la radiografía de control postoperatorio (imagen 4) se observa congestión en las bases pulmonares, con neumomediastino en zona paratraqueal derecha. A la auscultación pulmonar se evidencia hipoventilación de ambas bases y ápex derecho. Debido a la duración del procedimiento y a las maniobras de manipulación, se administran 10mg de furosemida y se sigue actitud conservadora con el neumomediastino.
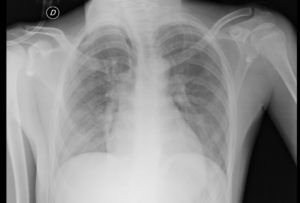
A las 18 horas se repite radiografía de control (imagen 5), dónde no se observan alteraciones significativas para la edad del paciente. A las 24 horas de ingreso en Reanimación se traslada a planta, permaneciendo hospitalizado otras 24 horas, previas al alta a domicilio.
Discusión
Preoperatorio:
Debido a la estabilidad del paciente y que la vía aérea no está gravemente comprometida, se decide esperar el tiempo de ayuno de 6 horas para sólidos según las recomendaciones de las últimas guías 2, mientras permanece en observación.
Intraoperatorio:
La inducción anestésica puede ser tanto inhalatoria como intravenosa. La posición en decúbito supino y profundidad anestésica modifican el patrón ventilatorio y puede llevar a una desaturación grave. Por ello, es recomendable conservar la ventilación espontánea tras inducción, para comprobar que no existe deterioro respiratorio, previo al uso de relajantes musculares. En caso de dificultad respiratoria extrema se puede intentar ventilar al paciente mediante una fibrobroncoscopia rígida.
La fibrobroncoscopia flexible en ventilación espontanea permite la localización del cuerpo extraño y la broncoscopia rígida su extracción.
Sin embargo, en el caso descrito, el cuerpo extraño se delimitaba claramente en la radiografía preoperatoria, por lo que de inicio se optó por broncoscopia rígida.
El diagnóstico radiográfico solo se presenta en el 11% de los cuerpos extraños, mientras que la mayoría de ellos son orgánicos 6.
En cuanto al mantenimiento anestésico hay que considerar, el tipo de ventilación y el tipo de anestesia que se va a realizar.
Mantener la ventilación espontánea puede evitar el desplazamiento del cuerpo extraño distalmente, como consecuencia de la presión positiva y el atrapamiento aéreo por la presión positiva por efecto válvula 3, 4 . Sin embargo, la realización de la extracción mediante una ventilación controlada (manualmente o con el respirador) evita una anestesia superficial. Ésta, puede llevar a tos, dificultando de esta manera la maniobra y evitando complicaciones como el trauma en la vía aérea 5, 2, 6.
La localización también puede condicionar el plan anestésico. Existe mayor dificultad en la extracción de cuerpos extraños distales, mientras que los proximales es más frecuente que obstruyan la vía aérea 2. La localización de la chincheta en la radiografía de tórax, lo situaba próximo al bronquio principal derecho. Según una revisión de artículos en la que se sumaban 12.979 broncoscopias pediátricas, parece más adecuada una ventilación con presión positiva por el broncoscopio (con apnea intermitente mientras el objeto es manipulado) para extracción de cuerpos extraños distales, mientras que la ventilación espontánea puede ser más adecuada para la extracción de los cuerpos proximales 6. Tampoco, hay evidencia que muestre que la presión positiva pueda desplazar el cuerpo extraño ni que favorezca el atrapamiento aéreo 3,6.
Se optó por mantenimiento intravenoso dado que el procedimiento se iba a realizar con apnea intermitente, la hipoventilación y las fugas a través del broncoscopio podían comprometer la anestesia inhalada con la consecuente superficialización de la anestesia. Igualmente, es esencial, evitar la tos debida a la intensa estimulación del broncoscopio rígido 6. Por ello, previo a su introducción, instilamos lidocaína 1% (3ml) sobre las cuerdas vocales 2, 3, 4, 6.
La realización de broncoscopia rígida obliga a una correcta coordinación con el cirujano, para realizar una ventilación adecuada y alternando con periodos de apnea En este caso, se precisó la utilización de dos medios para la extracción del cuerpo extraño , no eran suficientes unas pinzas habituales , por lo que hay que destacar la importancia de la comunicación del equipo quirúrgico con el de anestesia.
Postoperatorio:
La disponibilidad de Reanimación tras realizar una broncoscopia es altamente recomendable debido a las múltiples complicaciones inmediatas que se pueden producir como neumomediastino, neumotórax, estenosis bronquial, abscesos, atelectasias, neumonía o broncoespasmo 7, además se pueden desarrollar complicaciones debidas a la propia técnica, (neumomediastino, laceración traqueal o de las cuerdas vocales o edema subglótico ) 7, 8. En nuestro paciente, debido a la duración del procedimiento 9 y a la manipulación sobre la vía aérea, presentó un broncoespasmo severo en el postoperatorio inmediato, por lo que se administraron corticoides 2, 3, 6 y nebulizados con adrenalina 3. Para varios autores, el uso de corticoides no debe ser rutinario sino emplearse cuando sean estrictamente necesarios.
La complicación más frecuente es la neumonía, motivo por el que iniciamos tratamiento antibiótico con Amoxicilina-clavulánico.
En la radiografía de tórax del postoperatorio inmediato, una vez resuelto el broncoespasmo, se observaban bases congestivas. Ante la posibilidad de un edema por presión negativa se decidió administrar furosemida, siendo la radiografía de control previa al alta normal para la edad del paciente.
Conclusiones
Las broncoscopias son procedimientos quirúrgicos urgentes con riesgo vital para el paciente. La gravedad y urgencia se determinan por el grado de dificultad respiratoria. En algunas situaciones clínicas graves solo es posible mantener la ventilación con el broncoscopio rígido. Hay que destacar la importancia de la comunicación del equipo médico para realizar un plan anestésico. Según una revisión de artículos recientes, parece más adecuada una ventilación con presión positiva por el broncoscopio (con apnea intermitente mientras el objeto es manipulado) para extracción de cuerpos extraños distales, mientras que la ventilación espontánea puede ser más adecuada para la extracción de los cuerpos proximales 6. En el caso de utilizar ventilación con presión positiva con apnea intermitente, lo más adecuado sería el uso de perfusión de propofol (evitando así la superficialización de la anestesia durante los periodos de apnea) con relajación neuromuscular para poder colocar el fibrobroncoscopio rígido sin lesionar las cuerdas vocales.
Las imágenes radiológicas no siempre identifican correctamente el cuerpo extraño, eso hará que en la mayoría de las ocasiones sea preciso realizar en un primer momento una fibrobroncoscopia flexible. Tener en cuenta que la complejidad de algunos cuerpos extraños obligan a utilizar varios dispositivos simultáneamente.
Es recomendable el control radiológico postoperatorio e ingreso en Reanimación por posibles complicaciones asociadas al procedimiento. Se debe prestar especial atención al broncoespasmo debido a la sangre y manipulación.
Bibliografía
1) Laín A. Extracción de cuerpos extraños en la vía aérea en niños mediante fibrobroncoscopia. Cir Pediatr 2007; 20: 194-198. (PDF)
2) Farrel PT. Rigid bronchoscopy for foreign body removal: anaesthesia and ventilation. Pediatric Anesthesia 2004; 14: 84–89. (PubMed)
3) Roberts S, Thornington R E. Paediatric bronchoscopy. Continuing Education in Anaesthesia, Critical Care & Pain 2005; 5: 41-44. (HTML)
4) Kendigelen P. The anaesthetic consideration of tracheobronchial foreign body aspiration in children. J Thorac Dis 2016; 8(12): 3803-3807. (PubMed) (HTML) (PDF)
5) Soodan A, Pawar D, Subramaniun R. Anesthesia for removal of inhaled foreign bodies in children. Pediatric Anesthesia 2004; 14: 947–952. (HTML) (PDF)
6) Fidkowski CW, Zheng H, Firth P G. The Anesthetic Considerations of Tracheobronchial Foreign Bodies in Children: A Literature Review of 12,979 Cases. Anesth Analg. 2010 Oct;111(4):1016-25. (PubMed)
7) Oliveira CF, Almeida JF, Troster EJ, Vaz FA.. Complications of tracheobronchial foreing body aspiration in children: report of 5 cases and review of the literature. Rev. Hosp. Clín. Fac. Med. S. Paulo 2002; 57(3): 108-11. (PubMed) (HTML)
8) Roh JL, Hong SJ. Lung recovery after rigid bronchoscopic removal of tracheobronchial foreign bodies in children. International Journal of Pediatric Otorhinolaryngology 2008; 72: 635—641. (Abstract)
9) Chung MK, Jeong HS, Ahn KM, Park SH, Cho JK, Son YI, et al. Pulmonary Recovery After Rigid Bronchoscopic Retrieval of Airway Foreign Body. Laryngoscope 2007 Feb;117(2):303-7. (PubMed)
Cómo citar: Fernández García, A., Pino Sanz, G., Ferreras Vega, R., Romero Layos, M. (2020). Broncoscopia urgente por aspiración de cuerpo extraño punzante en paciente pediátrico. Revista Electrónica AnestesiaR, 11(5), 1. https://doi.org/10.30445/rear.v11i5.670



Buen trabajo , facil de leer, con una metodologia ordenada. En nuestra causística Hospital Infantil del Virgen del Rocío, afortunadamente el porcentaje de niños con obstrucción de vía aérea total y en situación de hipoxia severa es muy bajo. Se da más el caso del paciente que sufre un «atoramiento» autolimitado, incluso presenciado por la madre , que después de unos minutos cede , con lo que la madre piensa » ya le pasó » el niño vuelve a la normalidad respiratoria y ya paso todo. Pero aquí no acaba , al cabo de un mes , el niño es llevado a su pediatra de zona por tos , fiebre aumento de secreciones , tras varias pautas de tratamientos antibióticos, no consigue la mejoría , en esta tesitura se hace una Rx de tórax , donde se localiza una zona de mayor densidad más frecuente en pulmón derecho, es enviado a urgencias hospitalarias donde tras una exhaustiva historia clínica , la madre recuerda que hace uno o dos meses , el niño tuvo una crisis de sofocación autolimitada. que se resolvió espontáneamente , no requirió asistencia hospitalaria, en estos casos nosotros hacemos una broncoscopia primero flexible y despues rígida , no en todos los casos, dependiendo de la localización y de la visión por radiografía del cuerpo extraño. A menos que sea una urgencia vital, respetamos el ayuno reglamentario de 6 horas. En nuestro hospital la extracción la hace el otorrinolaringólogo, en estrecha colaboración con nosotros.
A diferencia de otros tratamientos anestésicos en nuestro medio ponemos de entrada un corticoides( metilprednisolona) y lidocaína en bolo nada mas entrar en quirófano, con objeto de prevenir o disminuir el espasmo bronquial asi como dos puff de salbutamol , en este sentido nuestra incidencia de espasmos laringeos -bronquiales es muy baja 0,1% . Hacemos induccion inhalatoria con pequeños bolos de propofol hasta conseguir una apnea suficiente para que no tosa la introducción del broncoscopio, aunque previamente se ha instilado lidocaina , , presentamos la laringe al otorrino quien introduce el laringoscopio rígido, retiramos el laringoscopio y ventilamos a través de la válvula que lleva el broncoscopio rígido , con presión positiva con pequeñas pausas de apneas , hasta que se resuelve el caso ,el mantenimiento es inhalatorio mas bolos de propofol, como tititusigeno y analgésico ponemos un bolo de alfentanilo o fentanilo ,
Muchas gracias por su comentario y aportación práctica.