San Antonio Gil Á (1), Pazos Crespo JJ (2), Blaya Solana A (3), Cuesta Montero P (4).
(1) MIR anestesiología y reanimación. Complejo Hospitalario de Cáceres.
(2) MIR anestesiología y reanimación. Complejo Hospitalario Universitario de Albacete.
(3) MIR anestesiología y reanimación. Hospital General Universitario Reina Sofía, Murcia.
(4) FEA anestesiología y reanimación. Complejo Hospitalario Universitario de Albacete.
Cómo citar este artículo: San Antonio Gil, A., Pazos Crespo, J., Blaya Solana, A., & Cuesta Montero, P. (2020). ¿Por qué no despierta mi paciente? Neumoencéfalo masivo tras craneotomía programada. Revista Electrónica AnestesiaR, 10(10), 1. https://doi.org/10.30445/rear.v10i10.622
Introducción
El despertar prolongado tras un procedimiento quirúrgico-anestésico (en general entre 30-60 minutos) se relaciona con la incapacidad de recuperar las funciones corticales mediadas por el sistema reticular activador ascendente. En ausencia de efectos farmacológicos que expliquen el retraso, se deben considerar otras causas como hipotermia (Temperatura < 33º), hipoglucemia, encefalopatía metabólica o lesión neurológica con presión intracraneal (PIC) elevada, como puede ocurrir en un neumoencéfalo (1).
Un neumoencéfalo (entrada de aire intracraneal) es frecuente en el postoperatorio inmediato de la cirugía intracraneal, especialmente de fosa posterior y cervical, cuando se lleva a cabo con el paciente en posición sentada (2). En la mayoría de los casos el volumen es pequeño, carece de significación clínica y tiende a reabsorberse gradualmente. Sin embargo, cuando se asocia a aumento de la PIC, puede suponer una amenaza para la vida del paciente.
Caso Clínico
Varón, 73 años, sin alergias documentadas, con antecedentes de diabetes tipo II no insulinodependiente, bloqueo completo de rama izquierda del haz de Hiss (BCRIHH), sin cardiopatía conocida. Sin antecedentes quirúrgicos de interés. Recibe tratamiento con omeprazol, gliazida y ácido acetilsalicílico 100 mg.
Se interviene de forma programada para resección de neurinoma del acústico derecho mediante craneotomía suboccipital.
La intervención quirúrgica transcurre sin incidencias. Tras reversión del bloqueo neuromuscular, se procede a educción y extubación del paciente. Sin embargo, se objetiva un nivel de conciencia deprimido, con score de Glasgow de 5 (Motor 4, Ocular 1, Verbal tubo endotraqueal), por lo que se decide su traslado a reanimación intubado y conectado a la ventilación mecánica.
A su llegada, el paciente se encuentra estable hemodinámicamente, se conecta al respirador en modo asistido espontáneo (realizando adecuado volumen/minuto y en torno a 18 respiraciones). Afebril, glucemias en rango normal, diuresis conservada sin apoyo farmacológico.
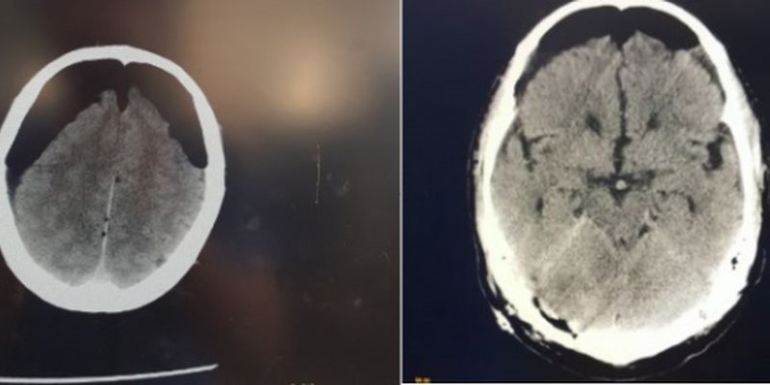
Debido a la no recuperación del nivel de conciencia, con Glasgow de 8, pupilas isocóricas y reactivas, se realiza un TAC craneal urgente, observando esta imagen (figura 1):
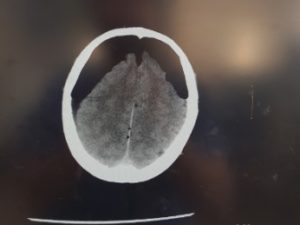
Informe del TAC: neumoencéfalo importante de predominio fronto-temporal que comprime el parénquima adyacente (signo del Monte Fuji). Cambios posquirúrgicos de craneotomía occipital derecha, con enfisema de partes blandas y pequeña colección hemorrágica en espacio subdural.
Se contacta de inmediato con el servicio de Neurocirugía, que indica actitud expectante por su parte. Dado el hallazgo, se mantiene al paciente sedoanalgesiado con propofol y remifentanilo (con objetivo de mantener un RASS en torno a -3) y conectado al respirador, para observación neurológica y realización de ventanas periódicas.
A la mañana siguiente, se procede a retirar la sedoanalgesia. En la exploración neurológica se objetiva apertura ocular espontánea, obedece órdenes sencillas, moviliza las 4 extremidades. Glasgow de 10 + tubo (ocular 4 motor 6). Aparente parálisis facial periférica derecha.
Tras objetivar buen nivel de conciencia, junto a buena mecánica respiratoria y estabilidad hemodinámica, se extuba al paciente.
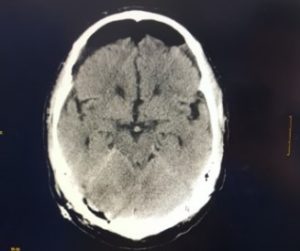
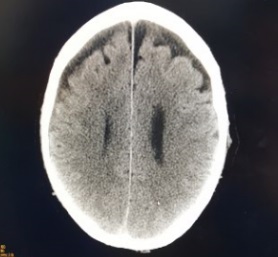
La evolución neurológica es favorable, dándose de alta de la unidad a la planta sin incidencias. En el TAC de control posterior se objetiva disminución importante del neumoencéfalo bifrontal (figura 2 y 3).
Discusión
Las complicaciones después de la neurocirugía intracraneal son frecuentes, ocurriendo en torno a un 24% de los pacientes. Los principales problemas continúan siendo sangrado intracraneal postoperatorio y convulsiones. Un análisis reciente de una base de datos americana de 38.058 casos neuroquirúrgicos mostró una tasa total de complicaciones del 24%. Las complicaciones pulmonares sucedieron en un 5%, las cardiovasculares en un 4% y en un 3%, las complicaciones neurológicas (3).
Debido a estos datos, es necesario el cribaje de aquellos pacientes que pueden beneficiarse de la admisión en una unidad de cuidados intensivos (UCI) para el manejo postoperatorio. Los factores de riesgo para el desarrollo de complicaciones postoperatorias incluyen fallo de extubación traqueal en quirófano, cirugías de duración mayor a 4 horas, posición decúbito lateral, y sangrado intraoperatorio mayor de 350ml (4), entre otros.
La mejor monitorización neurológica es la exploración clínica repetida. Ante un deterioro neurológico inesperado, o el hallazgo de un nuevo déficit neurológico, es obligatoria la realización de un TAC cerebral para diagnosticar una complicación intracraneal (facilita el rápido tratamiento con el fin de evitar secuelas a largo plazo).
El neumoencéfalo (aire intracraneal asintomático) es frecuente después de la craneotomía y puede estar presente hasta 14 días después de la cirugía. La transformación en neumoencéfalo a tensión (aire intracraneal sintomático) es una complicación rara (0,5-3%). Generalmente el neumoencéfalo se reabsorbe sin producir ninguna manifestación clínica. El tratamiento conservador consiste principalmente en mantener el cabecero del paciente a 30º, evitar maniobras de Valsalva, evitar la hipertermia y administrar diuréticos osmóticos (5).
El uso de manitol, hiperventilación, óxido nitroso y shunt ventriculoperitoneal pueden favorecerlo, entre otros. El neumoencéfalo a tensión puede tratarse de una emergencia con riesgo de muerte, manifestándose con deterioro del nivel deconciencia, déficits neurológicos focales, agitación grave o convulsiones. Debe ser tratado rápidamente con oxígeno al 100%, y realizar un trépano frontal para liberar el aire atrapado.
Dos hallazgos en el TAC sugieren un aumento de la tensión del aire subdural: separación y compresión de los lóbulos frontales ensanchando el espacio interhemisférico entre las puntas de los lóbulos frontales (signo del monte Fuji), y la presencia de múltiples pequeñas burbujas de aire dispersas por varias cisternas (signo de la burbuja de aire).
En nuestro caso, se objetivó disminución del nivel de conciencia durante la educción, contraindicando la extubación del paciente en quirófano. El signo del monte Fuji estaba presente en el TAC de control. Dada la falta de signos indirectos de hipertensión intracraneal se prefirió actitud expectante (dictado por neurocirugía).
Nos guiamos por la clínica del paciente, y nos decantamos por la observación neurológica continua como herramienta de monitorización. A los tres días, el volumen del neumoencéfalo había disminuido notablemente, sin datos sugerentes de tensión, y dada la ausencia de focalidad neurológica, el paciente pasó a planta para continuar con el postoperatorio.
Con este caso queremos remarcar la frecuencia y la posible severidad de las complicaciones derivadas de la cirugía intracraneal.
Bibliografía
- Haugen FP. The failure to regain consciousness after general anesthesia. Anesthesiology. 1961;22(5):657-666. (Abstract)
- Reasoner, D.K., Todd, M.M., Scamman, F.L., Wamer, D.S.: The incidence of pneumocephalus after supratentorial craniotomy. Anesthesiology 1994; 80: 1008-1012. (PubMed)
- Rolston JD, Han SJ, Lau CY, Berger MS, Parsa AT. Frequency and predictors of complications in neurological surgery: national trends from 2006 to 2011. J Neurosurg. 2014; 120: 736–45.
- Puntis M, Garner A. Management of pain following craniotomy. Br J Nurs. 2015; 24: 740–44. (PubMed)
- *Carlos B. Dabdoub, Gueider Salas, Elisabeth do N. Silveira, Carlos F. Dabdoud. Review of the management of pneumocephalus. Surg Neurol Int. 2015; 6: 155. (PubMed) (HTML)
Cómo citar: San Antonio Gil, A., Pazos Crespo, J., Blaya Solana, A., Cuesta Montero, P. (2020). ¿Por qué no despierta mi paciente? Neumoencéfalo masivo tras craneotomía programada. Revista Electrónica AnestesiaR, 10(10), 1. https://doi.org/10.30445/rear.v10i10.622