Miró Murillo M (1), Recio Pérez J (2), Salinero Fernández P (3), Paz Pacheco EM (3)
(1) Jefe de servicio de anestesia, reanimación y tratamiento del dolor. HU Torrejón, Madrid.
(2) FEA anestesia, reanimación y tratamiento del dolor. HU Torrejón, Madrid.
(3) Supervisora bloque quirúrgico. HU Torrejón, Madrid.
Cómo citar este artículo: Miró Murillo, M., Recio Pérez, J., Salinero Fernández, P., & Paz Pacheco, E. M. (2020). Protocolo de prevención de la hipotermia perioperatoria: Una estrategia de manejo de la temperatura basada en la evidencia actual para evitar las complicaciones asociadas a la hipotermia. Revista Electrónica AnestesiaR, 11(4), 5. https://doi.org/10.30445/rear.v11i4.805
Objeto
El objeto del protocolo se basa en definir la hipotermia perioperatoria, sus características y las complicaciones derivadas de ella. Determinar cuáles son los factores de riesgo implicados y la estrategia para su prevención y manejo.
Alcance
Aplica al bloque quirúrgico (CMA, quirófanos y URPA) y UVI.
Términos y definiciones
- ASA: Escala
de riesgo anestésico de la American Asociation of Anesthesiolgy - Compartimento
central: parte del organismo que genera calor (depende la actividad metabólica
de los órganos internos como el cerebro y los órganos de las cavidades
abdominal y torácica). - Compartimento
periférico: parte del organismo que regula la pérdida de calor. - Conducción: fenómeno
consistente en la propagación de calor entre 2 cuerpos o partes de un mismo
cuerpo a diferente temperatura debido a la agitación térmica de las moléculas,
no existiendo un desplazamiento real de éstas. - Convección:
transporte de calor por medio del movimiento de un fluido (por ejemplo, el
aire). - Evaporación: pérdida
de calor por paso de líquido a gas. - Hipotermia: descenso
de la temperatura del compartimento central por debajo de 36ºC. - Líquidos
de irrigación: aquellos líquidos que se emplean durante la
cirugía para distender una cavidad (vejiga, útero, cavidades articulares) con
el fin de mejorar las condiciones quirúrgicas. - Método
activo de calentamiento: cualquier método que aumenta la temperatura
corporal total mediante calentamiento bien externo, bien interno. - Precalentamiento:
aplicación de calor antes de la anestesia y/o cirugía con el propósito de
aumentar la temperatura corporal total. - Radiación:
transmisión de calor entre 2 cuerpos los cuales, en un instante dado, tienen
temperaturas distintas, sin que entre ellos exista contacto. - Sistema de
aire forzado o aire caliente convectivo: sistema de calentamiento que
emplea aire caliente para transferir calor al organismo.
Estrategia de manejo
Descripción del Protocolo
HIPOTERMIA PERIOPERATORIA: FISIOLOGÍA Y CONSECUENCIAS
La hipotermia es una complicación muy frecuente en el periodo perioperatorio, hay estudios que demuestran una incidencia del 56,29% (1).
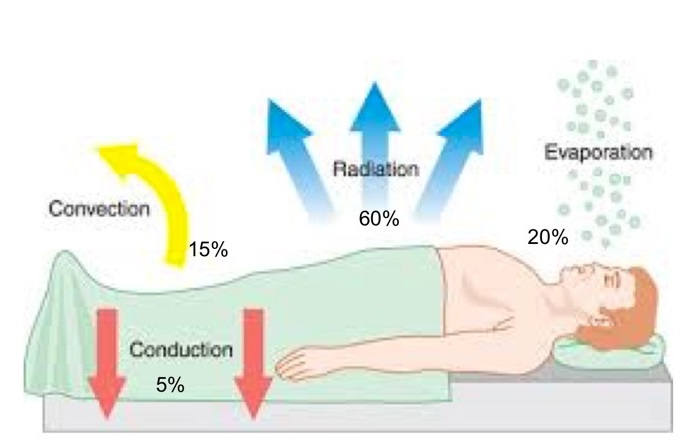
Los mecanismos fisiológicos que favorecen la hipotermia perioperatoria son: la termorregulación inefectiva y la vasodilatación, la redistribución del calor desde el compartimento central al compartimento periférico, la exposición del paciente sin cubrir a la baja temperatura de quirófano y la administración de líquidos fríos por vía intravenosa o de irrigación. El mecanismo fundamental de pérdida de calor es la irradiación (figura 1). La cinética de la pérdida de calor sigue tres fases como se ve en la figura 2, siendo la pérdida más rápida en la 1ª hora desde la inducción anestésica (2).

La hipotermia perioperatoria aumenta la morbimortalidad y los costes sanitarios en el periodo perioperatorio. Aumenta la incidencia de infección de herida quirúrgica [RR 3.25 CI95% (1.35-7.84)], la coagulopatía [RR 4.49 CI95% (1.00-20.16)], las complicaciones cardiacas [RR 1.33 CI95% (1.06-1.66)], retrasa el despertar del paciente, produce temblores y disconfort en el paciente y aumenta la mortalidad del paciente politraumatizado (3).
El mantenimiento de la normotermia durante el periodo perioperatorio reduce los costes asociados al procedimiento al disminuir las complicaciones (fundamentalmente la infección de herida quirúrgica) y la estancia hospitalaria. Según un metaanálisis realizado en EEUU este ahorro estaría estimado entre los 2.500-7.000 USD$ por procedimiento (4).
Según la guía de práctica clínica de la SEDAR, en las personas adultas que van a ser sometidas a cirugía que requieran anestesia general o regional, se recomienda el uso de algún método activo de prevención de la hipotermia durante el perioperatorio (recomendación fuerte) (5).
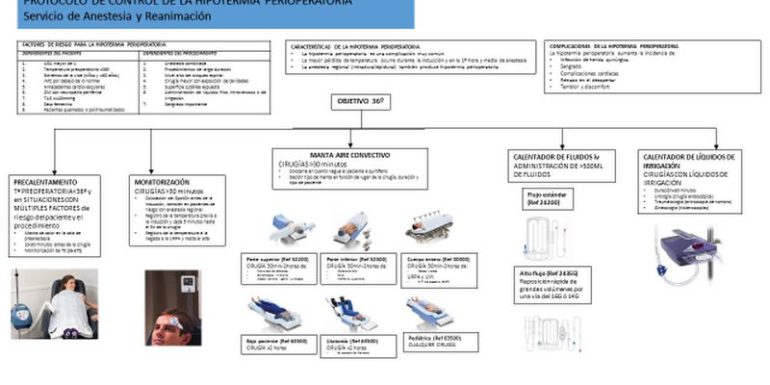
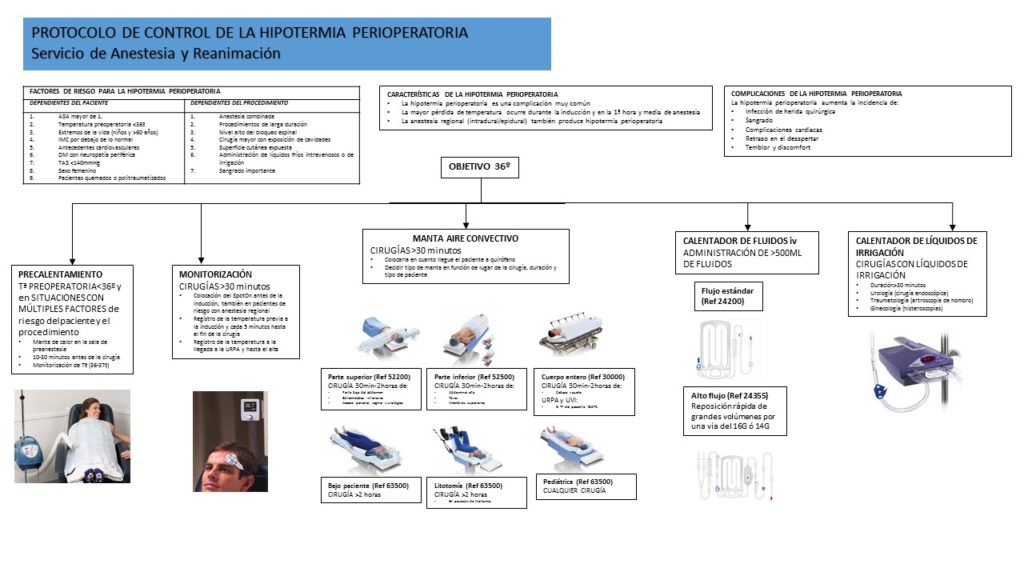
FACTORES DE RIESGO PARA SUFRIR HIPOTERMIA PERIOPERATORIA
En la consulta de preanestesia se debe evaluar la presencia de factores de riesgo de hipotermia perioperatoria (6). Estos factores de riesgo son (5):

ESTRATEGIA DE PREVENCIÓN DE LA HIPOTERMIA PERIOPERATORIA
La estrategia de prevención de la hipotermia perioperatoria en nuestro centro consta de 4 pilares:
- MONITORIZACIÓN
- USO DE MANTAS DE AIRE
CONVECTIVO - CALENTAMIENTO DE
LÍQUIDOS INTRAVENOSOS Y DE IRRIGACIÓN - PRECALENTAMIENTO
I.- MONITORIZACIÓN
La ASA (American Society of Anesthesiology) publica en 1986 los estándares de monitorización para la anestesia. Incluye que se debe monitorizar la temperatura en todo paciente en el que se prevea que se van a producir cambios significativos de la misma. La SEDAR amplió esta recomendación a todo procedimiento con una anestesia general con una duración más de 30 minutos o cirugía de más de 1 hora (5). La incidencia de hipotermia perioperatoria en pacientes con anestesia neuroaxial es muy alta (7) por lo que se considera que en pacientes con este tipo de anestesia también es fundamental monitorizar la temperatura central (5). A pesar de las recomendaciones la monitorización sigue sin ser un estándar de monitorización (1,8,9).
Las indicaciones sobre la monitorización de la temperatura en el periodo perioperatorio son (6):
- Se debe monitorizar siempre la temperatura central siendo el objetivo mantener una Tª>36ºC
- Se debe monitorizar y registrar la temperatura en todo procedimiento que dure más de 30 minutos antes de pasar a quirófano, durante el periodo intraoperatorio y en la URPA hasta el alta.
- No se debe comenzar ninguna inducción anestésicacon un paciente con una Tª<36ºC (exceptuando la cirugía urgente/emergente).
- No se debe dar de alta de la URPA a ningún paciente con una Tª<36ºC.
El monitor spot-on (3M®), a través de la tecnología ZHF (zero heat flux), proporciona una estimación de la temperatura central midiendo la temperatura de 1-2 cm bajo la piel de la sien a través de un túnel isotérmico que se genera bajo el sensor. Proporciona una medida no invasiva, rápida y continua de la temperatura central (10). Este monitor se ha validado con el catéter de arteria pulmonar (11,12), con el termómetro esofágico (13,14), con el termómetro nasofaríngeo y sublingual (15). También se puede utilizar en pacientes a los que se realiza craneotomía (16). Este monitor está conectado con el monitor de anestesia y se registra de manera automática en la gráfica de anestesia ICCA (Philips®).
II.- USO DE MANTAS DE AIRE CONVECTIVO
Las mantas de aire convectivo han demostrado disminuir las complicaciones asociadas a la hipotermia perioperatoria (17) y han demostrado ser una medida coste-efectiva en estudios económicos (6). Funcionan reemplazando el aire frío en contacto con el paciente y transfiriendo el calor desde la superficie al compartimento central. Sirven tanto para prevenir la hipotermia como parar tratarla una vez instaurada. Son fáciles de utilizar y seguras.
Las indicaciones para el uso de las manta de aire convectivo son:
- Se deben utilizar en toda cirugía con una duración de más de 30 minutos o en cualquier paciente con factores de riesgo independientemente de la duración de la cirugía (6).
- La manta debe colocarse y conectarse cuanto antes una vez el paciente está en la mesa de quirófano (durante la colocación, monitorización y realización de la anestesia neuroaxial) ya que la pérdida de calor más rápida se produce en esa fase y en la inducción anestésica.
- El tipo de manta debe ajustarse al lugar de la cirugía y la duración de la misma según el algoritmo del protocolo.
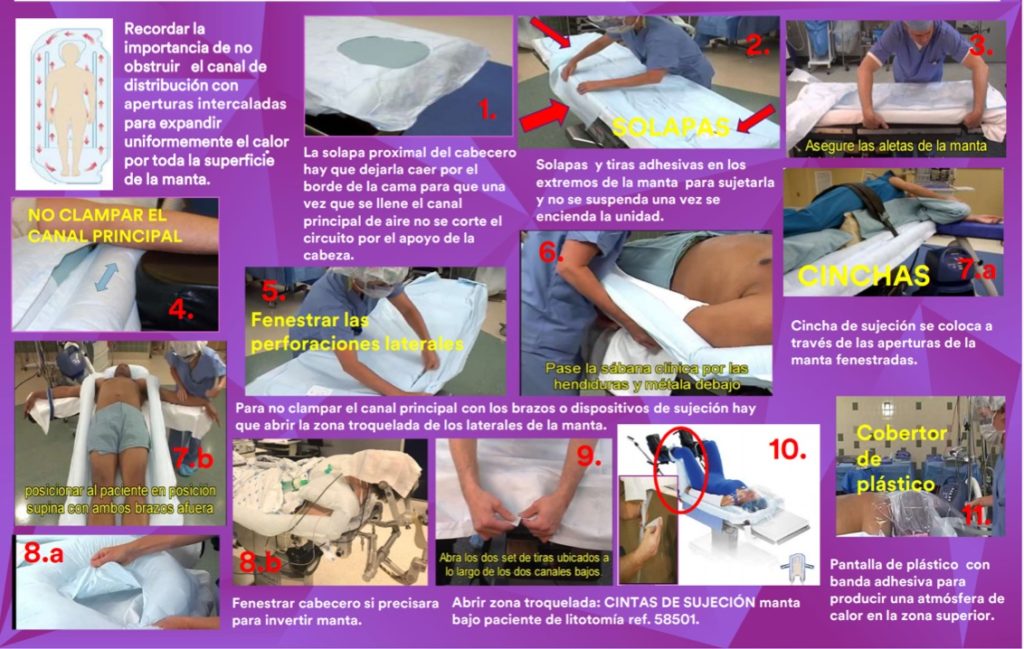
- La manta bajo paciente es la más efectiva a la hora de mantener la normotermia y se debe utilizar siempre que se pueda en cirugías de >2 horas de duración. Sin embargo, son las más complicadas de utilizar y hay que seguir una serie de recomendaciones a la hora de su colocación (ANEXO 1).
- En ningún caso se utilizará el motor de aire caliente sin la manta correspondiente (goosing) por el riesgo de quemaduras e incendio.
III.- CALENTAMIENTO DE FLUIDOS INTRAVENOSOS Y DE IRRIGACIÓN
El calentamiento de los fluidos de administración intravenosa y/o de irrigación ha demostrado ser eficaz en el mantenimiento de la normotermia perioperatoria (18) y ser una medida coste-efectiva (6). Estos sistemas previenen la hipotermia pero, por sí solos, no son capaces de tratarla. Por esta razón siempre deben utilizarse como complemento a otros sistemas.
Las indicaciones para el uso de calentadores de fluidos son:
- Se deben utilizar en cirugías en las que se vayan a administrar >500 ml de fluidoterapia intravenosa (6).
- En cirugías en las que se prevea necesidad de gran cantidad de fluidos se utilizará un sistema de alto flujo conectado a una vía de calibre 16G-14G.
- Se utilizará calentadores de líquido de irrigación en las cirugías en las que se utiliza una cantidad significativa de líquidos de irrigación y/o de larga duración: cirugía endourológica, histeroscopias y artroscopia de hombro.
IV.- PRECALENTAMIENTO
Las estrategias de calentamiento activo previas a la cirugía reducen los gradientes de temperatura entre el compartimento central y periférico, minimizan la redistribución de calor y por lo tanto previenen la hipotermia (19). También han demostrado disminuir la infección de herida quirúrgica (10 casos menos por cada 100 tratados) (20). Sin embargo, no está claro cuál es la duración adecuada de estas estrategias ni su superioridad frente al calentamiento activo precoz (alrededor de la inducción anestésica) (5).
Las recomendaciones para el uso de estrategias de precalentamiento activo previa a la cirugía son:
- Se deben realizar siempre en pacientes cuya temperatura preoperatoria sea <36ºC.
- Se deben realizar individualizando en situaciones donde se acumulen múltiples factores de riesgo para la hipotermia tanto del paciente como del procedimiento.
- El procedimiento a seguir será:
- se realizará en la sala de preoperatorio bajo la supervisión de enfermería
- se utilizarán mantas de aire convectivo que cubran la mayor parte de superficie corporal posible
- se monitorizará en todo momento la temperatura con el Spot-On para mantener la Tª entre 36-37ºC
- el precalentamiento se realizará durante un tiempo no inferior a 10 minutos
- la interrupción del precalentamiento activo para el traslado a quirófano no debe superar los 10 minutos
Monitorización del seguimiento del Protocolo
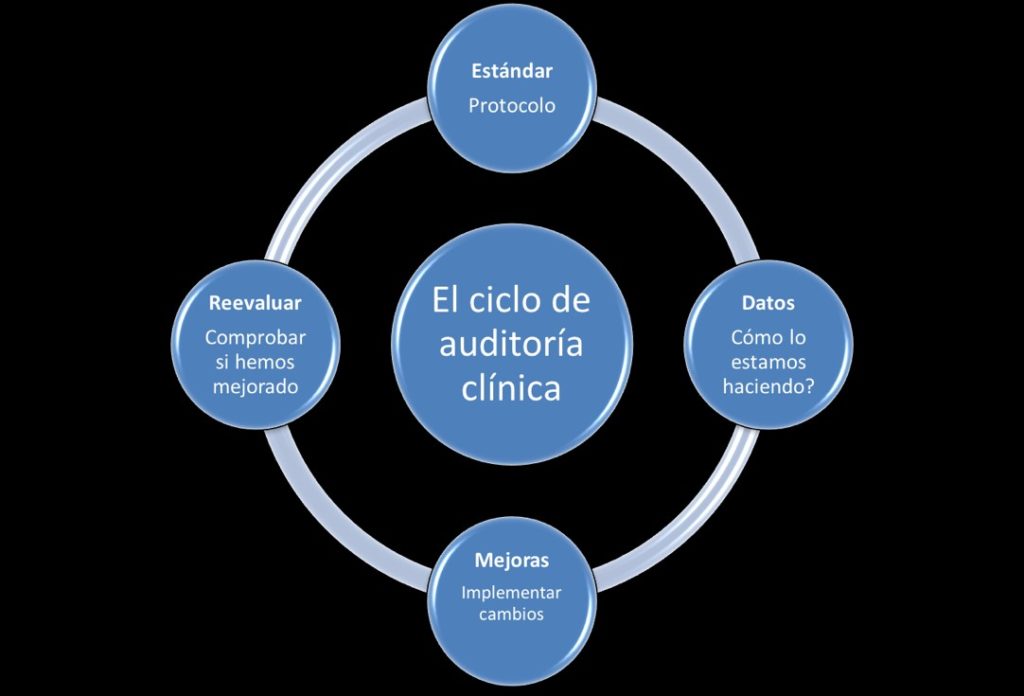
La monitorización del seguimiento del protocolo de prevención de la hipotermia perioperatoria se hará siguiendo un ciclo de auditoría clínica (Figura 3).
- Estándar: se toma como estándar de
práctica clínica el protocolo presentado. - Auditoría: 1 semana al año se
realizará una auditoría clínica para estudiar el grado de cumplimiento del
protocolo - Análisis de datos: se analizarán los datos
de la auditoría y se identificarán fallos y áreas de mejora. - Implementación de las
mejoras:
se implementarán las mejoras propuestas (formación, cambios en el protocolo…).
La auditoría la llevará a cabo el anestesiólogo y la enfermería de URPA recogiendo los datos de todas las cirugías de una semana. Los datos que se recogerán son:
- Fecha y hora de salida de quirófano
- Temperatura en URPA (Variable principal)
- Especialidad quirúrgica
- Número de historia clínica
- Factores del paciente: edad, ASA
- Factores del procedimiento: tipo de anestesia, duración, cantidad total de fluidos.
- Estrategia de prevención de la hipotermia: monitorización de la temperatura, uso de manta de calor, uso de calentador de fluidos.
Bibliografía
1. Castillo Monzón CG, Candia Arana CA, Marroquín Valz HA, Aguilar Rodríguez F, Benavides Mejía JJ, Alvarez Gómez JA. Temperature management during the perioperative period and frequency of inadvertent hypothermia in a general hospital. Colomb J Anesthesiol. 2013 Apr 1;41(2):97–103. (PDF)
2. Sessler DI. Perioperative heat balance. Anesthesiology. 2000 Feb;92(2):578–96. (PubMed) (HTML)
3. Torossian A, Bräuer A, Höcker J, Bein B, Wulf H, Horn E-P. Preventing inadvertent perioperative hypothermia. Dtsch Arzteblatt Int. 2015 Mar 6;112(10):166–72. (PMC) (PDF)
4. Mahoney CB, Odom J. Maintaining intraoperative normothermia: a meta-analysis of outcomes with costs. AANA J. 1999 Apr;67(2):155–63. (PubMed)
5. Calvo Vecino JM, Casans Francés R, Ripollés Melchor J, Marín Zaldívar C, Gómez Ríos MA, Pérez Ferrer A, et al. Guía de práctica clínica de hipotermia perioperatoria no intencionada. Rev Esp Anestesiol Reanim. 2018 Dec 1;65(10):564–88. (HTML)
6. National Collaborating Centre for Nursing and Supportive Care (UK). The Management of Inadvertent Perioperative Hypothermia in Adults [Internet]. London: Royal College of Nursing (UK); 2008 [cited 2019 Mar 29]. (National Institute for Health and Clinical Excellence: Guidance). Available from: http://www.ncbi.nlm.nih.gov/books/NBK53797/
7. Arkiliç CF, Akça O, Taguchi A, Sessler DI, Kurz A. Temperature monitoring and management during neuraxial anesthesia: an observational study. Anesth Analg. 2000 Sep;91(3):662–6. (PubMed)
8. Torossian A, TEMMP (Thermoregulation in Europe Monitoring and Managing Patient Temperature) Study Group. Survey on intraoperative temperature management in Europe. Eur J Anaesthesiol. 2007 Aug;24(8):668–75. (PubMed)
9. Brogly N, Alsina E, de Celis I, Huercio I, Dominguez A, Gilsanz F. Perioperative temperature control: Survey on current practices. Rev Esp Anestesiol Reanim. 2016 Apr;63(4):207–11. (PubMed)
10. Schell-Chaple HM, Liu KD, Matthay MA, Puntillo KA. Rectal and Bladder Temperatures vs Forehead Core Temperatures Measured With SpotOn Monitoring System. Am J Crit Care Off Publ Am Assoc Crit-Care Nurses. 2018 Jan;27(1):43–50. (PubMed) (HTML)
11. Mäkinen M-T, Pesonen A, Jousela I, Päivärinta J, Poikajärvi S, Albäck A, et al. Novel Zero-Heat-Flux Deep Body Temperature Measurement in Lower Extremity Vascular and Cardiac Surgery. J Cardiothorac Vasc Anesth. 2016 Aug;30(4):973–8. (PubMed)
12. Eshraghi Y, Nasr V, Parra-Sanchez I, Van Duren A, Botham M, Santoscoy T, et al. An evaluation of a zero-heat-flux cutaneous thermometer in cardiac surgical patients. Anesth Analg. 2014 Sep;119(3):543–9. (PubMed)
13. Kollmann Camaiora A, Brogly N, Alsina E, de Celis I, Huercio I, Gilsanz F. Validation of the Zero-Heat-Flux thermometer (SpotOn®) in major gynecological surgery to monitor intraoperative core temperature: a comparative study with esophageal core temperature. Minerva Anestesiol. 2018 Jun 26 (PubMed)
14. Boisson M, Alaux A, Kerforne T, Mimoz O, Debaene B, Dahyot-Fizelier C, et al. Intra-operative cutaneous temperature monitoring with zero-heat-flux technique (3M SpotOn) in comparison with oesophageal and arterial temperature: A prospective observational study. Eur J Anaesthesiol. 2018;35(11):825–30. (PubMed)
15. Iden T, Horn E-P, Bein B, Böhm R, Beese J, Höcker J. Intraoperative temperature monitoring with zero heat flux technology (3M SpotOn sensor) in comparison with sublingual and nasopharyngeal temperature: An observational study. Eur J Anaesthesiol. 2015 Jun;32(6):387–91. (PubMed)
16. Pesonen E, Silvasti-Lundell M, Niemi TT, Kivisaari R, Hernesniemi J, Mäkinen M-T. The focus of temperature monitoring with zero-heat-flux technology (3M Bair-Hugger): a clinical study with patients undergoing craniotomy. J Clin Monit Comput. 2018 Nov 22. (PubMed)
17. Madrid E, Urrútia G, Roqué i Figuls M, Pardo-Hernandez H, Campos JM, Paniagua P, et al. Active body surface warming systems for preventing complications caused by inadvertent perioperative hypothermia in adults. Cochrane Database Syst Rev. 2016 Apr 21;4:CD009016. (PubMed) (HTML)
18. Campbell G, Alderson P, Smith AF, Warttig S. Warming of intravenous and irrigation fluids for preventing inadvertent perioperative hypothermia. Cochrane Database Syst Rev. 2015 Apr 13;(4):CD009891. (PubMed) (HTML)
19. Grote R, Wetz AJ, Bräuer A, Menzel M. [Prewarming according to the AWMF S3 guidelines on preventing inadvertant perioperative hypothermia 2014 : Retrospective analysis of 7786 patients]. Anaesthesist. 2018 Jan;67(1):27–33. (PubMed)
20. Melling AC, Ali B, Scott EM, Leaper DJ. Effects of preoperative warming on the incidence of wound infection after clean surgery: a randomised controlled trial. Lancet Lond Engl. 2001 Sep 15;358(9285):876–80. (PubMed)
Cómo citar: Miró Murillo, M., Recio Pérez, J., Salinero Fernández, P., Paz Pacheco, E. M. (2020). Protocolo de prevención de la hipotermia perioperatoria: Una estrategia de manejo de la temperatura basada en la evidencia actual para evitar las complicaciones asociadas a la hipotermia. Revista Electrónica AnestesiaR, 11(4), 5. https://doi.org/10.30445/rear.v11i4.805