Duque P, Piñeiro P, Varela J.A.
Servicio de Anestesiología y Reanimación, Hospital General Universitario Gregorio Mara-ñón, Madrid (España)
Los servicios de medicina extrahospitalaria nos avisan porque nos trasladan una mujer de 26 años que ha sufrido un accidente de moto. Presenta una fractura abierta de húmero izquierdo y crepitación de pelvis. En la valoración inicial en el lugar del accidente, está consciente, aunque algo confusa, taquicárdica a 110 lpm, con tensiones normales (TA=120/70) y Sp02=98%. Le canalizan dos vías periféricas de grueso calibre y le administran 2 mg de midazolam, 150 microgramos de fentanilo y 500mL de cristaloides.
A su llegada a nuestro centro hospitalario, realizamos la siguiente evaluación primaria:
A. Vía aérea permeable, mascarilla con Fi02 al 0,4
B. Murmullo vesicular conservado bilateralmente, Sp02=96%. Leve taquipnea
C. TA 85/50 mmHg, RS a 130 lpm
D. Glasgow Coma Scale (GCS)=14/15, sin focalidad neurológica
E. Temperatura = 36.3 ºC
Se trasfunden cuatro concentrados isogrupo, 1gr de TXA, se coloca un cinturón pélvico y se realiza ecoFAST que es negativo, analítica (Hb=9.8, pH=7.25 y Ca2+=1.2 mEq/l), GCS=14. PA=95/45 mmHg. FC= RS a 120 lpm.
Y ahora, ¿qué hacemos?, ¿cuál es la lesión que amenaza su vida de manera prioritaria?, ¿qué especialistas deben estar implicados? ¿Cuándo debemos avisarles? ¿Quién es el líder? ¿Hay protocolos en el centro adaptados a los recursos materiales, humanos y características del mismo? ¿Cómo resucitamos a esta paciente? ¿Cómo la monitorizamos? ¿Cuál es nuestro objetivo hemodinámico? Si tenemos que intubarla, ¿dónde y cómo lo hacemos?, ¿cómo la ventilamos?
El abordaje sistematizado por prioridades en la atención de la primera hora del paciente politraumatizado según el ATLS (Advanced Trauma Life Support), implantado internacionalmente por el colegio americano de cirujanos, ha conseguido disminuir la mortalidad precoz. Sin embargo, la mortalidad hospitalaria de estos pacientes sigue siendo alta, y lo más importante, en un porcentaje nada despreciable, evitable o potencialmente evitable. De hecho, el traumatismo sigue siendo la primera causa de morbilidad y mortalidad en pacientes entre 10 y 40 años y una de las principales causas de pérdida de años de vida productiva. Un manejo hospitalario eficaz del paciente politraumatizado disminuye esta morbimortalidad.
Para ello, una formación adecuada es básica. La atención hospitalaria del paciente politraumatizado debe basarse en un exquisito trabajo en equipo ofreciendo una atención integral. Sin embargo, las especialidades médicas en general y en particular aquellas implicadas en el manejo del paciente politraumatizado (anestesiología, cirugía, traumatología, radiología…) se dirigen hacia la subespecialización lo que dificulta la visión global necesaria para adaptarse a las cambiantes prioridades de manejo de estos pacientes. Por otra parte, es difícil establecer unas directrices específicas similares al ABCDE implantado en la atención en la primera hora ya que cada centro hospitalario tiene sus peculiaridades y sus recursos humanos y técnicos. Por último pero no menos importante, las dificultades logísticas y connotaciones éticas que conllevan la realización de estudios clínicos randomizados y aleatorizados en el trauma grave, ha hecho que la mayor parte de la evidencia científica se obtenga de estudios animales o clínicos observacionales así como de la experiencia en conflictos bélicos, donde sin duda la población a estudio no es la población envejecida con frecuentes comorbilidades que atendemos en los centros de trauma civil. Como consecuencia, la mayoría de formación presencial u online, libros y manuales sobre trauma grave se centran en la atención de la primera hora, siendo mucho más escasa la formación en el manejo durante la segunda hora a nivel hospitalario.
La atención hospitalaria del trauma grave debería comenzar con una gestión sanitaria eficaz, derivando estos pacientes a centros especializados, donde se les pueda ofrecer una atención multidisciplinar con algoritmos de manejo que permitan anticiparse a las necesidades del paciente. Esto obliga a tener un modelo mental flexible que se adapte a los continuos cambios de prioridades que presentan estos pacientes. Las decisiones clínicas se tomarán basadas en probabilidades de diagnóstico, lo que conlleva un alto grado de estrés para el personal médico responsable del paciente. Al contrario de lo que suele ocurrir en nuestra actividad asistencial habitual, el paciente politraumatizado no está optimizado, la agresión se produce de manera no controlada y previamente a nuestra atención, no conocemos sus antecedentes, alergias y medicación habitual y, más importante si cabe, en los momentos iniciales cuando debemos tomar decisiones críticas, no sabemos exactamente qué lesiones presenta ni el alcance de las mismas. Por ello es fundamental estandarizar la información que recibimos y protocolizar su manejo. En esta línea, a nivel prehospitalario, se utiliza el abordaje MIST (Mecanismo, Lesión, Síntomas y Tratamiento recibido, en inglés Mechanism, Injury, Signs, Treatment) a la hora de transmitir la información del paciente. Comienza por el mecanismo de la lesión porque la cinética del traumatismo es fundamental y determina el tipo y la extensión de las lesiones. Define si se trata de una lesión de baja o alta energía, siendo éstas últimas mucho más graves. Después del mecanismo, se detallan las lesiones objetivadas, los síntomas que presenta el paciente y finalmente el tratamiento administrado. Con esta información el equipo hospitalario debería prever la probabilidad de recibir un trauma grave y prepararse en consecuencia: pre-activación de protocolo de transfusión masiva, llamada a los especialistas pertinentes… También a nivel hospitalario son cada vez más frecuentes los protocolos de manejo de lesiones traumáticas concretas: trauma esplénico, trauma pélvico o trauma craneoencefálico. Dichos protocolos deberían ser consensuados de manera multidisciplinar y revisados periódicamente analizando los resultados de cada centro concreto, y adaptándolos a la literatura más reciente.
Nuestro objetivo es mejorar la supervivencia de estos pacientes y para ello como comentábamos antes, es fundamental tener un enfoque multidisplinar basado en un excelente trabajo en equipo cuyas piedras angulares son el liderazgo eficaz, las habilidades técnicas y no técnicas, la comunicación asertiva y la evaluación sistemática de los resultados. Este trabajo en equipo debe basarse en protocolos multidisciplinares adaptados al contexto de cada centro de trabajo. Diferentes sociedades científicas, el “Royal College of Anaesthetists” de Gran Bretaña o la sociedad alemana de trauma, recomiendan y apoyan la creación de equipos de trauma multidisciplinares y estables que entrenen y se formen juntos.
Desde un punto de vista clínico, en los últimos años se ha demostrado que es importante clasificar y orientar el tratamiento de los pacientes politraumatizados, ya que en muchas ocasiones los pacientes más graves se benefician de un abordaje con control de daños en vez de un abordaje definitivo, siendo éste último la opción idónea siempre que sea posible. El abordaje de control de daños consiste principalmente en restablecer la fisiología antes que restaurar la anatomía. Debemos controlar el sangrado y prevenir la contaminación, mientras las reparaciones anatómicas se realizarán en un segundo tiempo con el paciente ya resucitado. Evitaremos así cirugías de largas horas de duración, donde el paciente cada vez está más hipotérmico, coagulopático y acidótico. Este concepto surgió de la marina donde en los barcos que sufren daños en alta mar, se repara exclusivamente lo imprescindible para poder llegar a puerto y allí, ya realizar una reparación completa. De manera similar, en el paciente por ejemplo con un traumatismo abdominal y descompensación hemodinámica y hemostática, se realiza la resección abdominal que se considere necesaria para controlar la contaminación y el sangrado, un packing y se deja el abdomen abierto. En 24-48 horas una vez que el paciente está resucitado (normotérmico, con el equilibrio acido-base, el lactato y la coagulación corregidos y no precise drogas vasoactivas para mantener tensiones), se procederá a realizar la anastomosis pertinente y el cierre de la pared del abdomen. O si se tratara de una fractura de fémur, por ejemplo, siempre en el paciente politraumatizado grave con descompensación hemodinámica y hemostática, se pueden plantear la colocación de un fijador externo en un primer tiempo y posteriormente realizar un enclavado endomedular. Desde el punto de vista anestésico también realizaremos en un primero momento una anestesia de control de daños, donde lo fundamental es la reanimación hemostática y hemodinámica (basada en la administración preferente de hemoderivados y la restricción de fluidos), priorizando el control del sangrado sin llevar a cabo ninguna monitorización que pueda retrasarlo. Posteriormente se procederá a una monitorización multimodal que permita una terapia individualizada del paciente con el objetivo de poder restaurar su fisiología lo antes posible y así proceder también a un segundo y definitivo tiempo quirúrgico.
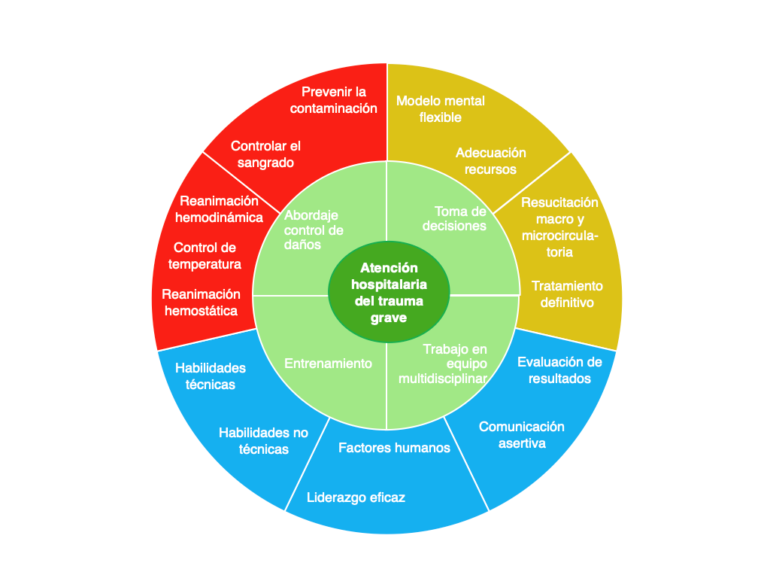
En conclusión, utilizando términos desgraciadamente comunes en el momento actual, la morbi-mortalidad por trauma es actualmente una pandemia global, parcialmente evitable si mejoramos la atención de estos pacientes. Dicha atención no debe limitarse a la primera hora sino que termina con la estabilización completa del paciente gracias al tratamiento definitivo de sus lesiones (figura 1).
Bibliografía
- Bellanova G, Buccelletti F, Berletti R, Cavana M, Folgheraiter G, Groppo F et al. How formative courses about damage control surgery and non-operative management improved outcome and survival in unstable polytrauma patients in a Mountain Trauma Center. Ann Ital Chir 2016;87(1):68-74. (PubMed)
- Carlino W. Damage control resuscitation for major haemorrhage. Eur J Orthop Surg Traumatol 2013;24(2):137-41. (PubMed)
- Hughes KM, Benenson RS, Krichten AE, Clancy KD, Ryan JP, Hammond C. A crew resource management program tailored to trauma resuscitation improves team behavior and communication. J Am Coll Surg 2014;219(3):545-51. (PubMed)
- Moore L, Stelfox HT, Evans D, Hameed SM, Yanchar NL, Simons R, et al. Hospital and Intensive Care Unit Length of Stay for Injury Admissions: a pan-candian cohort study. Ann Surg 2018;267(1):177-82. (PubMed)
- Schoeneberg C, Schilling M, Hussmann B, Schmitz D, Lendemans S, Ruchholtz S et al. Preventable and potentially preventable deaths in severely injured patients: a retrospective analysis including patterns of errors. Eur J Trauma Emerg Surg 2017;43(4):481-9. (PubMed)
- Wynell-Mayow W, Guevel B, Ouansah B, O´Leary R, Carrothers A. Cambridge Polytrauma pathway: are we making appropriately guided decisions? Injury 2016;47(10):2117-2. (PubMed)




Me a gustado mucho esta revista. Como pagina es excepcional.