López Doueil M, Galindo Palazuelos M, Díaz Setién NA, Arriaga Ocón N
FEA Anestesiología Hospital Comarcal de Laredo-Laredo (Cantabria)
Cómo citar este artículo: López Doueil, M., Galindo Palazuelos, M., Díaz Setién, N. A., & Arriaga Ocón, N. (2021). Shock hemorrágico secundario a hematoma espontáneo retroperitoneal como complicación en la neumonía por Covid-19. Revista Electrónica AnestesiaR, 13(5). https://doi.org/10.30445/rear.v13i5.918
Introducción
El cuadro clínico causado por el virus SARS COV-2 (COVID-19) es leve en la mayoría de personas adultas inmunocompetentes, pero puede causar cuadros más graves en pacientes con factores de riesgo, principalmente hipertensión arterial, diabetes mellitus, enfermedad pulmonar crónica o enfermedad oncológica(1). Los primeros informes sugieren que el COVID-19 se asocia a enfermedad grave con necesidad de cuidados intensivos en aproximadamente el 5% de los casos, y que la duración media entre el inicio del cuadro y la admisión en UCI es de 9-10 días, con el desarrollo de un deterioro gradual en la mayoría de los casos(2).
La prevalencia de shock en pacientes adultos con COVID-19 es muy variable (1%-35%), dependiendo de la población a estudio, la gravedad de la enfermedad y la definición de shock. En pacientes hospitalizados en UCI puede llegar al 20-35%(3).
En la forma más grave de la enfermedad por COVID-19 se ha demostrado una respuesta hiperinflamatoria, que se piensa que contribuye de forma importante en la fisiopatología de la enfermedad, junto con una disfunción endotelial y un estado protrombótico multifactoriales. Por esta razón, en los pacientes graves con aumento exagerado de marcadores inflamatorios (IL-6, ferritina, TNF, dímero-D) se han utilizado de forma empírica los corticoides y la Heparina de bajo peso molecular (HBPM) a dosis terapéuticas. Sin embargo, aún no existe una estrategia de tratamiento eficaz probada, y la relación riesgo/beneficio de estos tratamientos empíricos aún no está clara(4)(5)(6)(7).
Presentamos dos casos de neumonía grave por COVID-19 que desarrollaron un hematoma espontáneo del músculo psoas, complicación infrecuente asociada al uso de anticoagulantes. La presentación clínica es muy variable, pudiendo aparecer desde paresia de una extremidad inferior, dolor abdominal o shock(8). Por ello, el diagnóstico puede resultar difícil en pacientes graves con COVID-19, que pueden estar sedados o con disminución del nivel de conciencia. Debemos tener un alto índice de sospecha de esta complicación para iniciar las medidas terapéuticas correctas.
Casos Clínicos
Caso 1: varón de 83 años que ingresa por neumonía bilateral por COVID-19 con importante dificultad respiratoria. Antecedentes de hipertensión arterial, fibrilación auricular (FA) anticoagulada con acenocumarol, un episodio previo de insuficiencia cardiaca sin cardiopatía estructural significativa y portador de marcapasos desde 2008 por FA bloqueada.
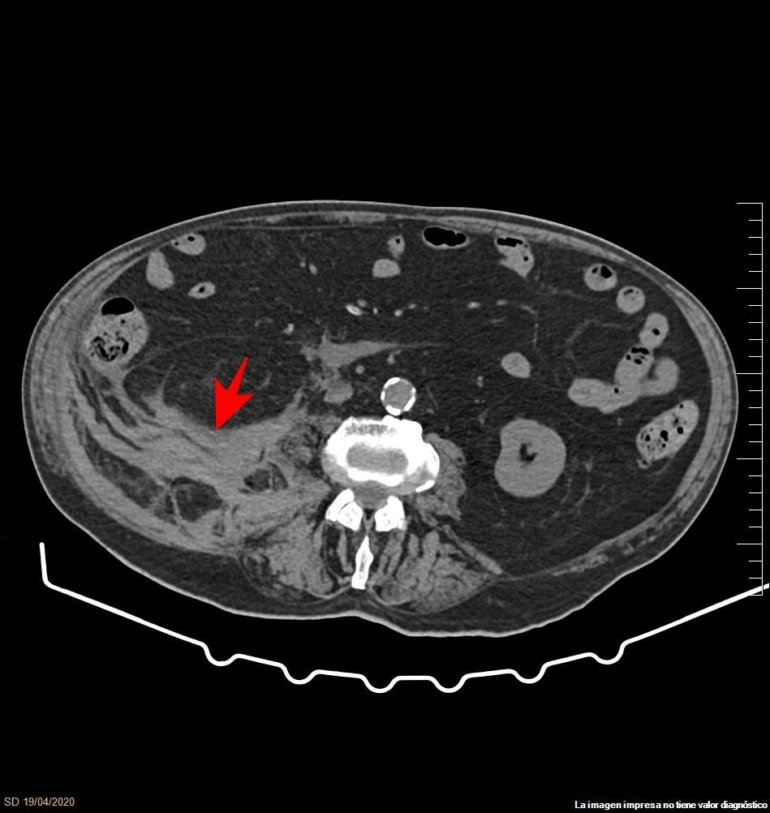
A su ingreso iniciamos tratamiento con hidroxicloroquina, azitromicina, ceftriaxona, y oxigenoterapia por mascarilla facial a 6 l/m. Se sustituye acenocumarol por enoxaparina ajustada al filtrado glomerular (120 mg/día subcutánea). Al 8º día el paciente experimenta un empeoramiento analítico (ferritina 508 y dímero D 1026) y radiológico, sin empeoramiento clínico evidente. Se administra pauta de corticoide (3 bolos de 100 mg de hidrocortisona + metilprednisolona 20 mg/día). A los 14 días presenta disminución brusca del nivel de conciencia con hipotensión, taquicardia, defensa abdominal a la palpación y anemización (Hb 10,5 g/dl respecto 13,5 g/dl al ingreso). Se inicia perfusión de noradrenalina y fluidoterapia con mejoría inicial del cuadro. Solicitamos una ecocardiografía con resultado de función del VI conservada. Se realiza TAC abdominal sin contraste donde se objetiva engrosamiento hiperdenso del músculo psoas derecho con infiltración de grasa adyacente y espacio pararrenal posterior, extendiéndose hasta región inguinal, compatible con un gran hematoma en músculo psoas derecho. Comentado el caso con cirugía general, que recomiendan actitud conservadora. El paciente fallece a las 24 horas.
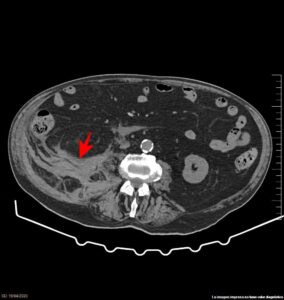
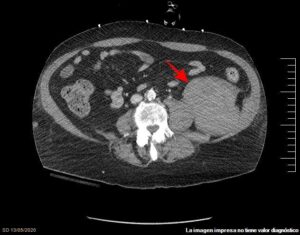
Caso 2: Mujer de 74 años que ingresa con diagnóstico de neumonía derecha por COVID-19 (a pesar de haber presentado inicialmente 2 PCR negativas). Antecedentes de hipertensión arterial, dislipemia, hipotiroidismo, bronquiectasias y asma persistente grave bien controlado, distonía cervical en tratamiento con pregabalina y trihexifenidilo y síndrome ansioso-depresivo. Inicialmente se orienta el cuadro como una neumonía atípica y se trata con antibioterapia empírica (ceftriaxona iv 2g/día), con buena evolución de los síntomas respiratorios. Al 11º día, presenta repunte de fiebre por lo que se solicita serología de COVID-19, que resulta positiva para IgM, por lo que se instaura tratamiento con hidroxicloroquina, azitromicina, bolos de corticoides y enoxaparina (60mg/12h). La paciente evoluciona satisfactoriamente del cuadro respiratorio. Únicamente cabe destacar un síndrome confusional persistente que se relaciona con el tratamiento con psicofármacos y el cuadro infeccioso. El 16º día presenta mayor deterioro del nivel de consciencia e inestabilidad hemodinámica (descenso de tensión arterial, taquicardia y mala perfusión distal), por lo que se decide intubación orotraqueal, inicio de perfusión continua de noradrenalina y traslado a UCI, con sospecha de shock séptico. Se realiza ecocardiograma transtorácico descartándose complicación a nivel cardiológico. En la analítica destaca hemoglobina de 6,8 g/dl (siendo la previa de 9,1), por lo que se transfunden un total de 4 concentrados de hematíes, y coagulopatía (actividad de protrombina de 68%), por lo que se suspende la anticoagulación. Debido a la evolución tórpida de la paciente, se realiza TAC craneal que descarta patología aguda y posteriormente TAC abdominal, en el que se objetiva colección fusiforme bien definida en retroperitoneo izquierdo, adyacente a cara lateral del psoas, de aproximadamente 10 cm de eje axial y un diámetro longitudinal cercano a 20 cm que se extiende desde el área esplénica hasta fosa iliaca izquierda, compatible con hematoma en esta localización, sin datos de sangrado activo.
Su evolución fue lenta y presentó entre otras complicaciones sobreinfección respiratoria por Pseudomonas aeruginosa. Se realizó traqueotomía a los 26 días del ingreso por necesidad de intubación prolongada. Tras 46 días de ingreso en UCI pudo ser dada de alta a la planta y días después a su domicilio.
Discusión
La principal característica de pacientes con enfermedad grave por COVID-19 es el desarrollo de una lesión pulmonar aguda. El shock séptico y el fracaso multiorgánico parecen ocurrir en una significativa proporción de pacientes críticos y están asociados a un aumento de la mortalidad (3). La tasa de mortalidad también aumenta con la edad y comorbilidades médicas como la enfermedad cardiovascular – principalmente hipertensión arterial-, enfermedad pulmonar crónica, diabetes mellitus o enfermedad oncológica (2).
No existe un tratamiento específico para el COVID-19, motivo por el que el tratamiento de soporte a los pacientes graves con compromiso respiratorio o shock debe iniciarse precozmente (1) . Las medidas de tratamiento publicadas por la “surviving sepsis campaign” son aplicables en general al shock séptico por COVID-19, y la mayoría de recomendaciones de tratamiento están extrapoladas de estudios y experiencia de manejo de pacientes críticos sin COVID-19, por lo que el riesgo/beneficio de los tratamientos usados habitualmente, como los corticoides o la anticoagulación, no está claro (4).
La incidencia de aparición de un hematoma espontáneo del músculo psoas como complicación de la terapia anticoagulante es baja, y su diagnóstico es difícil, debido tanto a la variabilidad de su presentación clínica como a la similitud clínica con otros procesos agudos, lo que obliga a realizar un diagnóstico diferencial con otras enfermedades que cursan con inestabilidad hemodinámica o shock. Cuando el hematoma se desarrolla a lo largo de días, puede producir compresión del nervio femoral, causando paresia de la extremidad inferior y/o hipoestesia de la cara anterior del muslo, teniendo que realizar un diagnóstico diferencial con un accidente vascular cerebral o neuropatía periférica. Si el sangrado es brusco y su presentación inicial es el shock, nos obliga a descartar shock séptico o lesión miocárdica (presentes en más del 20% de los pacientes críticos con COVID-19) que pueden presentarse a medida que aumenta la gravedad (2).
La incidencia del hematoma retroperitoneal en pacientes COVID graves con tratamiento anticoagulante es aún desconocida, como también lo es su presentación clínica en forma de shock hemorrágico. En el caso de los hematomas retroperitoneales en pacientes anticoagulados no COVID, hasta un 33%-50% pueden presentar hipotensión grave o shock, y en los hematomas del músculo psoas, hasta un 79% pueden presentar paresia del nervio femoral. La mortalidad global de estas entidades en pacientes no COVID es cercana al 20%, principalmente debido al shock hemorrágico (8).
Por otro lado,la elevada mortalidad asociada al shock en pacientes COVID-19 (alrededor del 40%) puede deberse a varias causas, entre las cuales está una miocarditis fulminante. Sin embargo, la falta de estudios sistemáticos de despistaje de disfunción miocárdica en pacientes hemodinámicamente inestables hace que no podamos correlacionar la lesión miocárdica con el shock (3). La lesión miocárdica está presente en más del 25% de casos graves en UCI y se presenta como miocarditis aguda con disfunción ventricular al inicio del cuadro, o lesión miocárdica que se desarrolla a medida que la enfermedad se agrava(4).
Como conclusión de estos casos expuestos, consideramos que la posibilidad de un hematoma retroperitoneal debería tenerse en cuenta en cualquier paciente COVID-19 grave que reciba anticoagulantes y presente inestabilidad hemodinámica y anemización. Un diagnóstico precoz es importante para suspender o antagonizar la anticoagulación, prevenir futuros sangrados y evitar el compromiso de perfusión de distintos órganos abdominales.
Bibliografía
- Montero Feijoo A, Maseda E, Adalia Bartolomé R, Aguilar G, González de Castro R, Gómez-Herreras J.I. et al. Recomendaciones prácticas para el manejo perioperatorio del paciente con sospecha o infección grave por coronavirus SARS-CoV-2. Rev Esp Anestesiol Reanim 2020;67(5):253-260 (PubMed)
- Murthy S, Gomersall CD, Fowler RA. Care for critically ill patients with Covid-19. JAMA 2020; 323 (15):1499-1500 (JAMA)
- Alhazzani W, Møller MH, Arabi YM, Loeb M, Gong MNg, Fan E, et al. Surviving sepsis campaign: guidelines on the management of critically ill adults with coronavirus disease 2019 (COVID-19). Crit Care Med 2020. http//ccmjournal.org/10.1097/CCM.0000000000004363 (PubMed)
- Clerkin KJ, Fried JA, Raikhelkar J, Sayer G, Griffin JM, Masoumi A, et al. COVID-19 and Cardiovascular Disease. Circulation 2020;141:1648-1655 (PubMed)
- Puzzitiello RN, Pagani NR, Moverman MA, Moon AS, Menendez MA, Ryan SP. Inflammatory and coagulative considerations for the management of orthopaedic trauma patients with covid-19: a review of the current evidence and our surgical experience. Journal of Orthop Trauma 2020. 10.1097/BOT.0000000000001842 (HTML)
- Bikdeli B, Madhavan MV, Jimenez D, Chuich T, Dreyfus I, Driggin E, et al. COVID-19 and trhombotic or thromboembolic Disease: Implications for Prevention, Antithrombotic Therapy, and Follow-Up. J Am Coll Cardiol 2020;75:2950-2973 (PubMed)
- Sanders JM, Monogue ML, Jodlowski TZ, Cutrell JB. Pharmacologic Treatments for Coronavirus Disease 2019 (COVID-19). JAMA 2020;323(18): 1824-1836 (JAMA)
- González C, Penado S, Llata L, Valero C, Riancho JA. The clinical spectrum of retroperitoneal hematoma in Anticoagulated Patients. Medicine 2003;82: 257-262 (PubMed)





Una información concreta y muy eficaz