Dr. Guillermo Navarro
Coordinador del Capitulo de Vía Aérea Difícil de la Confederación Latinoamericana de Sociedades de Anestesia (CLASA)
Director del Grupo de Entrenamiento en Vía Aérea Latinoamérica (EVALa)
Miembro del Comite de Redacción de AnestesiaR
Miembro de Grupo Asesor del Proyecto for Universal Management of Airway (PUMA) .
Dra. Cecilia Sandoval (EVALa México)
1 Anestesiologa cardiovascular
2 Jefe de servicio de Anestesiologia, Hospital Angeles Leon
3 Instructora BLS y ACLS por la AHA
4 Titular EVALa Mexico
5 Comisión de Vía Aérea FMCA
Dra. Kathleen Quintero (EVALa Panama)
1 Especialista en Anestesiología
2 Complejo Hospitalario Metropolitano Dr. Arnulfo Arias Madrid
3 Presidenta de la Sociedad Panameña de Anestesiología
4 Comité Ejecutivo (Secretaria Científica) de la CLASA
Dra. Laura Perez (EVALa Costa Rica)
1 Jefe Servicio de Anestesiología y Recuperación, Hospital San Juan de Dios, San José, Costa Rica
2 Profesora Unidad de Postgrado Especialidad de Anestesiología, Universidad de Costa Rica
3 Vicepresidente Confederación Latinoamericana de Sociedades de Anestesia (CLASA)
4 Expresidente Asociación Médicos Anestesiólogos de Costa Rica

Cómo citar este artículo: Navarro, G., Sandoval, C., Quintero, K., & Pérez, L. (2020). Valoración y Manejo de la Vía Aérea en Paciente con Enfermedad COVID-19. Revista Electrónica AnestesiaR, 12(11). https://doi.org/10.30445/rear.v12i11.969
Indice
- Introducción
- Fuentes Consultadas
- Definiciones y términos para comprender el alcance de lo que se está leyendo.
- Seguridad del personal de salud, riesgo de contaminación durante el manejo de la vía aérea
- Quién/quiénes podrían ser parte de un C19. 24/7 Airway Team
- Preparación para el manejo de la vía áerea
- Intubación (Parte II)
- Extubación (Parte II)
- Resumen y puntos claves (Parte II)
- Referencias (Parte II)
1 Introducción
En la mayor crisis mundial de salud contemporánea de la que se tiene memoria, todos tienen miles de preguntas por hacer, pero nadie tiene las respuestas correctas para dar, esto será un mundo dinámico, agudo, de cambios, aprendizajes, experiencias y reaprendizajes constantes que tendremos que estar dispuestos a afrontar y absorber en un camino plagado de grises y sombras.
La cantidad y calidad de información vertida en relación a la valoración y tratamiento VA en pacientes sospechados o contaminados C19, ha alcanzado una magnitud tan impresionante como la propia diseminación del virus. Existe material de excelente calidad informativa en video tutoriales, esquemas, algoritmos, ayudas visuales, documentos, publicaciones online, etc., pero también se ha dispersado una cantidad no menor de información que es incorrecta y de mala calidad.
Es necesario confirmar las fuentes desde donde se va adoptará la información, para garantizar que la misma sea una ayuda objetiva a los diferentes prestadores y operadores sobre todo enfocados en:
-‐Control de las infecciones y contaminación del personal de salud (relacionados a los equipos de protección personal (EPP).
-‐ Uso racional y adecuado de insumos y tratamiento del ambiente
-‐La oportunidad terapéutica para cada paciente en particular
2 Fuentes consultadas
Para la confección de este documento se han revisado diversas fuentes que han reunido al menos una de dos condiciones esenciales para la obtención de información calificada: primero, la información está vertida desde sociedades científicas internacionales de prestigio mundial en temas relacionados al control de la VA, segundo, los autores han sido partícipes primarios de las experiencias vividas en la contención y el tratamiento de anteriores y de la actual pandemia. Estas condiciones han permitido a los expertos declarar una serie de recomendaciones que sin pretender hacer de ellas un estándar de cuidados, son de máxima utilidad para diseñar estrategias locales de contención adaptadas a las posibilidades logísticas y económicas de cada región.
3 Definiciones y Términos
Es importante comprender técnicamente algunos términos y definiciones para una correcta interpretación de la lectura.
Estándar de cuidados:
-Principios aceptados para el manejo del paciente, cuyos fallos u omisiones son muy difíciles de justificar (carácter mandatorio).
Estrategia:
-Serie de pasos escalonados para conseguir un objetivo (carácter no mandatorio).
Guías:
-Herramientas de capacitación con desarrollo sistemático de contenidos para asistir a los médicos en circunstancias clínicas puntuales, incluyendo la mejor evidencia científica disponible y la opinión de los expertos. (carácter no mandatorio)
Recomendaciones:
-Estrategias disponibles pero sin la rigurosidad de los estándares y las guías. (carácter no mandatorio)
Protocolos y Algoritmos:
-Procedimientos o pasos en árbol de decisiones a través del diagnóstico y tratamiento de escenarios clínicos. (carácter no mandatorio)
Lista de Chequeo o lista de verificación:
-Formatos para controlar el cumplimiento de determinadas intervenciones pre asignadas
Ayudas visuales:
-Herramienta de implementación que trata de expresar un concepto, una idea, a través de imágenes.
Este y otros documentos similares están presentando “series de recomendaciones” basadas en experiencias previas de colegas como tales, las mismas no son de carácter mandatorio, sino voluntario, y sujetas a adaptaciones según disponibilidad, logística e interpretación regional. Es importante comprender este concepto desde un punto de vista técnico, ya que las diferentes opiniones de los profesionales son extremadamente comunes en este contexto. Sin embargo las recomendaciones pueden convertirse en un diagrama orientador de gran importancia.
4 Seguridad del personal de salud y riesgo de contaminación durante el manejo de la vía aérea
La intervención sobre la vía aérea en sus diferentes formas, conlleva un riesgo de contaminación al personal de salud, generalmente bajo y de ocurrencia extraña. Sin embargo en situaciones especiales como la que nos toca vivir prácticamente en todo el mundo hoy afectado por C19, los recaudos podrían cambiar sustancialmente debido a que la contaminación del personal expuesto, deteriora la capacidad prestacional del sistema y aumenta el numero global de casos. Una ecuación que claramente aporta un efecto negativo y por ende es muy importante prevenir.
Los estudios disponibles sobre este tema son escasos y sistema de clasificación de la calidad de la evidencia y graduación de la fuerza de la recomendación (GRADE) los califica como muy bajos. En la epidemia de SARS, el 21% de los infectados globales fueron los mismos trabajadores de la salud. En Canadá sobre una cuenta final de contaminados por SARS de 245 individuos, el 43% del total fueron trabajadores de la de salud mayoritariamente de Toronto. Esto generó en su momento gran preocupación, porque a pesar de que “idealmente” se había instruido y entrenado al personal para la utilización correcta del EPI (equipo de protección individual) los incidentes ocurrieron igual. Un posterior análisis de esto, dejó aprendizajes interesantes.
La protección de los trabajadores de la salud, no dependería exclusivamente del uso del EPP, si no que también abarca principios importantes adicionales de control de infecciones. En diferentes áreas donde los pacientes enfermos de SARS fueron tratados, departamentos de emergencia (DE), unidades de cuidados críticos (UCC), hubo situaciones de falta de control caracterizadas por múltiples oportunidades de contaminación hacia el personal de salud, previo al evento de la IOT propiamente. Los prestadores habían estado en riesgo de contaminación antes de la instalación de los EPI, lo que pudo expresar una falta de triage temprano y aislamiento inmediato de los casos de sospecha. Otras condiciones del ambiente podrían haber influido negativamente también.
Una investigación post SARS a los trabajadores de la de salud, reveló una falta de compromiso o uso subóptimo de los EPI. Aunque se conoce poco del C19, se cree con alguna fortaleza que se propaga de persona a persona, entre personas a través de gotitas respiratorias y transmisión por contacto cercano. La protección con una bata o vestido impermeable, asimismo de los ojos, el rostro, los guantes dobles son altamente efectivos en estos casos de intervención donde las gotitas y contactos son tan influyentes en una contaminación.
En este último episodio de C19 se han reportado casos de contaminación del personal en los hospitales de Wuhan (China) tras las intervenciones de IOT. Se desconoce con exactitud el nivel de contaminación que dicho grupo ocupacionalmente expuesto podría estar padeciendo durante la atención de pacientes en esta pandemia, pero hay informes preliminares estimando que en algunos países podrían alcanzar hasta el 20% del global.
La Organización Mundial de la Salud (OMS) y el Centro para el Control de Enfermedades (Center for Disease Control [CDC]) y los sistemas de guías de prevención para la protección del personal durante procedimientos o intervenciones clínicas de riesgo en pacientes sospechados o confirmados de C19, se enfocan en:
-‐Posibilidades de dispersión viral
-‐Principios de una
comunicación clara
-‐Minimizar la cantidad de personal durante la intervención
-‐Utilización apropiada de los EPP en todos los casos
-‐Evitar procedimientos
-‐Tratamiento adecuado (descontaminación y desinfección) de los ambientes utilizados para la intervención
Estas comunicaciones no pretenden ser obligatorias y cada hospital deberá desarrollar planes locales desde sus posibilidades logísticas, económicas y de recursos disponibles a través de una:
-‐Generación de procedimiento médico de sospecha/confirmación de paciente C19 y adecuación de espacios.
-‐Interaccion operativa entre departamentos de emergencias, unidades de cuidados críticos, servicios de anestesiología y reanimación, terapia respiratoria, unidad de control de infecciones, salud ocupacional, entre otros.
Además del EPP, son fundamentales los procedimientos de descontaminación de superficies y equipos, minimizar la exposición de personal no esencial durante actividades de riesgo como la intubación orotraqueal (IOT), correcto manejo de los insumos y residuos, y la posterior limpieza del/los ambientes (al menos 20 a 30 minutos tras el último procedimiento generador de aerosoles).
5 Quién/Quiénes podrían conformar un Airway Team 24/7
Esta es una planificación que podría variar en cada región y aún dentro de un mismo país, en cada hospital o prestador. Por razones lógicas de la enfermedad, la primera linea recaería sobre los DE y UCC que en algunos países son comandados por los mismos anestesiólogos y especialistas en manejo de la unidades de dolor agudo y crónico. Sin embargo si bien nuestras realidades en lo que a práctica clínica refiere son diferentes, se pueden o no tomar algunas ideas de programación para hospitales públicos y o servicios de anestesia privados locales.
Por citar un ejemplo, algunos centros organizan un “teamwork 24/7”, repartido en tres turnos diarios conformados por dos expertos en VA por turno:
Bajo este modelo denominado The single C19 Airway Service, se espera al menos desde un punto de vista teórico:
-‐Minimizar la exposición y el riesgo a los proovedores
de salud, al no exponer a todo el personal contratado, pudiéndose asignar
recurso humano a otras áreas de cobertura.
-‐Optimizar la ejecución de los protocolos, un teamwork pequeño es más fácil de entenar y practicar simulación clínica que un grupo grande y variado de personas.
-‐Incrementar la uniformidad de resultados (intervenciones con personal de alta competencia, menos complicaciones, menos tiempo de pacientes ventilados, que puede impactar en un menor tiempo de uso de las UCC y de mejoras en los resultados finales).
-‐Optimización de equipos y recursos de control e inventarios. El teamwork es responsable del kit de VA, esto puede tener importancia por la descentralización de las intervenciones del departamento de UCC.
-‐Oportunidad de implementar triages en situaciones de “cuello de botella.
-‐Oportunidad de aprendizaje y rediseño constante de protocolos de acción a través de feed-‐back entre grupos pequeños.
-‐Oportunidad de recopilación de datos prospectivos de calidad para una eventual difusión posterior o confección de trials.
-‐Obtención de datos para el conocimiento a largo plazo, impactos sobre múltiples intentos y mortalidad, tiempos de ventilación requerida y medidas de la mortalidad real.
Otros hospitales públicos por ejemplo en UK, Nueva Zelanda, han designado a un anestesiólogo líder de VA para cada hospital, quien diseña y dirije las acciones necesarias para resolver los problemas relacionados a este tópico y otros relacionados al control de la VA en general.
Existen otras propuestas como la asignacion de un “Hospital C19 exclusivo” con la idea de centralizar recursos y aminorar las tasas de contaminación.
Tal como se mencionó anteriormente, cada región y dentro de ella cada hospital, deberá revisar sus mejores opciones de preparación y prestación, más allá de los modelos enunciados arriba.
6 Preparación para el manejo de la vía áerea
Procesos de la VA que cursan con riesgo de dispersión viral
Los
procedimientos en VA pueden generar aerosoles que incrementan el riesgo
dispersión viral y de transmisión de la enfermedad al médico. Las
intervenciones más comunes que se espera en pacientes C19+ son la IOT y la
ventilación mecánica (VM). Existen otros tratamientos que pueden requerir los
pacientes, ej: intervenciones quirúrgicas de urgencia, trauma, hemorragia,
entre otros, quienes finalmente podrían ser C19+, y que tendrán muy posiblemente
que ser intubados/extubados. Este fenómeno claramente podría explicar que las
medidas de seguridad deberán tomarse sistemáticamente para el cuidado seguro
del personal de salud y los pacientes en todos los casos de intervención.
Ranking de potencial contaminación en orden decreciente
De alto riesgo:
-‐Intubación oro-‐traqueal (IOT)
-‐Accesos infraglóticos (traqueostomía -‐ eFONA-‐ etc)
-‐Ventilación no invasiva (VIN)
-‐Ventilación con mascara facial simple (MFS)
Otras intervenciones potencialmente contaminantes incluyen:
-‐Desconexión del circuito durante el uso
-‐Extubación
-‐Reanimación cardio-‐pulmonar (antes de la IOT)
-‐Broncoscopía
-‐Aspiracion en sistemas no cerrados
Posiblemente los pacientes severamente enfermos y con mayor carga viral son a la vez candidatos a ser intervenidos con medidas más agresivas y serían quienes podrían tener un nivel de dispersión mayor.
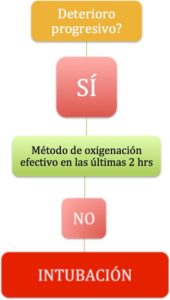
Indicaciones de IOT en pacientes C19+
1. Prestar especial atención al desarrollo de:
-Disnea
-Taquipnea (igual o mayor de 30 respiraciones x minuto)
-Desaturación arterial de O2 menor o igual a 93%.
-Relación PaO2/FiO2 menor o igual a 300
-Infiltrado pulmonar igual o mayor a 50% dentro de las 48 horas
2. Indicaciones absolutas
-Paro cardio-respiratorio
-Pérdida o amenaza de la permeabilidad de la VA
3. Indicaciones a discreción del equipo tratante (empírico)
-Fallo respiratorio agudo hipoxémico
-Presencia sostenida de más de 30 respiraciones
por minuto
-Relación PaO2/FiO2 menor o igual a 150
-Fracaso del alivio tras dos horas de modos no invasivo de sostén (HFNO)
4. Razones para no retardar la indicación de IOT (electivo vs urgencia)
-Indicar la IOT como un proceso pro-activo más que de salvataje
-Mejora las condiciones de preparación del ambiente y el personal de salud
-Atenúa el nivel de complicaciones derivadas de la intervención
-Prevención de la hipoxemia silente (asintomática)
5. La Intubación pro-‐activa podría ser útil:
-Se espera un agotamiento de las reservas de O2 en este grupo y mecanismos de compensación exhaustos, que podría atenuarse utilizando escalas de intubación temprana.
-La posibilidad de desaturación arterial precoz después de eliminar la ventilación es mayor y se podría requerir el rescate con máscara aumentando el riesgo de contaminación del procedimiento.
-La valoración previa podría ser escasa y hasta imposible debido a los controles
estrictos de infección
– EPI escalado a nivel III, podría hacer a los operadores más torpes.
-El control estricto de infecciones y tráfico podría deteriorar la administración de
insumos y ayudantes cuando son necesarios.
-Factores psicológicos (temor a contaminarse) podría hacer fallar al personal aún en
situaciones simples de intervención.
La precaución en el control de infecciones al profesional es de máxima prioridad durante la IOT de pacientes C19. Es un procedimiento de alto riesgo para el profesional y si el paciente está comprometido será de alto riesgo para ambos.
Secreciones,
sangre y aerosoles pueden diseminarse ampliamente en el ambiente. Idealmente la
intervención debe llevarse adelante en salas especiales (según disponibilidad).
Los operadores involucrados deben aplicarse equipos de protección personal
(EPP) y seguir las técnicas de colocación y extracción indicada por los
especialistas en seguridad.
Deben balancearse los riesgos/beneficios entre modos de administración de O2 (VNI) que pueden ocasionar dispersión viral contra la indicación de una IOT temprana.
Preparación del paciente y la sala de procedimientos
Llevar un paciente sospechoso/probable/confirmado C19+ requiere de una preparación organizacional, indiviudal y situacional específica, para maximizar la seguridad del procedimiento sobre el paciente y evitar la contaminación del personal que atiende, por lo que alertar al equipo de respuesta con antelación cobra mayor importancia en el abordaje de estos pacientes.
Se alienta fuertemente que el paciente sea previamente valorado por expertos en la busqueda de señales de dificultad que permitan una planificación previa de ideas y recursos adecuados. La valoración previa de la VA es importante porque se considera la base de la construcción de la estrategia y los planes a seguir. El equipo de atención debe comunicar claramente la idea del procedimiento y definir los planes alternativos antes del ingreso a la sala de instrumentación. Se pueden realizar los test de dificultad habituales:
-Historia de dificultad previa
-Distancia entre incisivos menor a 3 cm
-Distancia tiromentoniana menor a 6 cm o esternomentoniana menor a 12 cm
-Movilidad cervical
-Perímetro cervical
Test de Mallampati está desaconsejado para este grupo de pacientes
Reconocer que los datos de los test son muy importantes, pero no son concluyentes, se debe planificar y practicar una estrategia relacionada a un episodio de VA difícil inesperada o de ISRm fallida.
Se recomiendan las siguientes medidas de precaución según disponibilidad local:
-‐La habitación debería ser adaptada para instrumentacion clínica de procesos con dispersión viral (generadores de aerosoles) fuera de quirófano y con presión negativa y aislamiento de aire (si está disponible).
-‐El paciente debe ser transportado con una mascarilla facial hacia la sala de intervenciones y durante el período previo a la IOT su cara puede ser cubierta con gasas húmedas para evitar la dispersión de secreciones.
-‐Se puede aportar oxígeno suplementario nasal a bajo flujo si la condición clínica del paciente lo requiere y si está disponible.
-‐El equipo de atención involucrado en la intervención debe colocarse el EPP o sistemas de protección C19 derivados de las políticas locales de su hospital.
-‐El lavado adecuado de manos es obligatorio antes y después de cualquier contacto con el paciente, particularmente antes y durante la colocación del EPP y nuevamente después al removerse el EPP.
-‐El personal involucrado debe ser mínimo y deben evitarse intercambios de personas a no ser que sea estrictamente necesario durante la intervención.
Las consideraciones particulares sobre la colocación y remoción del EPP pueden revisarse en el video desarrollado por el Servicio de Anestesia y Reanimación del Hospital Universitario Marqués de Valdecilla y realizado en el Hospital Virtual Valdecilla asi como el folleto de la OMS para utilización de equipos de seguridad y protección personal para no extender la redacción del documento.
Carro para manejo de Vía Aérea
Un carro de VA específicamente diseñado para atender pacientes C19+ podría ser de gran ayuda en las UCC o en cualquier sitio del hospital, en su ausencia equipo portátil de uso exclusivo para abordar la VA en las unidades de aislamiento de pacientes C19+.
Existen diversas propuestas de carros de VA. El personal que atiende deberá organizar y adecuar según sus posibilidades y recursos locales entre varios modelos disponibles.
www.ccam.net.au/airway-trolley/
https://das.uk.com/content/difficult_airway_trolley
http://vortexapproach.org/airwaycart
Equipo básico
Se sugiere la disponibilidad de un equipo básico en cualquier escenario en el cual se requiere manejo invasivo de la vía aérea, ya sea en el carro de vía aérea o bien portátil:










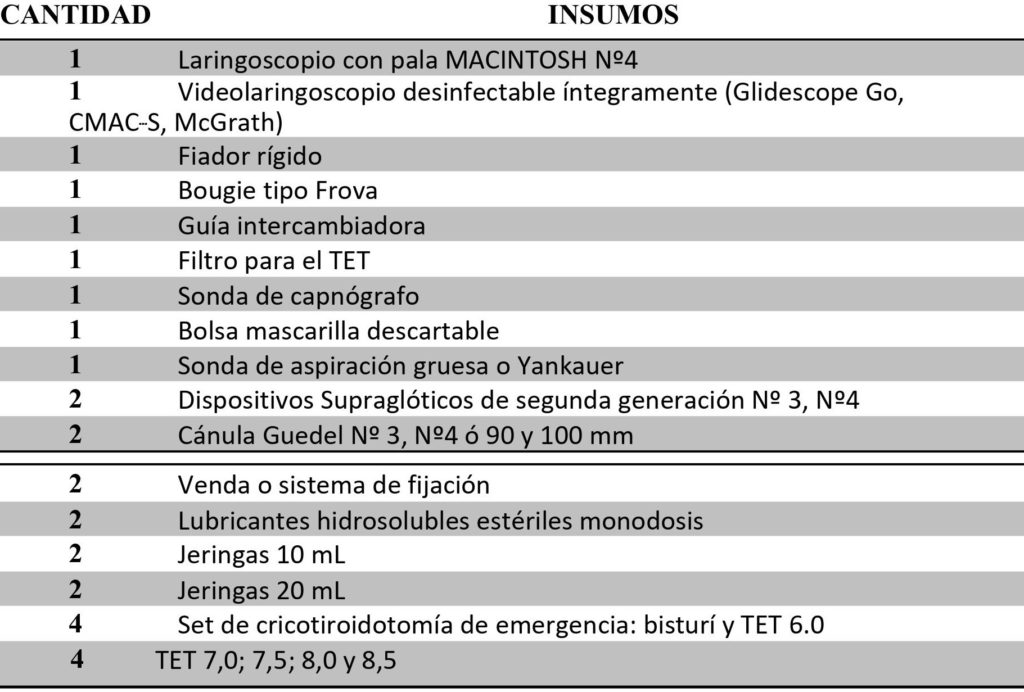




Existen videolaringoscopio totalmente desechables y en un única pieza. Pala machinton número 4 con pantalla LCD integrada en parte superior del mango.
Es el videolaringoscopio i- view de INTERSURGICAL.
Es uno de los dispositivos más demandados para intubar pacientes COVIC.
No hay necesidad posterior de desinfección ya que se desecha íntegramente.
Es un dispositivo económico que evita riesgos innecesarios.
Buen artículo, me servirá para complementar el tema
Como siempre, este es un material de gran importancia en el ejercicio diario profesional. Muchas gracias.