Segunda parte del artículo Valoración y Manejo de la Vía Aérea en Paciente con Enfermedad COVID-19. Puede acceder a la Parte I aquí
Cómo citar este artículo: Navarro, G., Sandoval, C., Quintero, K., & Pérez, L. (2020). Valoración y Manejo de la Vía Aérea en Paciente con Enfermedad COVID-19. Revista Electrónica AnestesiaR, 12(11). https://doi.org/10.30445/rear.v12i11.969

7 Intubación: “El primer intento es el mejor intento”
Para garantizar una dispersión mínima de partículas virales durante la intervención definitiva de la VA (IOT), debemos seguir los siguientes pasos:
Recursos y equipamiento
Deben estar preparados de antemano fuera de la sala de intervenciones y disponibles, a la demanda del que realiza la IOT, todo el personal debe conocer los planes antes de entrar a la sala de intervenciones. La comunicación y el trabajo en equipo deben ser claros, las instrucciones sencillas, utilizar un volumen de comunicación adecuado, sin gritar y un esquema de comunicación en asa cerrada.
Listas de chequeo y ayudas cognnitivas
Se recomiendan fuertemente su utilización, tanto para los abordajes iniciales como para el tratamiento de las dificultades inesperadas.
Se pueden consultar en los siguientes links : http://anestesiaclasa.org/guia-‐pacientes-‐covid-‐19/
https://www.eamshq.net/images/INTUBACIÓN_COVID_19_version_SP.pdf
Posición adecuada del paciente
Se recomienda el uso de rampa, posición de olfateo, entre otros, en ligera sobre-‐ elevación del tórax.
Pre-‐oxigenación
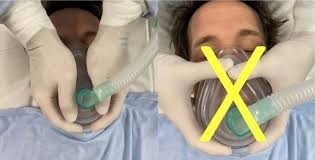
Con FiO2 100% durante 3 a 5 minutos son mandatorias. La consideración de modos alternativos de administración de O2 (VNI) en bajo o alto flujo debe balancearse entre los beneficios que produce la técnica versus el grado de dispersión viral. La preoxigenación/ventilación debe ser llevada adelante por dos operadores, el primero sujeta la máscara facial en forma de “VE grip” y no en forma de “C” (técnica clásica), con ambas manos y el segundo opera el circuito de ventilación si no esta disponible el respirador. Un filtro anti vírico, humidificador debe interponerse entre la mascarilla facial y el circuito respiratorio, igualmente material de protección transparente podría colocarse encima del rostro del paciente.
Un tercer operador puede ser necesario para la administración de drogas y revisión de monitoreo.
Si el paciente presenta intolerancia a la apnea de más de 30 segundos, o contraindicación específica a la succinilcolina, una ventilación manual gentil deberá aplicarse organizada con volúmenes bajos a frecuencia respiratoria alta con la técnica de dos operadores descrita anteriormente.
NODESAT (Nasal Oxygen During Efforts Securing a Tube) a 4 L/min en paciente vigil y hasta 15 L/min en paciente dormido administrado mediante bigotera es un modo de administración de oxígeno no invasivo (VNI) frío y seco (gas no acondicionado) que produce un efecto de “oxigenación apneica, estirando el período de apnea seguro” (PAS), permitiendo una laringoscopía e IOT más extendida en el tiempo antes del inicio de un episodio de desaturación arterial de O2. La utilización de flujos bajos es una ventaja, que supone menor grado de dispersión viral y en el balance riesgo vrs benefico al mejorar el PAS podría utilizarse en pacientes severamente hipoxémicos, su principal desventaja es que el gas no acondicionado es fisiológicamente pobre.
No hay evidencia disponible de la capacidad de este modo (VIN) del nivel de dispersión viral, pero basados en los conocimientos del HFNO (High-Flow Nasal Oxygen), parece poco probable.
NODESAT no está recomendada en el proceso de ISR para la IOT:
-Que no presenta dificultades desde el examen previo y se predice una IOT sencilla.
-Que no está cursando una hipoxemia actual.
-Que no se prevea la necesidad de un PAS largo o se asuma que el PAS va a ser corto
Finalmente
existe un “gran debate acerca del HFNO” y la dispersión de gérmenes que pudiera
derivar de su utilización, aún más con máquinas viejas. La contaminación
bacteriana ha sido mejor establecida y sería baja, pero no se conoce en
profundidad que podría pasar con los virus.
Razones adicionales que justifican no utilizarlo, son las enfermedades con requerimientos de IOT y ventilación mecánica en masa, ya que podrían demorar la indicación de IOT en pacientes a quienes subir un escalón de tratamiento es adecuado, en segundo lugar podría depletar los depósitos de oxígeno institucionales en una época donde las demandas serán previsiblemente más altas.
HNFO no esta recomendada en el proceso de ISR para la IOT
Algunos publicaciones provenientes de China alientan su utilización, como modo de VNI previo a la decisión de IOT, mientras que otras desde Inglaterra la desalientan.
Inducción de secuencia rápida
Concentrar esfuerzos en “seguridad”, rapidez y eficiencia para lograr el “éxito en el primer intento”, ya que los intentos múltiples podrían deteriorar al paciente y aumentar la contaminación del personal que interviene. La estrategia de intervención preferida es la “Inducción de Secuencia Rápida modificada” (ISRm) para evitar la ventilación, por posible causa de dispersión viral.
La presión cricoidea inicialmente podría aplicar a pacientes que presenten riesgo de aspiración del contenido gástrico, pero su continuidad es contextual y a juicio del operador, si interfiere con la ventilación o la IOT debe ser suspendida momentáneamente y reaplicada solo si se observa un episodio de regurgitación en marcha.
Si un dispositivo supraglótico (DSG) de 2da generación está indicado, la maniobra de presión cricoidea debe ser descontinuada.
La selección del inductor podría variar según la severidad del cuadro clínico el estado mental y hemodinámico del paciente.
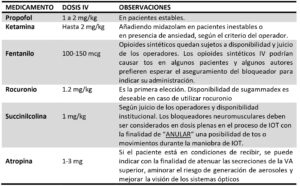
Recomendaciones de medicación
Laringoscopía
Videolaringoscopia (VL), Laringoscopia directa convencional (LDC) e IOT debe ser reservada al más experto disponible y su primer asistente debe ser otro operador especialista en anestesia y cuidados críticos con habilidades integrales similares en el manejo avanzado de la VA.
El VL con pala (hoja) hiperangulada, de bajo perfil y de pantalla separada es el dispositivo de primera elección (según disponiblidad) otros VL pueden ser utilizados. En caso de no haber completado la curva de aprendizaje o no disponer de experiencia con esta línea de dispositivos no se recomienda ejecutar técnicas que no son habituales al operador y es fuertemente aconsejado realizar las intervenciones con dispositivos que son familiares y con los que se tiene hábito.
Los coadyuvantes de la IOT pueden ser aplicados según juicio clínico del operador, maniobras laríngeas de manipulación externa, bouguies o bujías, estiletes maleables hiperangulados pueden ayudar a mejorar la oportunidad de éxito al primer intento.
Inmediatamente después de la IOT, clampear o sellar el tubo e inflar el neumotaponamiento y conectar el circuito respiratorio. La confirmación de la localización adecuada del TOT (tubo orotraqueal), se realiza mediante visión directa (VL) o Indirecta (LDC), por monitoreo de la capnografía (tres ondas consecutivas de morfología normal), luego de liberar el TOT, y valores adecuados de capnometría. Se debe prestar atención adicional para evitar la ventilación simple inadvertida, la identificación del número de TOT a nivel de incisivos superiores del paciente es un dato de aproximación útil, 23 y 21 cm para hombres y mujeres respectivamente. La inspección ocular del tórax puede ayudar, pero no se recomienda la auscultación. Finalmente se mantendrá la ventilación mecánica según los requerimientos de cada paciente en particular. Se puede instalar una sonda nasogástrica (SNG) en este momento si está indicado.
Para un eventual rescate de la VA difícil inesperada se prefieren DSG de 2da generación. Si la ventiliación con el DSG es exitosa, se sugiere completar la IOT con un bronco-‐fibroscopio o videoendoscopio desechable.
Ante una eventual necesidad de aspiración de secreciones, se debe disponer de un sistema cerrado con la finalidad de evitar mayor nivel de contaminación. Se recomienda utilizar TOT con sistema de aspiración subglótica si prevé intubación prolongada.
Tener disponible un kit para eFONA (acceso frontal en cuello) en caso de necesidad preferentemente con técnica de bougie, bisturí y TOT para un eventual rescate quirúrgico de la VA.
Evitar la topicalización de la VA, la intubación con bronco‐fibroscopía o videoendoscopía en pacientes calificados como de VA estándar y dejar este recurso a lo estrictamente necesario (VA difícil anticipada) ya que podría aumentar la dispersión viral. En casos excepcionales se podría requerir de una VA quirúrgica primaria electiva para lo que se debería convocar al equipo quirúrgico correspondiente.
El control hemodinámico inmediato a la IOT es necesario y debe vigilarse a través de un monitoreo exhaustivo para una eventual asistencia con líquidos específicos o agentes vasoactivos para dicho tratamiento.
Ante un eventual manejo de pacientes C19 fuera de quirófano, o salas adecuadas, se deben evitar los modos de administración de VNI (CPAP, BPAP, EPAP, HFNO, THRIVE, POINT, O NODESAT) para prevenir la generación de aerosol del virus en la habitación y se debe preferir la IOT temprana bajo la utilización de escalas de detección precoz de deterioro respiratorio.
Se prefiere la IOT electiva (pro-‐activa) con escalas de detección e indicación de IOT temprana vs IOT de emergencia (salvataje), puesto que esta última habitualmente conlleva:
-Elevado porcentaje de complicaciones
-Múltiples intervenciones sobre la VA
-Mayor contaminación al staff
-Peores resultados en los pacientes
-Mayor consumo esperado de tiempo de ventilación mecánica
-Mayor tiempo de ocupación de camas en la unidad de cuidados críticos
-Malos resultados con mayor tendencia al colapso del sistema
Reanimación cardiovascular avanzada
Las compresiones torácicas en caso de RCP deberán realizarse con el paciente intubado y el neumotaponamiento debidamente inflado para evitar la dispersion viral cerca del rostro del operador de la VA.
Todas las herramientas utilizadas deben ser colectadas en bolsas de doble sello e iniciar un proceso de desinfección y desecho según técnica. Los equipos, superficies, y todo material potencialmente contaminado debe ser exhaustivamente descontaminado con la finalidad de evitar una contaminación indirecta al personal.
Consultar guías de reanimación cardiovascular avanzada CLASA.
8 La extubación
La extubación es un proceso donde hay que mantener los principios de cuidados estrictamente vigentes, el paciente podría toser o eliminar secreciones exponiendo al personal a contaminación. Es importante que el proceso sea llevado adelante con el paciente debidamente analgesiado, oxigenado y con la vejiga vacía con la finalidad de no promover cuadros de excitación derivados de estas causas. También el paciente podría ser sujetado en sus extremidades para evitar movimientos involuntarios. Una vez decidida la intervención se deben colocar gasas húmedas alrededor de la boca del paciente, también se podría cubrir con un material transparente e impermeable sobre la cara del mismo y realizar las maniobras bajo esa protección. Si procede, se puede realizar aspiración de secreciones y la extracción del tubo se debe realizar junto al circuito de respiración para minimizar la dispersión viral. El soporte inmediato con MFS y O2 suplementario se debe administrar si está disponible.
El paciente se debe trasladar con una mascarilla facial protectora y oxígeno suplementario administrado por bigotera nasal.
La protección del personal y del ambiente debe ser la máxima disponible en este momento, y todos los materiales de la sala deben ser debidamente protegidos, descontaminados y desinfectados según técnica.
9 Resumen y puntos claves
-‐Seguridad para el personal de salud y los pacientes
-‐Evitar intervenciones con técnicas que no son familiares al operador
-‐Realizar intervenciones a tiempo oportuno, sin prisas, ni demoras Video Resumen
COVID/Induction in the operating theatres at Sir Charles Gairdner Hospital, Perth, Australia. https://www.youtube.com/watch?feature=youtu.be&v=OF6dMhRvD8M&app=desktop
10 Referencias
- Outbreak of a new coronavirus: what anaesthetists should know. Publicado en marzo de 2020. British Journal of Anesthesia (BJA). https://www.ncbi.nlm.nih.gov/pubmed/32115186
- Expert Recommendations for Tracheal Intubation in Critically ill Patients with Novel Coronavirus Disease 2019. Chinese Society of Anaesthesiology. Chinese Medical Sciences Journal in 2020. Published online 2020/2/27 (PDF)
- Airway Management/Covid19. Rev 1.1 CA. Publicado marzo de 2020. a Sociedad Italiana de Anestesia, Analgesia, Reanimación y Terapia Intensiva SIAATRI Gestione Vie Aeree (GVA) Italia. Grupo Italiano de manejo de la VA. https://www.esahq.org/esa-‐news/covid-‐19-‐airway-‐management/ (HTML)
- Clinical Guidance Airway management, COVID-‐19 Airway Management Principles. Publicado marzo de 2020. Real College of Anaesthetists (RCoA) & Faculty of Intensive Care of Medicine (FICM), Intensive Care Society (ICS) & Association of Anaesthetists (AofA) UK. https://icmanaesthesiacovid-‐19.org/airway-‐management-‐ guidance (HTML)
- Pasos para ponerse el equipo de protección personal (EPP) incluida la
bata. Organización Panamericana de la Salud (OPS), Organización Mundial de la
Salud, Oficina regional para las Américas (OMS).
https://www.who.int/csr/resources/publications/PPE_EN_A1sl.pdf?ua=1. https://www.who.int/activities/strengthening-‐public-‐health-‐laboratory-‐ services/videos
- Video Tutorial para colocacion y extracion de PPE en paciente COVID19+.
Servicio de Anestesiología y Reanimación del Hospital Universitario Marquéz de
Valdecilla, realizado en el Hospital vitual Valdecilla.
https://www.youtube.com/watch?v=0u6EvyzMsVE
- Critical Care Airway Management, (CCAM.UK). The Difficult Airway Rescue Techniques (DART) Course from the UK. The Severn Airway Training Society (SATS). https://www.ccam.net.au/handbook/difficult-‐airway-‐algorithms-‐and-‐checklists/ (HTML)
- COVID airway management: SAS consensus statement. Safe Airway Society. The interprofessional airway society for Australia and New Zealand. https://first10em.com/covid-‐airway-‐management-‐sas-‐consensus-‐statement/ (HTML)
- Society for Airway Management. DocMatter Community
(SAM) USA. Únicamente con login
- Airway Matters, Future Learns UK. University College London Hospital (UCLH). https://www.futurelearn.com/courses/airway-‐matters/1/ (HTML)
- An international survey about rapid sequence intubation of 10,003 anaesthetists and 16 airway experts. https://onlinelibrary.wiley.com/doi/full/10.1111/anae.14867 (HTML)
- Aerosol Generating Procedures and Risk of Transmission
of Acute Respiratory Infections to Healthcare Workers: A Systematic Review.
April 2012 | Volume 7 | Issue 4 | e35797. PLoS ONE | www.plosone.org
- COVID Induction in the operating theatres at Sir Charles Gairdner
Hospital, Perth,Australia. https://www.youtube.com/watch?feature=youtu.be&v=OF6dMhRvD8M&app=des ktop
Intubation and Ventilation amid the COVID-‐19 Outbreak. Wuhan’s Experience. Downloaded from anesthesiology.pubs.asahq.org by guest on 03/21/2020 (HTML)