Segunda parte del artículo: «Optimizando la primera y la siguiente intervención sobre la vía aérea». Puede leer la primera aquí.
Cómo citar este artículo: Isod, C. S. (2022). Optimizando la primera y la siguiente intervención sobre la vía aérea. Revista Electrónica AnestesiaR, 14(9). https://doi.org/10.30445/rear.v14i9.1046
Optimizando el primer intento de intubación
Como se mencionó en párrafos anteriores, es prioritario lograr con éxito la IOT desde el primer intento, a fin de evitar la repetición de estos y la generación de lesiones y complicaciones (2,3,4,7).
El “optimizar el primer intento de intubación”, hace foco en la importancia de reunir, organizar y utilizar los recursos disponibles optimizados al máximo mediante “el mejor esfuerzo”, que aumenten la probabilidad de éxito desde la intervención inicial (tabla 1) (4,11).
Son varias las maniobras con las que cuenta el anestesiólogo a fin de mejorar las condiciones de IOT, las mismas deberían estar planificadas y preparadas previamente a la intervención sobre la VA, por lo que se destaca el rol de las LC (2-4,7,9-11).
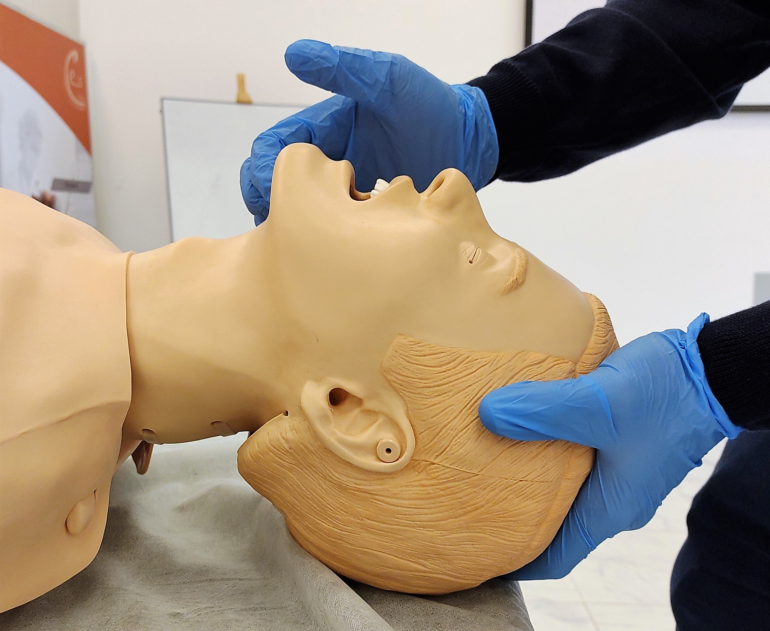
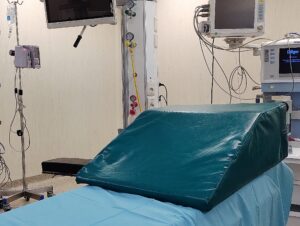
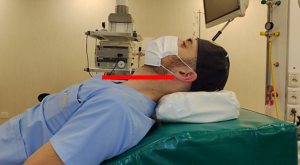
Posición del paciente: En pacientes con condiciones de normalidad, está validado que la clásica “posición de olfateo”, facilita la laringoscopia y visualización de la laringe, alineando los ejes laríngeo, faríngeo y bucal. Se logra elevando y flexionando el cuello, con la cabeza extendida a la altura de la articulación atlantooccipital, (5,10,11). Otra opción de posicionamiento, incorporada en forma generalizada en los últimos años es la posición de HELP (head elevated laryngoscope position), conocida también como «posición de rampa», indicada durante la preoxigenación, laringoscopia y recuperación del paciente, cuenta en la actualidad con numerosas publicaciones y estudios principalmente en pacientes obesos que avalan su implementación. Ha demostrado mejorar las condiciones de ventilación espontánea, favorece las maniobras de desobstrucción de la VA superior, disminuye los riesgos de ACG, atenúa el desarrollo de atelectasias basales compresivas y reporta mejores visualizaciones laríngeas durante la laringoscopia. Esta posición se logra utilizando almohadas, sábanas, dispositivos comerciales e incluso con la misma mesa de operaciones, alineando el meato auditivo con la horquilla esternal (figura 6-7) (4,5,7,10,11,13,14).
Prolongación de los tiempos de apnea segura: La administración de oxígeno antes de que el paciente entre en apnea tiene como objetivo aumentar las reservas de oxígeno corporal y prolongar los tiempos de aparición de hipoxia durante la inducción. Constituye una práctica clásica y validada en la anestesiología moderna presente en todas las recomendaciones. Existen varias técnicas descritas de preoxigenación, de diferente aplicación dependiendo las características del paciente y contexto. Una de las más difundidas consiste en la respiración a volumen corriente de oxígeno al 100% con un flujo de 10-15 lts/min, a través de una MF bien sellada y sin interrupciones por 3-5 min, y/o alcanzando un valor mayor a 0.85 de fracción espirada de oxígeno (4-7,10,11,13,15). Dicha técnica puede no resultar suficiente para completar las reservas de oxígeno en pacientes obesos, embarazadas o pacientes críticos, lo que hace prolongar el tiempo de preoxigenación. Así mismo, existen técnicas que utilizan maniobras a capacidad vital para acortar los tiempos en caso de emergencias (5,13,15).
En los últimos años se han incorporado recomendaciones a la técnica clásica, como son realizarla con el paciente en “posición de rampa”, más el agregado de presión positiva continua durante la ventilación, estas acciones han demostrado mejorar los tiempos de apnea segura y oxigenación fundamentalmente en pacientes obesos (4,5,7,10,11,13). También se han descrito técnicas de oxigenación luego de que el paciente comienza la apnea y durante el intento de IOT, conocidas como técnicas de “peroxigenacion” con el objetivo de prolongar el tiempo de apnea segura (4,15). Utilizan el concepto de “oxigenación por difusión”, en las que se insufla oxígeno con bajo o alto flujo en la faringe a través de la nariz para no dificultar los intentos de IOT, generando un gradiente de presión de oxígeno entre la VA superior, la tráquea y los pulmones (16). Existen técnicas sencillas, disponibles fácilmente, con elementos universales, como la descrita por Levitan en el 2010, conocida como NODESAT (nasal oxygen during efforts at securing a tube), en la que se realiza la preoxigenación con MF y las cánulas nasales colocadas, si estas últimas no interfieren con el sellado, cuando el paciente pierde la conciencia se administra oxígeno a un flujo de 15 lts/min a través de estas y simultáneamente se realiza la laringoscopia. Otra técnica simple de emplear es la insuflación de oxígeno faríngeo a través de un tubo o cánula nasofaríngea desde la nariz a un flujo de 3-5 lts/min. El gran avance en dichas técnicas se dio en el año 2015 cuando Patel describió el THRIVE (Transnasal Humidified Rapid Insufflation Ventilatory Exchange), con la misma técnica se administra el oxígeno caliente a 37 grados, húmedo y a una fracción inspirada de O2 de 100% entre 60-70 lts/min (15,16). En la actualidad existen numerosas publicaciones y líneas de investigación de cómo las diferentes técnicas de HNFO (High Nasal Flow Oxygenation- oxigenación nasal a alto flujo), se incorporarán a la preoxigenacion y secuencia de IOT en un futuro, básicamente permitiendo prolongar los tiempos de apnea segura y previniendo la aparición de hipoxia durante los intentos de IOT. No obstante conviene reseñar que las técnicas de oxigenación apneica ya se encuentran en las diferentes guías de manejo de la VA desde sus planes iniciales en pacientes de alto riesgo (4,5,10,11,13,15,16).
Se debe recordar que ninguna técnica de preoxigenacion o de oxigenación/ventilación apneica es eficaz si existe obstrucción de la vía aérea superior, por lo que se deben hacer todos los esfuerzos para lograr la permeabilidad de ésta, sobre todo en pacientes obesos y con apnea del sueño (7-15-16).
Optimizando la laringoscopia directa y videolaringoscopia: Tanto la laringoscopia dificultosa como la IOT fallida son eventos infrecuentes e influenciados por el contexto. Las tasas de IOT fallida utilizando LDC en entornos electivos es aproximadamente 1 caso cada 2000, 1 caso cada 300 en las pacientes obstétricas y de 1 caso cada 50-100 en las SE y UCI (2). Existen para dicha entidad varias definiciones lo cual genera variaciones en los distintos reportes de IOT dificultosa y fallida. En tal sentido, la definición resumida por Cook, en “fácil, restringida y dificultosa” es cada vez más utilizada y tiene correlación con la escala de Cormack-Lehane (C&L), en donde aproximadamente el 72% de las IOT fallidas se da con grados II-III cuando se utiliza la LDC (2).
Como ya se ha mencionado, la primera laringoscopia se debe realizar en las mejores condiciones, para lo cual se deberá elegir la rama del laringoscopio adecuada, el paciente correctamente posicionado, y el plano de anestesia correcto. Si luego de un primer intento el operador encuentra dificultades, deberá desistir de repetir la laringoscopia sin cambiar las condiciones de IOT y pedir ayuda, aun cuando sea un operador con experiencia (7). En las distintas recomendaciones sobre el manejo de la VA publicadas en los últimos 10 años, existe la coincidencia de que el número de intentos de IOT se debe limitar a la menor cantidad posible y contar con operadores entrenados. Las guías presentadas por la DAS recomiendan limitar los intentos a 3, y eventualmente adicionar otro si se cuenta con personal experimentado o experto (5,7,10,11).
Existen numerosos gestos o maniobras que facilitan la laringoscopia e IOT, muchas de las cuales carecen de estudios avanzados que demuestren su eficacia, pero que, avalados con el paso de los años y la experiencia en el uso, se emplean de forma generalizada. De utilización universal, y amplia disponibilidad se encuentran las varas, bougies o estiletes, utilizado para montar y preformar la curva distal del tubo traqueal (TT) y facilitar su paso a través de la glotis, asociado o no a movimientos a favor de las agujas del reloj del TT. Si bien el reporte de complicaciones graves asociado al uso de estos es bajo, se debe remarcar que los mismos, estarían indicados cuando existen visualizaciones laríngeas de C&L 2b-3a, evitando aplicar fuerza excesiva y mantener la laringoscopia o el avance de la mandíbula para facilitar el pasaje del TT (2,7,10).
La manipulación laríngea externa, o maniobra de BURP (back up right pressure) básicamente consiste en la movilización del cartílago tiroides hacia la derecha y hacia atrás, con el fin de facilitar la visualización de la glotis y pasaje del TT. En la actualidad, la VDL permite al ayudante participar de la visualización del procedimiento y optimizar la ayuda al operador (10,15).
Un componente destacado de la intubación de secuencia rápida (ISR), consiste en la maniobra de Sellick (MS) o presión cricoidea, utilizada para minimizar la ACG (10). Actualmente, se cuestiona la verdadera efectividad de la MS en prevenir la ACG, debiendo recordar que la descripción original de la maniobra tenía como objetivo evitar insuflar el estómago durante la ventilación con MF. Distintos estudios de imágenes, análisis estadísticos, la falta de estandarización de la técnica, y la evidencia de que, aun siendo utilizada, la ACG puede ocurrir, avalan la aparición de controversias sobre la efectividad de la MS. Además, la aplicación en forma incorrecta de la misma genera dificultades en la ventilación con MF, en la visualización laríngea y el paso del TT, y en la colocación de un DSG (7,9,15).
Existen numerosas revisiones sobre la utilización de la MS, y excede el objetivo del artículo desarrollar las características de esta, pero se puede resumir lo recomendado por las diferentes guías: si durante los intentos de IOT iniciales, la MS entorpece la visualización glótica, se debería soltar la misma bajo visualización directa con la cánula de aspiración disponible y evaluar si mejoran las condiciones (5,10). Del mismo modo se debe interrumpir la MS si la ventilación con MF o colocación de un DSG resultan imposibles o ineficaces.
La elección de los fármacos para realizar la inducción es un aspecto destacado, la selección y administración de las drogas dependerá de los antecedentes y variables fisiológicas del paciente y el perfil de seguridad de las drogas disponibles (4,5,6). En la actualidad, existe consenso generalizado sobre la utilización de bloqueadores neuromusculares (BNM), acerca de cómo facilitan la IOT y en caso de dificultad, mejoran las condiciones de ventilación con MF y colocación de un DSG, como así lo reflejan las guías y recomendaciones de manejo de la VA últimamente publicadas (2-8,10,11). El BNM adecuado es una recomendación con fuerte aval científico durante el manejo de la VA, incorporado en las AC del Enfoque Vortex y las guías publicadas por la DAS en el año 2015 y 2018, donde en forma continua se insta a evaluar y optimizar el estado de relajación del paciente (5,10,11).
Desde la introducción y uso cada vez más generalizado de la VDL, ha cambiado el manejo de la VA en los últimos 20 años, fundamentalmente, mejorando las visualizaciones laríngeas y aumentando el porcentaje de éxito, desde el primer intento o como dispositivo de rescate luego de una IOT fallida con LDC, siempre que sea utilizado en personal experimentado en su uso (4,7,15). Actualmente existen numerosos dispositivos y estudios en diferentes poblaciones de pacientes, o maniquíes, lo cual dificulta analizar o destacar un dispositivo en particular sobre otro, igualmente se debería seguir la recomendación de Zaouter en el año 2015 sobre su uso, en el plan A de las guías publicadas por la DAS (10,15,17). Todo anestesiólogo debería estar capacitado con el uso de un VDL y tener acceso inmediato al mismo (10).
En cuanto a las optimizaciones a emplear para asegurar el éxito de intubación, algunas son compartidas con la laringoscopia directa, como la utilización de BNM, manipulación laríngea externa, la utilización de varas o bougie y la posición del paciente (4-15). Una característica de los VDL sin canal es la necesidad obligada de la utilización de una vara/bougie o el TT montado sobre un estilete preformado, que imite la convexidad de la curva de la rama elegida para poder dirigir la punta del TT hacia la glotis, evitando el contacto de este con los tejidos blandos al “imitar” el eje que genera la rama del VDL, hecho más notorio con la utilización de ramas hiper-anguladas (figura 8), relacionado al uso de los VDL con canal, frecuentemente sucede que el TT colisiona contra el aritenoides derecho dificultando el paso del mismo a través de la glotis, situación en la que el giro antihorario del dispositivo, alinea la punta del TT hacia la apertura glótica facilitando así la IOT (4,9,15).
Siguiendo el concepto de optimizar las condiciones de IOT desde el primer intento, debería implementarse el uso generalizado del VDL de hallarse disponible, debido a la evidencia científica sólida y contundente acerca de la mejora en la visualización laríngea y el aumento en la tasa de éxito en manos experimentadas en su uso (15,17). Las recomendaciones globales, apuntan a utilizar el VDL desde la primera intervención en caso de prever dificultades, remarcando que los traumatismos de la faringe y laringe son una posibilidad durante el uso de los VDL y para evitarlos se debe contar con el entrenamiento y práctica regular con el dispositivo (4,15,17).
Optimizando la ventilación con la máscara facial
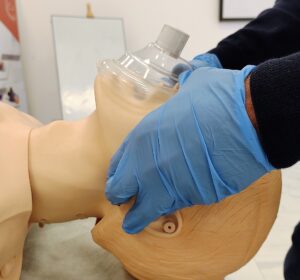
Una de las habilidades básicas de cualquier operador que interviene sobre la VA es la capacidad de mantener la permeabilidad de esta y la oxigenación del paciente con métodos no invasivos. La ventilación con MF posee una relevancia clínica trascendental, constituye la técnica de rescate cuando la IOT o la colocación de un DSG han fallado, y varias mejoras u optimizaciones pueden implementarse en caso de presentarse dificultades (14). La ventilación dificultosa con máscara facial (VDMF) es un término acuñado en el año 2000 de la mano de las publicaciones de Kheterphal & Langeron, estos describen los predictores clásicos (barba, obesidad, apneas del sueño, edad, falta de dientes), los cuales, con algunas modificaciones se mantienen vigentes, en publicaciones actuales sobre la predicción de la VDMF. Sin embargo, aún existe el debate si tal condición puede predecirse con una aceptable especificidad y sensibilidad, actualmente con una incidencia de 1-2 casos cada 100 (2,7,14,18).
La MF debe asegurar el sello con la cara del paciente apoyando adecuadamente sobre el puente de la nariz y el mentón, con su reborde adecuadamente inflado para evitar las fugas de aire. La presencia de barba, cuando es prominente genera fugas de aire y falla en el sellado, y sería una de las condiciones de dificultad que podría modificarse, mediante el rasurado, o colocando un apósito adhesivo transparente. (11,14). En cuanto a las optimizaciones, “la posición de rampa”, mejora las condiciones de desbloqueo de las VA superior y oxigenación, y debe implementarse en caso de esperar dificultades a la ventilación con la MF (2,4,5,7,10,11,14,18).
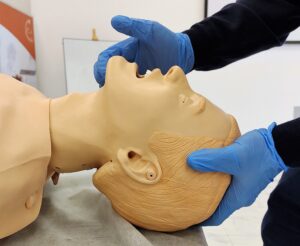
Muchas veces subestimadas, la aplicación de las maniobras que el operador imprime sobre la mandíbula y el cuello del paciente, siempre que no existan limitaciones al movimiento de la columna cervical, deben optimizarse al máximo. Tienen como objetivo aumentar el espacio entre la faringe posterior y la lengua, ocupado por los tejidos blandos, los cuales pierden el tono muscular cuando el paciente es sedado y/o anestesiado, fenómeno más común en pacientes obesos y/o con apnea del sueño. Consisten en la elevación del mentón, la extensión del cuello y subluxación o empuje de la mandíbula, de forma combinada o aislada, con o sin movimientos rotacionales del cuello (figura 9) (5,7,10,11,14,18).
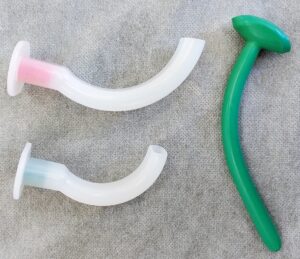
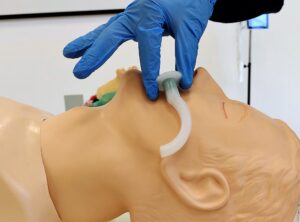
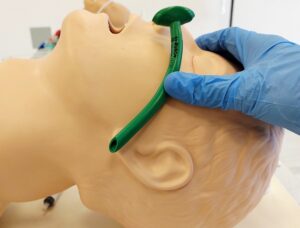
Adicionalmente a las maniobras de desbloqueo, se emplean las cánulas oro-faríngea o naso-faríngea, (figura 10) que facilitan el pasaje de aire a través de los tejidos blandos colapsados. De uso generalizado y universal, deben ser correctamente elegido el tamaño y la técnica de colocación a fin de evitar complicaciones asociadas a su uso y empeorar las condiciones de ventilación (14).
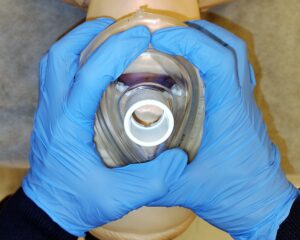
La forma clásica de sujeción de la MF, con la configuración de los dedos en “CE” o “3-2”, también ha sido revisada en los últimos años, introduciendo la configuración “VE”, con el objetivo de evitar comprimir los tejidos blandos del piso de la boca y de facilitar y mantener la apertura de esta. Actualmente, existe evidencia de cómo mejoran las condiciones de ventilación y disminuye la sensación de fatiga en las manos por parte del operador (figura 11),
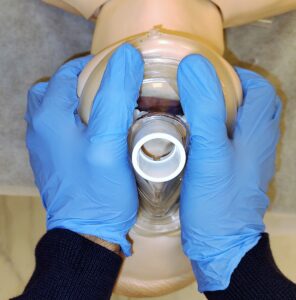
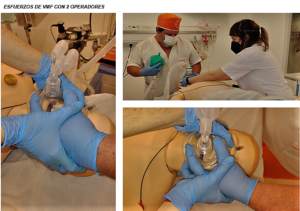
Finalmente, en casos de franca dificultad, la “VMF a 4 manos” es otra opción en la que las manos de los operadores se entrelazan y ejercen presión con la MF sobre la cara del paciente para asegurar el sellado (figura 12) (14,18,19).
Un gran debate de los últimos años en la anestesiología es si la utilización de los BNM empeora o añade riesgos de complicaciones graves durante un cuadro de VDMF, y de si debiese chequearse la posibilidad de ventilación mediante la MF previo a la administración del BNM (18). Hoy por hoy, existe un amplio consenso acerca de la administración del BNM en caso de experimentar dificultades durante la ventilación con MF, permitiendo mejorar las condiciones de desbloqueo de la VA superior y objetivando mejoras en el volumen espirado (18,19,20). Las recientes publicaciones sobre manejo de VA, recomiendan la utilización de BNM como una optimización destacada, disminuyendo la incidencia de dificultades y complicaciones relacionadas al manejo de la VA (4,6,7,9,10).
Optimizando la utilización del dispositivo supraglótico
En la actualidad la utilización de los DSG es generalizada, existiendo numerosos dispositivos disponibles, de los cuales muchos carecen de estudios importantes con suficiente cantidad de pacientes como para dar resultados contundentes sobre eficacia y seguridad en su empleo. Se utilizan en varios contextos y procedimientos, donde el anestesiólogo decide la colocación o no, en base a las características del sistema respiratorio del paciente, el riesgo de aspiración, la intervención a la cual será sometido, siguiendo las recomendaciones del fabricante, la experiencia del operador y la disponibilidad del dispositivo. El reporte de falla durante el uso de estos es variable, debido a la gran cantidad y variedad de dispositivos disponibles y utilizados en diferentes contextos, estimándose en 1 caso de falla cada 50 (2,7,15).
En relación con el uso como rescate de la VA, en caso de experimentar dificultades en la ventilación o fallo en la IOT, las guías de manejo de la vía aérea dificultosa inesperada de adultos, presentadas por la DAS en el año 2015, lo ubican en el plan B, cuando falla la IOT, permitiendo hasta 3 intentos de colocación antes de pasar al plan C, con el objetivo de “pararse y pensar”, mientras el paciente está siendo oxigenado adecuadamente y decidir cómo proseguir (10). En el Enfoque Vortex, la utilización de los DSG constituye una de las “líneas de vida”, utilizadas tanto para el plan inicial, como de rescate cuando alguna de las otras técnicas ha fallado, permitiendo hasta 3 intentos, realizándose en cada uno “el mejor esfuerzo”, riguroso, eficiente y definido, en el sentido de restablecer el aporte de oxígeno (11).
Uno de los cambios introducidos en relación al uso de los DSG, incorporado en las guías de intubación orotraqueal de pacientes críticos DAS 2018, es la unificación del plan B y plan C en un mismo bloque. De esta forma se facilita al operador la toma de decisiones sobre cuál será la técnica que con mayor seguridad restablecerá el aporte de oxígeno, evitando la fijación en una tarea por parte del operador al proseguir con el plan secuencial de agotar los intentos de colocación del DSG, e intentar el rescate de la VA con la MF (5,8).
Según los datos del NAP4, los eventos de ACG relacionados al uso de DSG, ocurrieron principalmente cuando los dispositivos empleados fueron los de primera generación, en pacientes obesos y con déficit en la evaluación de la VA. Recomendaciones posteriores hicieron énfasis en la utilización en forma generalizada de los DSG de segunda generación en todos los contextos (2,7,10,15).
Existen diferentes predictores asociados al fallo del DSG, el sexo masculino, mandíbula pequeña, falta de dientes, obesidad y movimientos de la cabeza una vez colocado, son los más citados en la literatura. Igualmente, en operadores entrenados y con experiencia, el éxito durante la colocación del DSG se reconoce en forma global mayor al 95% en el primer intento (7,15). Algunas de las optimizaciones para la colocación y mantenimiento de la ventilación con el DSG son compartidas con la IOT y la ventilación con MF, como es la posición del paciente y la administración de BNM (7,15). Debería contarse con diferentes dispositivos y de distinto tamaño, el cual el anestesiólogo alternará entre los mismos en caso de experimentar dificultades, limitando el número de intentos de colocación con los dispositivos que no demuestran beneficio (7-11).
Existen técnicas alternativas de inserción diferentes a las recomendadas por los fabricantes. Están descriptas: la utilización del laringoscopio para avanzar la lengua y epiglotis hacia adelante con el objetivo de despejar el espacio entre la pared posterior de la faringe y la base de la lengua, el remover la MS si dificulta la posición final del dispositivo, variaciones a la técnica de colocación clásica, en la que la introducción del dispositivo se realiza en forma invertida y luego se rota para facilitar su posición final en la hipofaringe, y la utilización de una vara/bougie a modo de tutor, la cual se introduce deliberadamente en esófago bajo LDC para guiar el avance del DSG desde su acceso gástrico hacia el esfínter esofágico superior (7,10,11)
Conclusión
La introducción de las optimizaciones en cada intervención sobre la VA, son las técnicas, gestos o maniobras que el anestesiólogo ejecuta sobre el paciente, las cuales están validadas por la literatura y la experiencia, en donde la elección de una sobre otra basándose o no en una LC o AC, va a depender del contexto y del estado del paciente, teniendo siempre presente que se debe desistir realizar técnicas que están fallando, y ejecutar las que con mayor probabilidad de éxito asegurarán el aporte de oxígeno.
Agradecimientos: Agradezco al Dr. Guillermo Navarro, Director del Grupo de Entrenamiento EVA-La, y al Dr. Sebastián Favole, miembro de la Sociedad Platense de Anestesiología, por sus comentarios y sugerencias.
Bibliografía
11) Vortex approach (http://vortexapproach.org/)
12) Mosier J, Joshi R, Hypes C,Pacheco G, Valenzuela T, Sakles J. The Physiologically Difficult Airway. Western Journal of Emergency Medicine. 2015; volumen 16, number 7: 1109-17. doi: 10.5811/westjem.2015.8.27467 (HTML)
13) Kornas R, Owyang C, Sakles J, Foley L, Mosier J. Evaluation and Management of the Physiologically Difficult Airway: Consensus Recommendations From Society for Airway Management. Anesthesia & Analgesia. 2021: volumen 132, number 2; 395-405. doi: 10.1213/ANE.0000000000005233 (HTML)
14) Ducanto J, Matioc A. Noninvasive Management of the Hagberg y Benumof’s Airway Management. Airway, 4th edition. Texas: Elsevier; 2017: 309-327.
15) McNarry A, Pate A. The evolution of airway management – new concepts and conflicts with traditional practice. British Journal of Anaesthesia. 2017; 119 (S1): i154–i166.doi: 10.1093/bja/aex385 (HTML)
16) Lyons C, Callaghan M. Uses and mechanisms of apnoeic oxygenation: a narrative review. Anaesthesia. 2019: 74; 497–507. doi:10.1111/anae.14565 (PubMed)
17) Cook T, Boniface N, Seller C, Hughes J, Damen C, MacDonald L. Universal videolaryngoscopy: a structured approach to conversion to videolaryngoscopy for all intubations in an anaesthetic and intensive care department. British Journal of Anaesthesia. 2018: 120(1); 173-80. doi: 10.1016/j.bja.2017.11.017. (PDF)
18) El-Boghdadly K, Aziz M. Face-mask ventilation: the neglected essentials? Anaesthesia. 2019: 74; 1227–1230. doi:10.1111/anae.14703 (PubMed)
19) Fei M, Blair J, Rice M, Edwards D, Liang Y, Pilla M et al. Comparison of effectiveness of two commonly used two-handed mask ventilation techniques on unconscious apnoeic obese adults. British Journal of Anaesthesia. 2017: 118 (4); 618–24. doi:10.1111/anae.14703 (PubMed)
20) Solt S, Alm P, Mathes A, Hellmich M, Hinkelbein J. The effect of neuromuscular blockade on the efficiency of facemask ventilation in patients difficult to facemask ventilate: a prospective trial. Anaesthesia. 2017: 72; 1484-90. doi:10.1111/anae.14035 (HTML)