Fuentes A (1), Carmona M (2), Florescu D (1) Bernia JA (3)
(1) FEA en Anestesiología y Reanimación. Servicio de Anestesiología y Reanimación. Hospital de Terrassa. CST. (Barcelona)
(2) Doctora en Biología. R+D+I, Project Manager. Àrea de Recerca I Innovació. Hospital de Terrassa. CST. (Barcelona)
(3) Jefe de Servicio. Servicio de Anestesiología y Reanimación. Hospital de Terrassa. CST. (Barcelona)
Cómo citar este artículo: Fuentes, A., Carmona, M., Florescu, D., & Bernia, J. A. (2023). Eficacia y seguridad del cloruro mórfico epidural en cirugía abdominal laparoscópica. Estudio observacional. Revista Electrónica AnestesiaR, 15(8). https://doi.org/10.30445/rear.v15i8.1147
Introducción
La administración por vía epidural de cloruro mórfico como técnica analgésica postoperatoria ya había sido descrita hace años (1,2).
A pesar de ello, su uso ha podido estar limitado por la posibilidad de aparición de efectos adversos, algunos de ellos graves.
Un mejor conocimiento de la fisiología y farmacología de la morfina espinal (como opioide de características hidrofílicas), (3,4,5), hace de su uso una herramienta terapéutica interesante en el manejo del dolor tanto a nivel intraoperatorio como postoperatorio.
En cirugía laparoscópica abdominal y en concreto en los programas de recuperación intensificada, su uso queda limitado por la posible aparición de efectos secundarios que puedan alargar el tiempo de estancia hospitalaria (6).
Es por ello, que con el fin de conocer y evaluar los resultados obtenidos, realizamos una auditoría interna,(self audit), recogiendo de forma retrospectiva, las diferentes variables de interés del uso de morfina peridural en cirugía laparoscópica mayor, en diferentes periodos de tiempo comprendidos entre el 14-1-2016 y el 10-11-2020.
El objetivo final ha sido evaluar la eficacia y seguridad de la administración de morfina epidural.
Material y Métodos
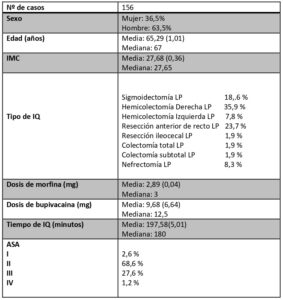
Después de haber obtenido el consentimiento por parte del Comité de Ética y de Investigación de nuestro centro, se realizó un estudio observacional retrospectivo de los registros anestésicos que incluían las diferentes variables de interés de los casos en los que se usó morfina peridural, en cirugía mayor laparoscópica (colectomías parciales y cirugía de recto- sigma por procesos neoformativos, colectomías totales y resecciones aisladas de intestino delgado por otros motivos médicos y nefrectomías transperitoneales), con una casuística de 156 casos , en los periodos de tiempo anteriormente citados.
Se recogieron diferentes variables:
1. Demográficas: edad, sexo, peso, talla, índice de masa corporal, clasificación funcional según la ASA, puntuación en la escala Apfel como factor de riesgo en la presentación de náuseas y vómitos postoperatorios y la fecha de intervención quirúrgica.
2. Intraoperatorias: tipo de intervención, tiempo quirúrgico, dosis de morfina, dosis de anestésico local (bupivacaina), profilaxis antiemética, función renal.
3. Control del dolor mediante la escala verbal numérica, (EVN), en diferentes momentos de las primeras 24 horas: inmediato, al llegar a la unidad de reanimación postanestésica (URPA), a la primera, sexta, duodécima y a las veinticuatro horas postintervención.
4. Complicaciones perioperatorias: depresión respiratoria, náuseas, vómitos, íleo paralítico, retención urinaria.
5. Días de estancia hospitalaria y supervivencia en el momento de la recogida de los datos (segundo semestre del año 2021).
En todos los casos se realizó técnica epidural, con punción a nivel torácico bajo o lumbar alto, con aguja de Tuohy 18 G, con la técnica de pérdida de resistencia con suero fisiológico, previa a la inducción anestésica, bajo monitorización estándar de electrocardiograma, tensión arterial no invasiva y pulsioximetría.
La administración de morfina y anestésico local (bupivacaina al 0.125 % o al 0.25%) por vía peridural, se realizó en todos los casos de forma preincisional. Se administraba al finalizar la técnica epidural, después de la dosis test negativa, por el catéter peridural. El tiempo transcurrido entre su administración y la incisión de piel podía oscilar entre 40 y 50 minutos (hasta completar: inducción anestésica, colocación de vías accesorias, colocación del paciente, preparación del campo y material quirúrgico, etc.).
Se realizó profilaxis antiemética según criterio de cada facultativo: no profilaxis, profilaxis con un agente antiemético o profilaxis con dos agentes (dexametasona: 4,6 ,8 mg y/o ondasetron: 4 mg).
El postoperatorio se realizó en la URPA, permaneciendo las horas establecidas según protocolo (4-5 horas), siendo posteriormente trasladados, si se cumplían los criterios de alta de dicha unidad, (puntuación ≥ a 9 en el test de Aldrete modificado), a planta de hospitalización.
Se instauró analgesia peridural en forma de analgesia controlada por el paciente (PCA), con perfusión de anestésico local : ropivacaína al 0.16% a un ritmo de 4-5 ml/hora, en el 90 % de los casos, durante las primeras 24-48 horas postintervención (el momento de la interrupción de la perfusión y la retirada del catéter quedaba a juicio del equipo quirúrgico ,dentro de este intervalo de tiempo).Se utilizó ropivacaína por disponer en nuestro centro de envases de ropivacaína al 0.2% de 200 ml, lo que facilitaba la preparación de la perfusión de la PCA.
Los pacientes recibieron además analgesia postoperatoria convencional, pautada por los servicios quirúrgicos; AINES: dexketoprofeno o metamizol, según función renal: 50 mg 8 h ev o 2 gr 8 h ev, respectivamente y tramadol, 1mg por kg de peso, como analgésico de rescate cada 8 h ev .
Es importante aclarar que la dosis administrada de morfina con anestésico local no estaba estandarizada y que cada profesional utilizó la dosis que creyó más conveniente, ajustándola a las condiciones fisiológicas de cada paciente y al propio procedimiento quirúrgico y también en función de la experiencia previa en su uso, teniendo como límites de referencia los recomendados por algunos autores, (entre 30-100 mcg/kg), (3) para su uso en la práctica clínica.
Un total de 10 facultativos del servicio participaron en la realización de esta técnica.
Se hizo un seguimiento de los casos y la recogida de los datos de interés a través de la historia clínica electrónica de los pacientes.
El tratamiento estadístico se realizó mediante el paquete SPSS®, versión 27. Se procedió a análisis descriptivo presentando frecuencias absolutas y relativas o bien medias, medianas y desviaciones para las variables de estudio cualitativas o cuantitativas respectivamente.
Resultados
Los resultados obtenidos se presentan en las siguientes tablas.
En la tabla número 1 se recogen las principales variables demográficas de la muestra así como las dosis de morfina y bupivacaina utilizadas y los tipos de intervención quirúrgicas y estado funcional de los pacientes.
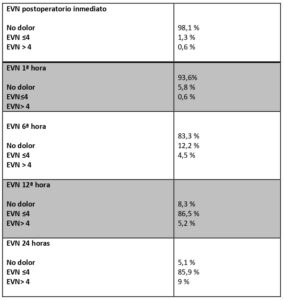
La tabla número 2 representa la intensidad del dolor en las primeras 24 horas postoperatorias.
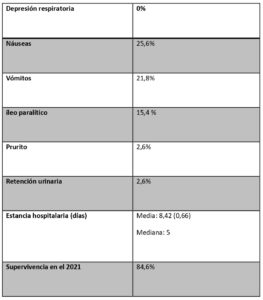
La tabla número 3 recoge las principales complicaciones asociadas al uso de morfina peridural así como los indicadores de estancia hospitalaria y supervivencia.
Discusión
Los resultados obtenidos en esta cohorte retrospectiva aportan información interesante sobre la eficacia analgésica y el perfil de seguridad de la administración de morfina epidural.
En cuanto a los objetivos principales del estudio destaca en primer lugar el nivel de analgesia observada.
Un nivel sin dolor se alcanza en el postoperatorio inmediato y en la primera hora en más de un 90% de los pacientes y hasta un 83,3% de los casos en las primeras 6 horas.
A las 12 horas un 86,5% mantienen una puntuación en la escala EVA ≤ 4, que prácticamente se mantiene hasta las 24 horas, que es del 85,9%.
Estas dosis se corresponden con las previamente recomendadas para la administración epidural en dosis única de morfina epidural (3,4,5), pese a que las dosis óptimas de morfina epidural para analgesia postoperatoria no están bien definidas. Algún autor ha sugerido la mínima dosis efectiva de morfina epidural para analgesia postoperatoria basada en la edad (7).
Se ha descrito que en programas de analgesia multimodal, la administración de bajas dosis de morfina epidural, ≤ 2 mg, han demostrado la no inferioridad respecto a dosis ≥ 3mg en cuanto al nivel de analgesia y con una disminución de los efectos adversos (8,9).
Las características farmacológicas de la morfina a nivel neuroaxial, por su carácter hidrofílico, hacen que la biodisponibilidad sobre los receptores opioides medulares, de la sustancia gris del asta posterior de la médula, (biofase), sea mucho mayor que la de otros opioides con características lipofílicas. El aclaramiento plasmático y el volumen de distribución de la morfina a nivel perimedular es mucho menor que la de otros opioides menos hidrofílicos (3,4,5).
Esta sería la causa más plausible para explicar los niveles de analgesia conseguidos durante estas primeras 24 horas. También se ha de tener en cuenta un cierto componente supraespinal por la migración rostral.
No cabe duda de que el hecho de pautar analgesia peridural con PCA de anestésico local, en las siguientes 24-48 horas a la intervención, contribuye a los resultados obtenidos en la analgesia postoperatoria (efecto sinérgico) así como la administración endovenosa de otros analgésicos (AINES y tramadol).
Por otro lado, la administración preincisional de morfina epidural, con las dosis descritas, proporciona una estabilidad intraoperatoria óptima, con necesidad mínima de analgesia intraoperatoria. Hecho que coincide con lo publicado previamente por otros autores (10).
En segundo lugar destaca la ausencia de complicaciones graves secundarias a la administración de morfina epidural: ausencia de depresión respiratoria inmediata o tardía, definida como bradipnea, con una frecuencia inferior a 10 respiraciones por minuto, saturación arterial de oxígeno inferior al 90% y/o signos clínicos de somnolencia o sedación profunda que requiriesen de actuación médica (11).
Sí que percibimos un mayor grado de somnolencia al despertar, que no cuantificamos, ya que no requirió más actuación que la estimulación verbal y que fue remitiendo en el postoperatorio inmediato.
Los efectos adversos más frecuentes fueron la aparición de náuseas y vómitos, 25,6% y 21,8% respectivamente, pese a haber realizado profilaxis antiemética en un 86,5% de los casos, aunque sí que es cierto que hasta casi un 60% de éstos, solo recibieron un único fármaco antiemético.
La incidencia de íleo paralítico llegó hasta el 15,4% de los casos, siendo el segundo efecto adverso en frecuencia de aparición.
La etiología del íleo paralítico post cirugía abdominal es multifactorial siendo las causas más importantes la manipulación intestinal, el sangrado, la infección, el tipo de cirugía, el sexo (12) y es difícil cuantificar el grado en que los opioides, administrados por vía neuroaxial, contribuyen a su aparición.
En artículos de revisión, se cifra la incidencia del íleo entre un 10% y un 30%, en cirugía colorrectal (12).
El tiempo de estancia hospitalaria fue de 5 días de mediana, que concuerda con los resultados publicados por otros grupos que utilizaron analgesia epidural en cirugía laparoscópica en programas de recuperación intensificada (10). Por lo tanto, no parece que haya habido interferencias con el correcto desarrollo de estos programas de recuperación intensificada.
Somos conscientes de las limitaciones del estudio: carácter retrospectivo del mismo, sin previa protocolización de las dosis a utilizar de cloruro mórfico y de anestésico local o del manejo de los fármacos en la profilaxis antiemética, no poder aportar el consumo intraoperatorio de analgésicos ya que no era el objetivo principal del estudio, limitación en la obtención de información de algunas variables de interés a lo largo del ingreso (omisión o falta de seguimiento ) y la dificultad en establecer inferencias causales de los resultados por la presencia de posibles variables de confusión.
Conclusiones
Se puede concluir que, en nuestra muestra, el uso de morfina epidural con estas dosis (3 mg de mediana), contribuye a obtener unos resultados de analgesia óptima.
Destaca la ausencia de complicaciones graves, principalmente la temida depresión respiratoria, en nuestra cohorte histórica, pese haber utilizado dosis intermedias de morfina peridural.
Esto nos lleva a pensar que las dosis administradas parecen seguras y coinciden con las ya publicadas previamente, en la práctica clínica (2,3,4), aunque se nos genera la duda de si con dosis inferiores hubiéramos encontrado menor grado de somnolencia al despertar y mismos resultados analgésicos.
Es importante intentar prevenir algunos efectos secundarios como las náuseas y vómitos con la implementación de tratamientos profilácticos de forma sistemática y que combinen diferentes mecanismos de acción.
También es necesario poseer de una monitorización adecuada para la detección precoz de otros efectos secundarios más graves para iniciar, si fuese necesario, el tratamiento más apropiado.
Somos conocedores de que en la práctica clínica habitual, en la cirugía mayor laparoscópica en programas de recuperación intensificada, se aconsejan los regímenes de analgesia multimodal y otras modalidades de anestesia loco-regional que ayuden a una rápida recuperación y disminuyan el tiempo de estancia hospitalaria (6).
Siempre queda abierta la posibilidad de consensuar, a nivel institucional, las técnicas y procedimientos determinados, que conjuguen al mismo tiempo, un sistema de atención médica eficiente y un bienestar y confort de nuestros pacientes.
Se ha de destacar la aceptación y colaboración de los equipos quirúrgicos con esta técnica analgésica, implicándose en su manejo y gestión según el curso clínico evolutivo de cada paciente.
Los resultados del nivel de analgesia y del perfil de seguridad, objetivos principales de este estudio, de la administración de morfina epidural en la muestra presentada, es a nuestro parecer, óptimo.
Se necesitan más estudios, tipo ensayos clínicos aleatorizados, que corroboren y validen estos resultados y que establezcan las dosis óptimas de morfina epidural para la analgesia perioperatoria.
Referencias
- Behar M, Magora F, Olshwang D, Davidson JT. Epidural morphine in treatment of pain. Lancet. 1979 Mar 10;1(8115):527-9. doi: 10.1016/s0140-6736(79)90947-4. PMID: 85109. (PubMed)
- Stenseth R, Sellevold O, Breivik H. Epidural morphine for postoperative pain: experience with 1085 patients. Acta Anaesthesiol Scand. 1985 Jan;29(1):148-56. doi: 10.1111/j.1399-6576.1985.tb02176.x. PMID: 3976321. (PubMed)
- Mugabure Bujedo B., González Santos S., Uría Azpiazu A., Torán García L.. Actualizaciones en el manejo clínico de los opioides espinales en el dolor agudo postoperatorio. Rev. Soc. Esp. Dolor [Internet]. 2012 Abr [citado 2022 Dic 01] ; 19( 2 ): 72-94 (PDF)
- Bujedo BM. Spinal opioid bioavailability in postoperative pain. Pain Pract. 2014 Apr;14(4):350-64. doi: 10.1111/papr.12099. Epub 2013 Jul 8. PMID: 23834413 Mugabure Bujedo B. (PubMed)
- A clinical approach to neuraxial morphine for the treatment of postoperative pain. Pain Res Treat. 2012;2012:612145. doi: 10.1155/2012/612145. Epub 2012 Jul 2. PMID: 23002426; PMCID: PMC3395154 (PubMed)
- Rawal N. Epidural analgesia for postoperative pain: Improving outcomes or adding risks? Best Pract Res Clin Anaesthesiol. 2021 May;35(1):53-65. doi: 10.1016/j.bpa.2020.12.001. Epub 2020 Dec 5. PMID: 33742578 (PubMed)
- Ochi G, Yamane C, Arai T. Optimum dose of epidural morphine for postsurgical analgesia. J Anesth. 1990 Jan;4(1):35-9. doi: 10.1007/s0054000040035. PMID: 15236014. (PubMed)
- Singh SI, Rehou S, Marmai KL, Jones APM. The efficacy of 2 doses of epidural morphine for postcesarean delivery analgesia: a randomized noninferiority trial. Anesth Analg. 2013 Sep;117(3):677-685. doi: 10.1213/ANE.0b013e31829cfd21. Epub 2013 Aug 6. PMID: 23921652 (PubMed)
- Meng ZT, Cui F, Li XY, Wang DX. Epidural morphine improves postoperative analgesia in patients after total knee arthroplasty: A randomized controlled trial. PLoS One. 2019 Jul 1;14(7):e0219116. doi: 10.1371/journal.pone.0219116. PMID: 31260468; PMCID: PMC6602200. (PubMed)
- Carli F, Kehlet H, Baldini G, Steel A, McRae K, Slinger P, Hemmerling T, Salinas F, Neal JM. Evidence basis for regional anesthesia in multidisciplinary fast-track surgical care pathways. Reg Anesth Pain Med. 2011 Jan-Feb;36(1):63-72. doi: 10.1097/AAP.0b013e31820307f7. PMID: 22002193. (PubMed)
- Sharawi N, Carvalho B, Habib AS, Blake L, Mhyre JM, Sultan P. A Systematic Review Evaluating Neuraxial Morphine and Diamorphine-Associated Respiratory Depression After Cesarean Delivery. Anesth Analg. 2018 Dec;127(6):1385-1395. doi: 10.1213/ANE.0000000000003636. PMID: . 30004934 (PubMed)
- Venara A, Neunlist M, Slim K, Barbieux J, Colas PA, Hamy A, Meurette G. Postoperative ileus: Pathophysiology, incidence, and prevention. J Visc Surg. 2016 Dec;153(6):439-446. doi: 10.1016/j.jviscsurg.2016.08.010. Epub 2016 Sep 23. PMID: . 27666979 (PubMed)


Interesante revisión. Me surgen un par de inquietudes. Por que el uso de tramadol (opioide débil) si tiene ya instaurado uno fuerte (morfina)? En caso de requerir rescate según lo que esta descrito tiene PCA epidural y creo estaría de más el tramadol. Por otra parte las Guidelines for the Prevention, Detection, and Management of Respiratory Depression Associated with Neuraxial Opioid Administration: An Updated Report by the ASA Task Force on Neuraxial Opioids,” adopted by ASA in 2008 ya actualizadas sugieren ya sea una hoja de monitorización de estos pacientes con anexo de manejo de complicaciones como prurito , manejo de depresión respiratoria entre otros.
Muchas gracias por su buen contenido academico.