Sara Hervilla Ezquerra 1
Eugenio Martínez Hurtado 2
Cómo citar este artículo: Martínez Hurtado, E., & Hervilla Ezquerra, S. (2011). Soporte Vital Avanzado en el paciente Pediátrico: Recomendaciones ILCOR 2010. Revista Electrónica AnestesiaR, 3(12), 3. https://doi.org/10.30445/rear.v3i12.487
La resucitación cardiopulmonar (RCP) llevada a cabo en el medio extrahospitalario por personal no experto de forma precoz y efectiva ha demostrado una reanimación eficaz sin daño neurológico en los niños hasta en el 70% de las ocasiones 1. Además, también se ha observado supervivencias del 20““30% en casos de fibrilación ventricular (FV) primaria 2.
La“ Cadena de Supervivencia“ para el paciente pediátrico está formada por los siguientes eslabones:
– Usar asientos de seguridad para niños.
– Reanimación cardiopulmonar (RCP) precoz.
– Activación del sistema de emergencias (SEM).
– Soporte Vital Avanzado.
– Cuidados post-reanimación.
No obstante, sólo un 30““50% de los lactantes y niños que sufren una parada cardiaca extrahospitalaria reciben RCP urgente por personal no experto, y muchos de los que sí lo reciben, a pesar de sobrevivir, padecen secuelas neurológicas posteriores.
En los lactantes, la principal causa de muerte son las malformaciones congénitas, complicaciones debidas a la prematuridad y el síndrome de muerte súbita del lactante (SMSL), mientras que para los niños a partir de 1 año de edad los accidentes se convierten en la primera causa de muerte. La supervivencia a una parada cardíaca traumática es rara, por lo que hay que hacer hincapié en la prevención de los accidentes.
En general, la supervivencia de los lactantes parada cardiaca extrahospitalaria ronda el 4%, la de los niños el 10% y los adolescentes se sitúan en el 13% 3.
Las cifras de las paradas cardiacas hospitalarias son algo mejores, con supervivencias en torno al 27% 4.
Con estos datos, el Grupo de Trabajo ILCOR 2010 encargado de revisar el Soporte Vital Pediátrico (SVP) analizó 55 preguntas relacionadas con la resucitación pediátrica.
Muchos de los aspectos clave del SVP revisado en 2010 son similares a los del Soporte Vital del Adulto (SVA). Tras revisar el documento internacional de consenso 5 y las guías publicadas tanto por el European Resuscitation Council (ERC) 6 como por la American Heart Association (AHA) 7, hemos agrupado los cambios más importantes o los“ toques de atención“ que el comité de expertos ha emitido respecto a las recomendaciones para la resucitación pediátrica publicadas en 2005 en los siguientes apartados:
““ Equipos de respuesta rápida en el entorno de pacientes pediátricos.
““ Reconocimiento y Actuación ante el paro cardiaco.
““ Calidad de las compresiones torácicas.
““ Desfibriladores externos automáticos (DEAs) en niños.
““ Seguridad de los tubos traqueales con balón.
““ Presión cricoidea durante la intubación traqueal.
““ Monitorización de dióxido de carbono espirado, idealmente mediante capnografía.
““ Riesgo de la hiperoxemia.
““ Manejo del niño con shock séptico.
““ Estudio de las muertes súbitas, canalopatías y circunstancias especiales.
Las recomendaciones se clasifican en I, IIA, IIB, III e Indeterminada y el nivel de evidencia científica que las respalda desde LOE 1-5.
Equipos de respuesta rápida en el entorno de pacientes pediátricos
Ambas guías recomiendan que, ante un niño que no responde, no respira (o sólo jadea/boquea) o en el que no se encuentran otros signos de vida, lo primero debe ser siempre pedir ayuda y activar los Equipos de Respuesta Rápida (RRTs) y/o los Equipos de Emergencias Médicas (MMTs), ya que han demostrado reducir en los pacientes pediátricos ingresados y monitorizados las tasas de parada cardiaca y respiratoria y la mortalidad intrahospitalaria (LOE 3).
La presencia de la familia durante la resucitación también ha demostrado ser beneficiosa siempre y cuando no interfieran en las maniobras de resucitación (LOE 2 a 5). Sin embargo, cuando la resucitación se realice fuera del hospital debe tenerse en cuenta el impacto negativo de su presencia sobre los Equipos de Emergencia (EMS).
Reconocimiento de la parada cardiaca en niños
Dada la dificultad para la palpación del pulso (o su ausencia), éste no debe ser el único signo para decidir si existe una parada cardiaca y la necesidad de realizar compresiones torácicas o no.
Tanto el ERC 2010 como la AHA 2010 consideran que los profesionales sanitarios no son capaces de detectar de forma fiable la presencia o ausencia de pulso en menos de 10 segundos en lactantes o niños, el tiempo máximo deseable para tomar la decisión de iniciar la RCP.
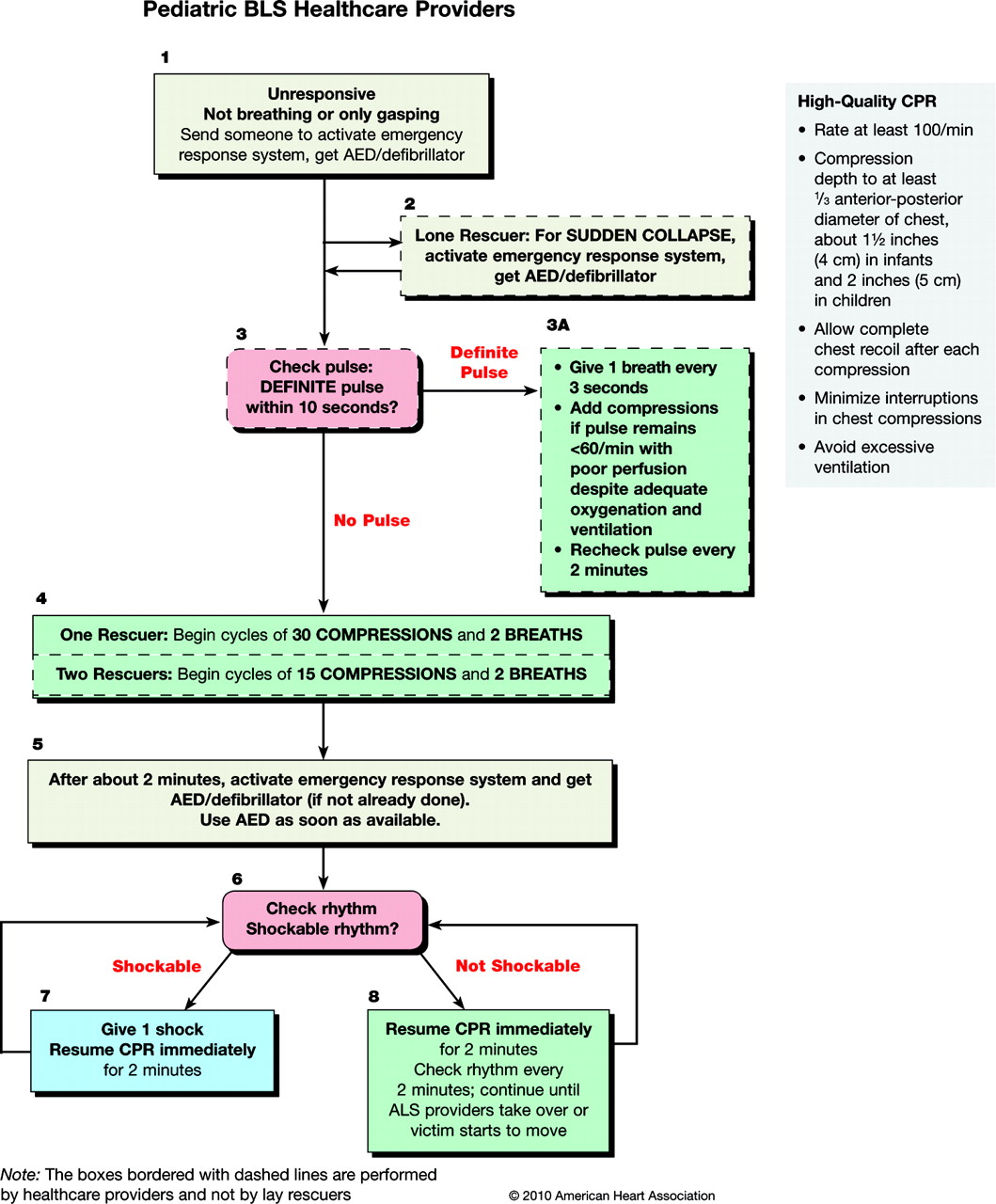
Por tanto, si la víctima no responde, no respira (o sólo jadea/boquea) o no se encuentran otros signos de vida, el personal no experto debe comenzar la RCP. El personal entrenado en la técnica puede, además de buscar estos signos vitales, tratar de palpar pulsos para decidir si inicia las compresiones torácicas o no. Pero siempre y cuando les lleve menos de 10 segundos decidirlo. En función de la edad del niño, el pulso se buscará en región carotídea (niños), braquial (lactantes) o femoral (niños y lactantes) (Clase IIa, LOE 3).
Ecocardiografía
No se ha encontrado evidencia suficiente que recomiende el uso del ecocardiograma de forma rutinaria durante la parada cardiaca pediátrica.
Se puede considerar su uso para identificar posibles causas tratables de parada cardiaca siempre que haya personal capacitado y que no se interrumpan las compresiones durante el procedimiento (LOE 4 y 5).
Actuación ante la parada cardiaca en niños
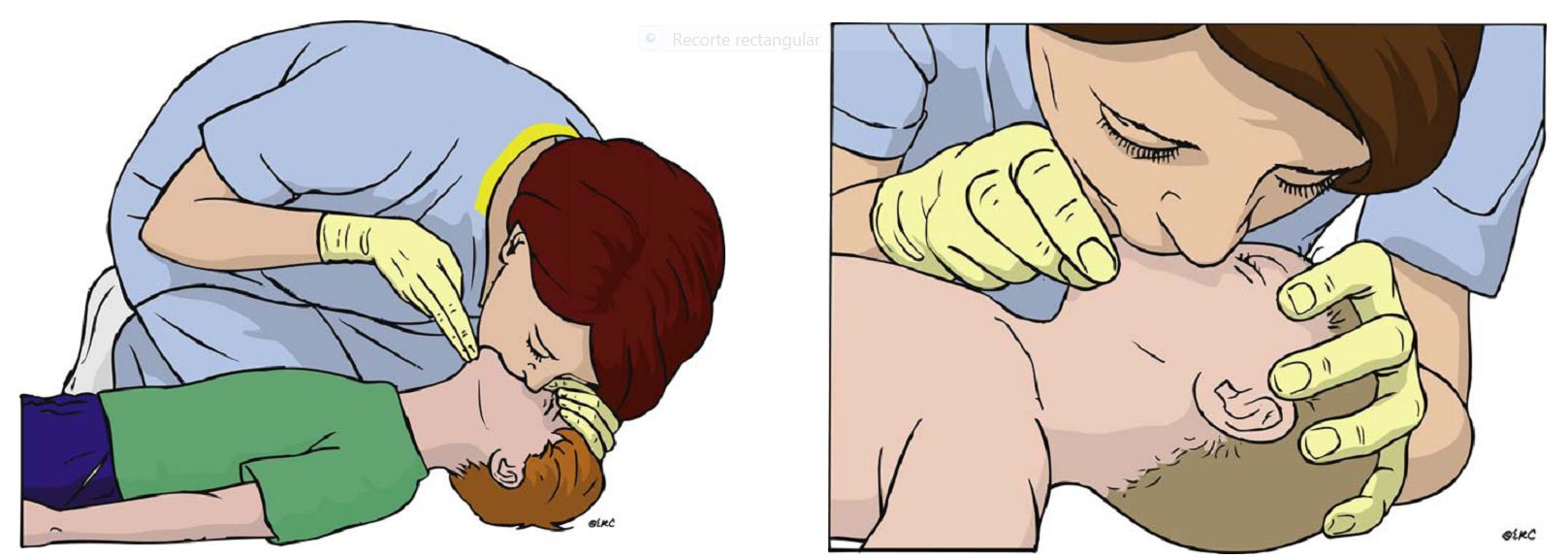
La apertura de la vía aérea y la ventilación son elementos fundamentales en la RCP pediátrica dado que la principal causa de parada en niños es respiratoria, y no hay datos nuevos que modifiquen las recomendaciones ILCOR 2005 sobre el manejo de la vía aérea, incluyendo el uso de la Mascarilla Facial (MF).
La AHA 2010 advierte de que, a pesar de que la MF es esencial para una RCP, no es recomendable su uso cuando haya un único resucitador. Recomienda además ventilar 1 vez por sg., usando sólo la fuerza y el volumen tidal necesario para elevar el pecho (Clase I, LOE 3), evitando así una ventilación excesiva (Clase III, LOE 3).
El ERC 2010 por su parte opina que cualquier resucitador con experiencia en RCP pediátrica debe estar capacitado para usar una MF apropiadamente.
Cuando no se logre el control de la vía aérea o la MF no sea efectiva, el ILCOR 2010 recomienda que el personal entrenado emplee dispositivos supraglóticos (DSG).
Las recomendaciones 2010 de la AHA recomiendan cambiar el clásico ABC (vía Aérea““Ventilación““Circulatorio/Compresiones torácicas) por la secuencia CAB (Circulatorio/Compresiones torácicas““vía Aérea““Ventilación) como en el adulto.
Aunque la causa de parada cardiaca más frecuente en los niños es de origen respiratorio, el iniciar las RCP con las compresiones torácicas tiene varios motivos:
- Todos los reanimadores pueden comenzar las compresiones de forma inmediata. Por el contrario, colocar la cabeza e iniciar las ventilaciones lleva tiempo y retrasa el comienzo de las compresiones torácicas.
- Iniciar las compresiones torácicas sólo implica una pérdida de tiempo mínima para el inicio de la ventilación.
- Simplifica el entrenamiento necesario del personal no experto.
La recomendación de“ Observar, Escuchar y Sentir“ se ha eliminado de la secuencia de la AHA dado que si el lactante o el niño no responde y no respira (o sólo jadea/boquea) se comenzará directamente con las compresiones torácicas.
Sólo en aquellos casos en los que se encuentra el pulso con total seguridad y el niño no respira (o sólo jadea/boquea) la AHA recomienda dar 12““20 ventilaciones por minuto de rescate (1 ventilación cada 3 a 5 sg.) hasta la recuperación de la respiración espontánea. Y siempre reevaluando el pulso cada 2 minutos sin demorarse más de 10 sg. (Clase IIa, LOE 2).
EL ERC 2010 sigue, no obstante, recomendando“ abrir la vía área“ y, en caso de no“ Observar, Escuchar y Sentir“ la respiración, dar 5 ventilaciones de rescate.
Tanto la AHA como el ERC consideran que la relación Compresión-Ventilación (CV) utilizada en niños debe basarse en si están presentes uno o más reanimadores. Los reanimadores profesionales deben aprender y utilizar una relación CV de 30:2 si están solos, o la relación 15:2 si hay 2 profesionales de la salud o no están consiguiendo un número adecuado de compresiones torácicas. A los reanimadores no expertos se les debe enseñar a utilizar una relación de 30:2.
Algoritmo Soporte Vital Básico Pediátrico. ERC 2010.
Algoritmo Soporte Vital Básico Pediátrico. AHA 2010.
Conseguir compresiones de calidad de una profundidad adecuada con mínimas interrupciones para minimizar el tiempo sin flujo
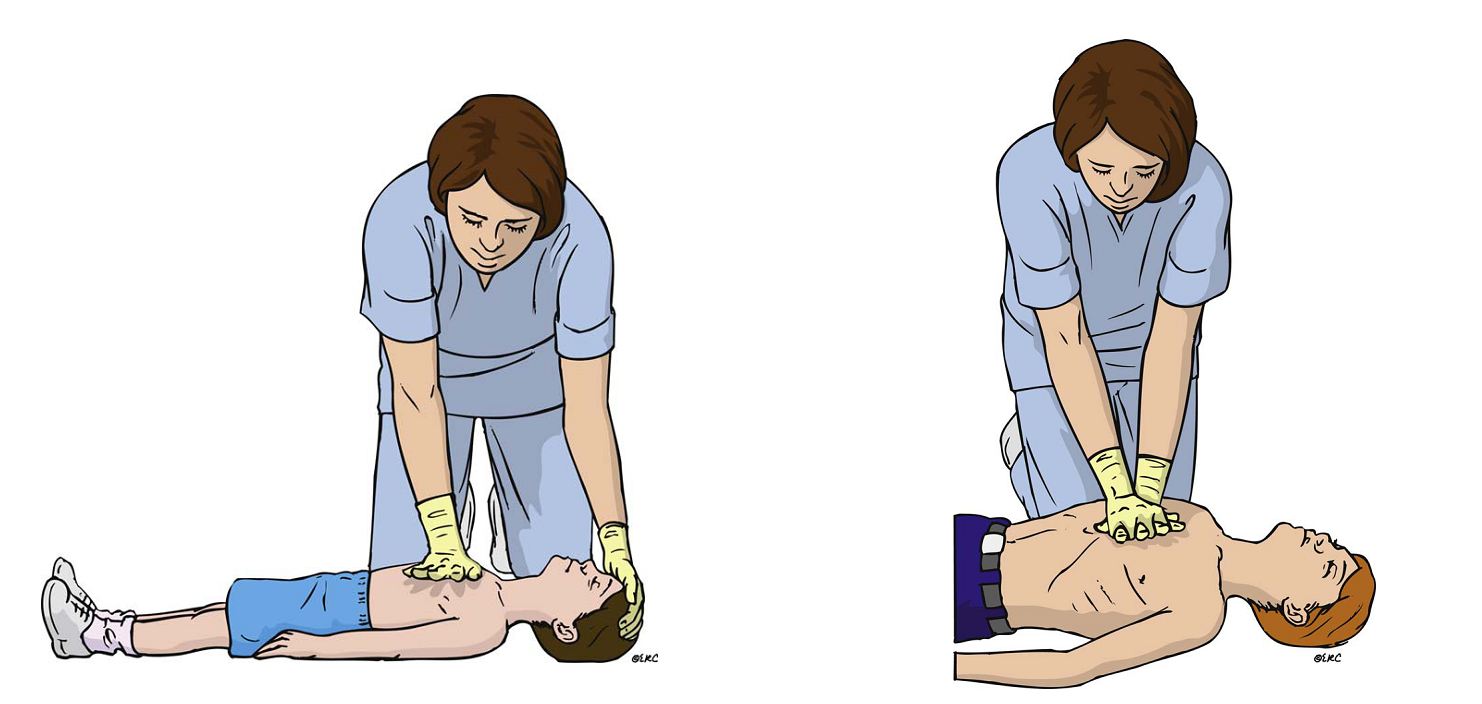
Tanto la AHA como el ERC consideran que hay que comprimir el tórax en todos los niños por lo menos 1/3 del diámetro torácico antero-posterior (es decir, aproximadamente 4 cm. en lactantes y unos 5 cm. en niños) (Clase I, LOE C). Se enfatiza la descompresión completa subsiguiente.
Tanto para los lactantes como para los niños la frecuencia de compresión debería ser de al menos 100/min., y el ERC recomienda que no mayor de 120/min.
La técnica de compresión para lactantes consiste en compresión con dos dedos para reanimadores individuales, y cuando haya 2 o más reanimadores puede emplearse la técnica con dos pulgares rodeando el tórax.
Para niños más mayores, puede utilizarse la técnica de una o dos manos, según las preferencias del reanimador.
Limitar el riesgo de hiperoxemia
EL ILCOR 2010 no encuentra evidencia suficiente para recomendar una concentración inspirada de oxígeno específica para ventilar durante la resucitación en las paradas cardiacas de lactantes y niños. Ahora bien, una vez que la circulación espontánea se restablece, considera razonable ajustar la fracción inspirada de oxígeno (FiO2) para limitar el riesgo de hiperoxemia (LOE 5).
La AHA 2010 considera que, hasta que haya más estudios al respecto, es razonable usar una FiO2 del 100% durante la resucitación y, una vez que se restablece la circulación espontánea, monitorizar la saturación de oxígeno (SatO2) en sangre arterial para mantener una SatO2 mayor o igual al 94% (Clase IIB, LOE 3). Y, si es posible, humidificar el oxígeno empleado.
El ERC 2010 por su parte también recomienda usar una FiO2 del 100% para la resucitación, ajustándolo tras la restauración de la respiración espontánea para mantener una SatO2 en sangre arterial de 94 a 98 %.
Monitorización de dióxido de carbono espirado (ETCO2)
La monitorización del ETCO2 con capnografía continua o capnometría, si se dispone de ella, puede ser beneficiosa para valorar la eficacia de las compresiones torácicas (Clase I, LOE 3). A pesar de que no hay un valor numérico establecido, un valor de ETCO2 < 15 mmHg indicaría que hay que mejorar la calidad de las compresiones y evitar la hiperventilación (LOE 4 y 5). En caso de que se administre epinefrina u otro vasoconstrictor hay que tener en cuenta que las cifras de ETCO2 estarán falsamente aumentadas durante 1 o 2 minutos.
En caso de un ascenso brusco de la cifra de ETCO2 hay que comprobar el pulso ante la posibilidad de que se deba al restablecimiento de la circulación espontánea.
La ETCO2 es también útil para confirmar la posición correcta del tubo traqueal en caso de que se precise una intubación orotraqueal (IOT) (Clase IIa, LOE 3), y es recomendable durante los traslados (Clase IIb, LOE 3).
Uso de los Desfibriladores Externos Automáticos (DEAs)
El ILCOR 2010 ha evaluado el tema de la desfibrilación, incluyendo la seguridad y efectividad las descargas aplicadas, un choque versus varios, uso de los DEAs en niños menores de 1 año, y el tipo, tamaño y posición de las palas. Encontraron pocos estudios nuevos, con una evidencia científica LOE 3 a 5; los datos fueron en general contradictorios, y ninguno aclaró la seguridad y efectividad de la energía óptima necesaria para los choques.
Por tanto, las nuevas recomendaciones son un único choque inicial de 2 a 4 J/kg (LOE 5).
No hay cambios en el tamaño o posición de las palas, aunque parece que un mayor tamaño de las mismas (12×12 cm. frente a 8×8 cm.) aumenta las tasas de éxito y disminuye la impedancia transtorácica, lo cual aumenta la corriente transtorácica y, en teoría, transmiocárdica (LOE 3 a 5).
Por último, recomiendan usar, en orden de preferencia, desfibriladores manuales ““““> DEAs con atenuador de descargas ““““> DEAs sin atenuador de descargas (LOE 4 y 5).
Con estas recomendaciones, la AHA 2010 ha incluido los DEAs en su protocolo de Soporte Vital Básico Pediátrico mientras que el ERC 2010 lo deja para su algoritmo de Soporte Vital Avanzado Pediátrico.
La AHA 2010 recomienda los desfibriladores manuales en los lactantes en lugar de un DEA cuando el ritmo desfibrilable es identificado por un profesional de la salud entrenado (Class IIB, LOE 3). Se recomienda un primer choque de 2 J/kg. Si se necesita un segundo choque, se aplicarán 4 J/kg. Incluso se aceptan niveles más altos de energía, pero sin exceder los 10 J/kg o la dosis máxima para un adulto (aunque la AHA 2010 lo indica en su algoritmo para SVAP).
Aún hay pocos datos que avalen la seguridad del uso de DEA en lactantes (Class IIb, LOE 3).
Los reanimadores deben coordinar las compresiones y el choque para minimizar las interrupciones, comenzando siempre con las compresiones. El DEA puede, además, ayudar a reanalizar la existencia de pulso cada 2 minutos.
El ERC 2010 por su parte no incluye los DEAs en el algoritmo de SVBP aunque considera que son seguros y eficaces cuando se utilizan en niños mayores de 1 año. Resto de recomendaciones igual que ILCOR y AHA 2010.
Referencias
1.- Friesen RM, Duncan P, Tweed WA, Bristow G. Appraisal of pediatric cardiopulmonary resuscitation. Can Med Assoc J. 1982;126:1055““1058. (PubMed) (pdf)
2.- Mogayzel C, Quan L, Graves JR, Tiedeman D, Fahrenbruch C, Herndon P. Out-of-hospital ventricular fibrillation in children and adolescents: causes and outcomes. Ann Emerg Med. 1995;25:484““491. (PubMed)
3.- Atkins DL, Everson-Stewart S, Sears GK, Daya M, Osmond MH, Warden CR, Berg RA. Epidemiology and outcomes from out-of-hospital cardiac arrest in children: the Resuscitation Outcomes Consortium Epistry-Cardiac Arrest. Circulation. 2009;119:1484““1491. (PubMed) (pdf)
4.- Nadkarni VM, Larkin GL, Peberdy MA, Carey SM, Kaye W, Mancini ME, Nichol G, Lane-Truitt T, Potts J, Ornato JP, Berg RA. First documented rhythm and clinical outcome from in-hospital cardiac arrest among children and adults. JAMA. 2006;295:50““57. (PubMed) (pdf)
5.- Nolan JP et al. 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Resuscitation 2010;81S:e1-e25. (PubMed)
6.- Nolan JP et al. European Resuscitation Council Guidelines for Resuscitation 2010. Resuscitation 2010;81:1219-1276. (PubMed) (pdf)
7.- Berg MD, Schexnayder SM, Chameides L, Terry M, Donoghue A, Hickey RW, Berg RA, Sutton RM, Hazinski MF. Part 13: Pediatric Basic Life Support 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010;122:S862-S875. (PubMed) (pdf)
… para entender mejor los niveles de evidencia y grados de recomendación (pdf) 1 Sara Hervilla Ezquerra Médico Adjunto 2 Eugenio Martínez Hurtado Médico Residente Servicio de Anestesiología y Reanimación Hospital Universitario Fundación Alcorcón (Madrid)




El la imagen de la cadena de supervivencia pediátrica esta incorrecta la definición. lo correcto es Prevención del Paro. Saludos.
Estimado Luis, entiendo que se refiere a la imágen de la Reanimación cardiopulmonar (RCP) precoz tras el Reconocimiento de la parada cardiaca en niños.
Como se dice en el texto, ante un niño que no responde, no respira (o sólo jadea/boquea) o en el que no se encuentran otros signos de vida, lo primero debe ser siempre pedir ayuda y activar los Equipos de Respuesta Rápida (RRTs) y/o los Equipos de Emergencias Médicas (MMTs), comprobando si existe una parada cardiaca en el niño. Si la víctima no responde, no respira (o sólo jadea/boquea) o no se encuentran otros signos de vida, el personal no experto debe comenzar la RCP.
La prevención siempre es lo primero, pues evita tener que realizar la RCP. Si no se puede prevenir, y ocurre, las Recomendaciones ILCOR 2010 hablan de cómo realizar el Soporte Vital Básico en el paciente Pediátrico.
Si no se refería a eso le ruego me diga la referencia bibliográfica sobre la que estaba comentando.
Un saludo.
Es una publicaión, importante y didactico, agradezcon por compartir los conocimientos, por favor si pudiera enviarme la relación de medicamentos y accesorios de coche de RCP para un servicio pediátrico, le estare agradecida.