 Werner Engel Espinosa, M. Mariscal Flores.
Werner Engel Espinosa, M. Mariscal Flores.
Referencia completa: Freeman BD. Should tracheostomy practice in the setting of trauma be standardized? Current Opinion in Anesthesiology 2011, 24:188““194 (PubMed) (PMID: 21386668)
Introducción
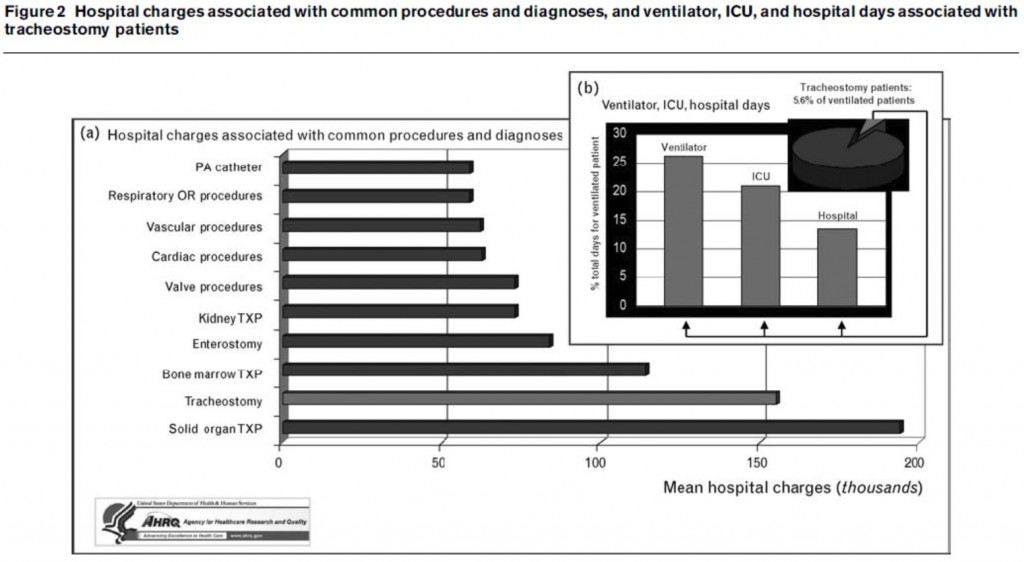
La disfunción cardiopulmonar aguda que requiere soporte ventilatorio representa hasta 1.000.000 de los ingresos en las UCI y 400.000 muertes en Estados Unidos. La traqueotomía es el procedimiento realizado con más frecuencia en este tipo de pacientes, y sus cuidados posteriores se encuentran entre los procedimientos hospitalarios más costosos (Figura 1). La correcta delimitación de la indicación de este procedimiento puede implicar un importante impacto en los recursos.
Figura 1.- Gastos hospitalarios asociados con procedimientos diagnostico-terapéuticos. (a) La presencia de traqueotomía es la segunda categoría crítica que implica mayor gasto de las analizadas. (b) Aunque los pacientes traqueotomizados solo representan 6% de aquellos con fallo respiratorio agudo, consumen 26,2% de todos los ventiladores, 21% camas de UCI y 13,5% días de hospitalización, respectivamente.
Resumen
Esta revisión tiene como propósito discutir el conocimiento actual referente a los riesgos y beneficios de la traqueotomía, así como las posibilidades de establecer protocolos para estandarizar su práctica.
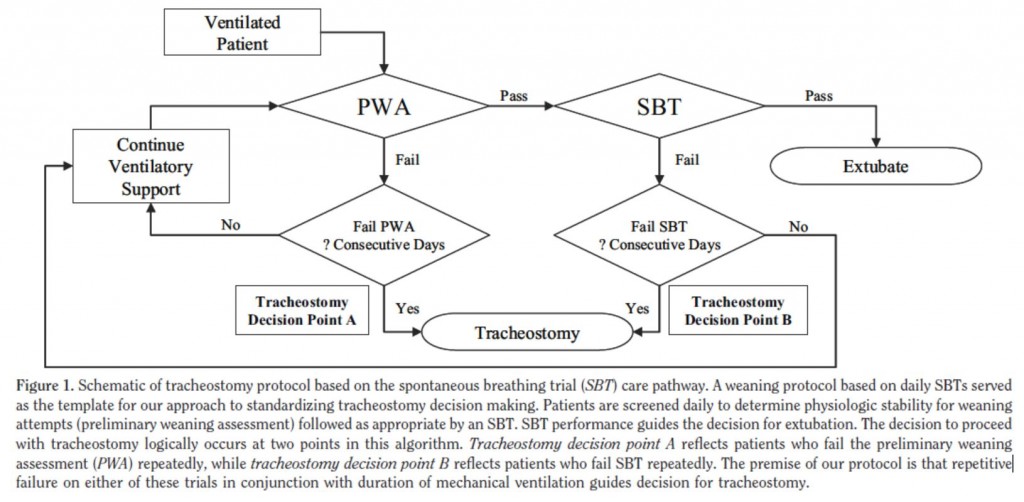
Varios estudios han examinado el momento adecuado para la realización de la traqueotomía. Los resultados han sido conflictivos y difíciles de aplicar a la práctica diaria. Se presenta un algoritmo de actuación, donde la decisión de realizar una traqueotomía, se basa en la trayectoria clínica de cada paciente (Figura 2).
Figura 2.- Protocolo de traqueostomía. PWA, evaluación preliminar de destete; SBT, prueba de respiración espontánea; ICU, unidad de cuidados intensivos.
A pesar de décadas de experiencia y docenas de estudios clínicos, no existen protocolos aceptados de traqueotomía. Esto provoca que la práctica varíe ampliamente de un centro a otro (Figura 3). Los beneficios de esta técnica deben ser investigados desde otro punto de vista ya que la mayoría de los estudios se han enfocado en la influencia de la traqueotomía en la neumonía asociada a la ventilación mecánica, duración de la ventilación artificial, días de ingreso en la UCI, entre otros. Otros efectos menos estudiados e igualmente importantes son la facilitación del cuidado del paciente crítico, mayor confort, menor necesidad de sedación y mayor movilidad del paciente. Posiblemente sean estas variables las que permitan una mas rápida liberación del soporte ventilatorio, así como la rehabilitación, recuperación y menor estancia en la UCI.
Figura 3. Porcentaje de pacientes ventilados por traqueotomía en diferentes UCIs quirúrgicas. Comparación entre la práctica de traqueotomía en 539 pacientes en la UCI quirúrgica del Hospital Barnes-Jewish y 3.043 pacientes de 18 UCIs quirúrgicas participantes en el proyecto IMPACT. La frecuencia de traqueotomía varía significativamente: 54,2% en el Hospital Barnes-Jewish vs. 13,9% en las UCIs del proyecto Impact (P<0,001).
Comentario y discusión
La traqueotomía es uno de los procedimientos mas extendidos en el cuidado del paciente crítico, incrementándose su uso hasta en un 200% 1. Entre los beneficios que ha demostrado esta técnica se incluyen mayor seguridad de la vía aérea, facilidad para el destete, entre otros 2, pero existen complicaciones importantes tales como lesión de la vía aérea, hemorragia y otras.
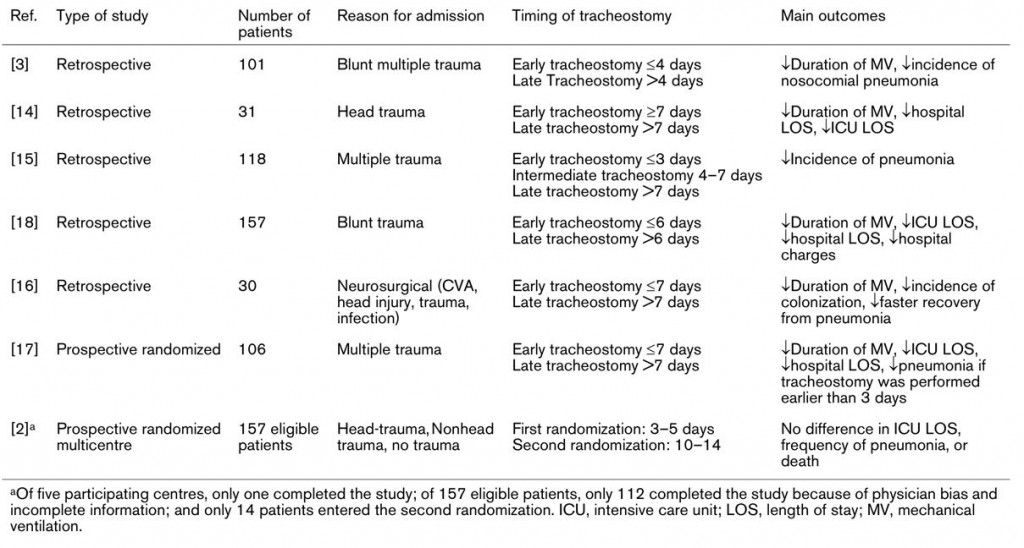
Teniendo en cuenta todos estos factores, la discusión de cuándo se debe realizar una traqueotomía en un paciente crítico sigue siendo controvertido. En 1.989 el American College of Chest Physicians divulga su consenso sobre vía aérea artificial en pacientes en ventilación mecánica y recomienda realizar traqueotomía a aquellos pacientes en los que se prevea ventilación mecánica mayor a 21 días; para todo el resto de pacientes la indicación temporal es dejada a criterio médico. A pesar que este límite es ampliamente usado, existen estudios observacionales que sugieren la posibilidad de un destete más precoz, en pacientes sometidos a traqueotomía antes de 3 semanas 3, 4. Sin embargo, estudios controlados y aleatorizados no han podido confirmar estos resultados (Tabla 1).
Desde 1.989 los tubos orotraqueales han sufrido modificaciones y avances tales como materiales menos rígidos, balones de baja presión, entre otros, que han disminuido la incidencia de lesiones 6. Lo cierto es que existen artículos que demuestran las complicaciones potenciales de la intubación prolongada, y queda claro la alta incidencia de neumonía asociada a la ventilación mecánica en estos pacientes, así como su impacto en la morbimortalidad 5.
Tabla 1.- Revisión de la literatura. De: Arabi et al. Early tracheostomy in intensive care trauma patients improves resource utilization: a cohort study and literature review. Critical Care 2004; 8(5): 347-352 5.
Hasta el momento no existe evidencia clara que limite a un período de tiempo específico la intubación orotraqueal. A pesar de la extensión en el uso de la vía aérea artificial en pacientes críticos, no existen guías clínicas validadas.
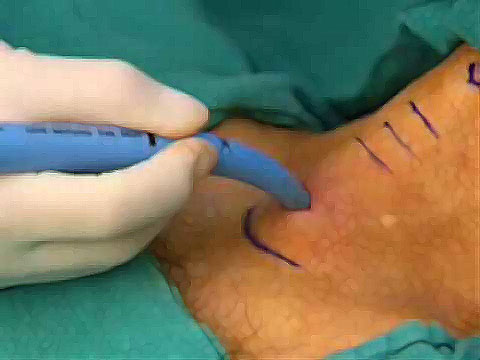
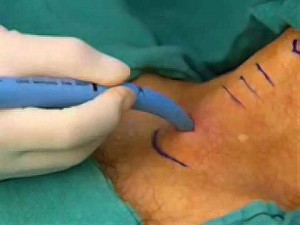
Como ya se ha visto (Figura 2), Freeman et al. presentan un protocolo para la realización de traqueotomía basado en la evolución del paciente en ventilación mecánica. Diariamente se somete al paciente a una prueba de respiración espontánea (SBT). Previamente se realiza una ventana de sedación y una evaluación preliminar de destete (PWA), que determinará si el nivel se soporte ventilatorio es adecuado para proceder al destete y si habrá alguna afectación hemodinámica que lo dificulte. Aquellos que superen esta evaluación serán sometidos a SBT. Durante esta prueba el paciente recibe soporte ventilatorio mínimo durante 30 minutos, en caso de que hayan signos de distrés respiratorio o hemodinámico será catalogado como fallo en SBT y volverá a la evaluación preliminar de destete (PWA). Aquellos que superen la prueba son candidatos de extubación. La decisión de traqueotomía se valorará en aquellos pacientes que fallen continuamente en la PWA o en días sucesivos en la SBT 7 .
Este protocolo puede ser una aproximación a la estandarización en la práctica de la traqueotomía. Tal y como sus autores refieren, necesita una evaluación prospectiva que determine su eficacia. Sin embargo, el punto más fuerte de este artículo es que abre la puerta a la discusión para futuros consensos para la realización de una técnica que tiene riesgos importantes y claros beneficios.
Bibliografía
1.- Cox CE, Carson SS, Holmes GM, Howard A, Carey TS. Increase in tracheostomy for prolonged mechanical ventilation in North Carolina, 1993-2002. Crit Care Med. 2004; 32(11):2219-2226. (PubMed) (PMID: 15640633)
2.- Terragni PP, Antonelli M, Fumagalli R, et al. Early vs. late tracheotomy for prevention of pneumonia in mechanically ventilated adult ICU patients. J AmMedAssoc 2010; 303:1483““1489. (PubMed) (PMID: 20407057)
3.- Scales DC, Thiruchelvam D, Kiss A, Redelmeier DA. The effect of tracheostomy timing during critical illness on long-term survival. Crit Care Med. 2008; 36(9):2547-2557. (PubMed) (PMID: 18679113)
4.- Freeman BD, Borecki IB, Coopersmith CM, Buchman TG. Relationship between tracheostomy timing and duration of mechanical ventilation in criti-cally ill patients. Crit Care Med. 2005;33(11):2513- 2520. (PubMed) (PMID: 16276175)
5.- Arabi et al. Early tracheostomy in intensive care trauma patients improves resource utilization: a cohort study and literature review. Critical Care 2004; 8(5): 347-352. (PubMed) (PMID: 15469579) (pdf)
6.- Heffner JE. Timing of tracheotomy in mechanically ventilated patients. AmRevRespirDis 1993 147:768 ““ 771. (PubMed) (PMID: 8442615)
7.- Freeman B, Kennedy C, Robertson TE, et al. Tracheostomy protocol: experience with development and potential utility. Crit Care Med 2008; 36:1742““ 1748. (PubMed) (PMID: 18496369)
Werner Engel Espinosa.Hospital Severo Ochoa
M. Mariscal Flores.
Hospital Universitario de Getafe





Cuál es el tiempo aproximado de recuperación en Hospital, después de una Traqueotomía?
Que cuidados se requieren en casa para tratar una persona mayor a la que se aplicó una Traqueotomía?
Alos 90 años considera recomendable realizar una Traqueotomía a un paciente con insuficiencia respiratoria?
Hola soy diego fernandez a mi madre le dio un paro cardio respiratorio hace 15dias y ara 3dias qui le practicaron una traquiotomia que posibilidades tiene de salir bien
Por favor mi madre tiene 91 años y lleva 26 dia en intesivo despues de haberla operado de la apendicitis habiendola operado 18 horas despues de diagnosticarla a los 5 dias no se porque la entuvaron ella se saco los tubos despues la volvieron a entuvar y se los saco de nuevo y ya por tercea vez la entuvaron pues y que tenia pulmonia doble ahora le quieren hacer la traqueotomia y dicen que es posible tenga muerte celebrar que me recomiendan. No confio en la traqueotomia que hago. Gracias
Lo siento, no tenemos información para poder dar una información adecuada sobre su familiar. Le recomendamos que confíe en los médicos que la están tratando.
Un saludo
Tengo un paciente con VIH y le realizaron la traqueotomia, quisiera saber que ventajas y desventajas tiene
Miguel íngel, no veo en qué modifica el VIH la indicación o los beneficios de la traqueotomía. Yo lo aplicaría con los mismos criterios que al resto de pacientes.
Un saludo
Daniel Arnal
hola tengo mi sobrino de 3 meses y tiene una traquetomia puesto lo llevamos a sus contrles cada 15 dias pero ahora la dra se fue de vacaciones y no sabemos q aser ensimas no sabemos si la dra vuelve de sus vacaciones donde o a que otro espesialista podemos ir para q lo pueda atender grasias
me gustaria su opinion si un paciente con tuberculosis y pulmonia de 90 años pudiera ayudarle la traqueotomía para recuperación de el paciente sin ninguna otra enfermedad solo bajo de peso
tengo una nieta prematura de 3 meses de nacida no muebe parte de su cuerpo me dicen k tienen k hacerle la traquetomia k posibilidades tiene de salir biem
Hola buen día! Le comento lo que le pasó a mi tío. El estuvo internado por covid positivo, una neumonía grave la cual fue ingresado a UTI, sedado, entubado. A los 20 días evidencian respiraciones espontáneas la cual nos dice que viene recuperándose lento. Y que reacciona a sus medicamentos. El día domingo llaman a casa decir que está estable, que viene bastante bien y que el día lunes 22/03/2021 le realizarán la traqueo. Solo esperaban al anestesiólogo y procedían. Eso de las 11 de la mañana le llaman a mi tía a decirle que su estado está deteriorado y que no hay nada más que hacer. A los 5-10min le llaman para decirle que sufrió un paro. Nunca le dijeron que al momento de realizarle la traqueo hizo el fallo cardíaco, se dieron cuenta cuando tenía la gasa en el cuello. Me podía explicar que pudo haber ocasionado el paro? Si fue muy pronto el destete o lo dejaron demasiado. Si estaba estable. Algo que nos quedaremos pensando todo el tiempo.
Disculpen tengo una pregunta mi madre de 71 años mle revento el colon no se dio cuenta hasta los dias y la operaron eata sedada y tiene un ventilador en su garganta a fallado ennlas pruebas de respirar por si sola. Tiene 14dias asi ahora le quieren haser una traqueostomia ? Sera adecuada para ella ? De lo de su colon ya se recupero solo q por la intubacion le dio neumonia y su pulmon derecho no responde ayuda diganme la fam esta divida ujos si queremos para q descanse y otros. No q es mejor para ella y q posibilidades tiene?
Hola me gustaria saber cual es el beneficio de practicar una traqueotomia la necesito urgente por favor ya que estoy estudiando medicina. muchas gracias
Mi padre tiene eventracion diafragmatica,masa paravertebral en estudio,sospecha de mieloma multiple, neumonia vs bronquitis nosocomial,impactacion fecal,hipertension arterial controlada, insuficiencia renal cronica estado 3, epoc compensada,hipotiroidismo, quieren hacerle una traqueostomia esta es obligatoria.se esta manejando con morfina para el dolor.Muchas gracias
Hola, tengo mi padre con EPOC, lleva 10 días en terapia y no evoluciona. Le estan x hacer una traquetomia, estoy preocupada..
hola lorena ¿cómo ha resultado tu situación?
Mi Padre tiene 85 años, en estos momentos está en la UCI en la clínica de la presentación, porque fue ingresado por EPOC, le han realizado 2 entubaciones y no ha progresado. Hoy nos manifestaron de realizarle una traqueostomía. Estamos preocupados porque debemos tomar una determinación definitiva. Nos explicaron pero… no sabemos las consecuencias, Gracias.
Les sugiero lo consulten con sus médicos de la UCI yo creí haber tomado la mejor decisión y autorice este procedimiento a mi madre de 80 años quien había pasado por muchas crisis entre ellas paros respiratorios después de haber broncoaspirado, fue reanimada satisfactoriamente y luego de unos dias de estar entubada la desentub. pero no pudo respirar por sus propios medios en menos de una hora y volvieron a entubarla, Los mÉdicos me explicaron que era la mejor alternativa para que ella pudiera tener mejor oportunidad pues su mente y corazón estaban trabajando….(Era diábetica además pero se supone que todo esta controlado en la UCI por los médicos, niveles de presión, potasio, glucosa, etc. cuando toman la decisión de operar y uno confía en ello aunque es consiente de los riesgos) lamentablemente horas 3, 4 luego de este procedimiento termino con un sangrado, hemorragia y no se cuantas cosas mas que la llevaron a su fallecimiento por paro respiratorio infarto….por favor analicen bien si son necesarios estos procedimientos, si en realidad valen la pena…mi madre estuviera viva hoy si no hubiese tomado esa decisión que tome pensando en que era la mejor alternativa ….
Que le pasó exactamente a ella?????
Buen día mi esposa tiene 20 días intubada x covid y el día de hoy le realizaron la traqueotomía esto que tanto le puede beneficiar le dio neumonía e infarto pulmonar que posibilidad hay de que se recupere
Lo siento,
AnestesiaR no es una página de información a pacientes. No conocemos los detalles de los casos y no podemos asumir la responsabilidad de emitir juicios. Sólo podemos recomendarles solicitar más información a sus médicos hasta tener todas las dudas resueltas y confiar en su criterio.
Un cordial saludo
Daniel Arnal
D.E. AnestesiaR
AMIGOS E COLEGAS..con gran admiracion sempre segui los pasos de anestesiar, desde mi llegada a medellin y el recibimiento caluroso del Dr..Maurício y su equipo de trabajo..fue una experiencia y tanto compartir con los colegas anestesistas..ese aprendizado fue la base en mi proceso de consolidacion en Sí£o Paulo -Brasil…me gustaria poder ayudar de alguna forma en el intercambio de informaciones COLí”MBIA-BRASIL/BRASIL-COLí”MBIA…
Coloco a disposicion mi site en portuguíªs ….abrazos….Dr.Jesus Antonio Gomez Remolina
mi consulta es la siguiente:
A mi esposo se le descubrió un cáncer de pulmón hace justo un año, pequeño, pero el oncólogo sugirió de hacer un vaciamiento de cuello, de ganglios, lo que determino, tal tratamiento.
se le aplicaron 3 quimioterapias , y comenzó a empeorar y perdida de peso, 20kg.
nos informaron que al hacer el vaciamiento de cuello se suele tocar las cuerdas vocales, lo que venimos desde hace 8 meses diciendo que cada ves tiene masi dificultad para respirar y para comer , ( por eso la perdida de 20kg)
Solicitaron la rápida intervención en las cuerdas vocales , pues están paralizadas.
Se efectúa la operación que primeramente será ambulatoria , y 15 minutos , luego seria de 4 días con internación, y ya llevamos en terapia intensiva y en UCI, dos semanas , para todo esto se efectuó una traqueostomia.
¿ seria conveniente que se lo lleve a un lugar de reavilitacion
Pregunto , que suguieren a todo esto , hay mala praxis, o es común este tipo de
doctor mimadre sufrio un derrame cereblal hace 3 años los medicos indicaron que necesitaba una traqueostomia para que pueda respirar y se lo hicieron , ya lleva 3 años entuvada porque dicen sin ello no puede respirar que tiempo debe pasar para la desentuve oes por el resto de sus dias ella tiene 83 años.
gracias por la respuesta
Buenos días Mabel y Victor. Este es un blog dirigido a profesionales. Sin duda es a los médicos de sus familiares a los que deben dirigir sus preguntas, puesto que son ellos los que conocen la historia clínica de los mismos y los que mejor podrán evaluar su situación y responder en función de la misma a sus dudas.
Un cordial saludo.
Hola mi consulta es la sgte.
Mi madre tiene miastenia gravis ya esta en la uci 10 dias ya ha tenido un paro cardiorespiratorio y le han dado dos crisis mas debido a la miastenia deja de respirar ahora los doc. Quieren hacerle una traqueotomia mi pregunta es de verdad es recomendable hacerla y algun problema extra al tener miastenia gravis porfavor respoderme
Buenos días Gloria. Como seguro que ha podido leer más arriba AnestesiaR es un blog dirigido a profesionales, no una página de información a pacientes. Sin duda es a los médicos de su familiar a los que debe dirigir sus preguntas, puesto que son ellos los que conocen la historia clínica del mismo y los que mejor podrán evaluar su situación y responder en función de la misma a sus dudas.
Un cordial saludo.
La Mama de mi suegra tiene ventilación Mecano el médico sugiere hacer una taqueostomia ella tiene 81años que debemos hacer
Sin duda, siempre la mejor opción es consultarlo con sus médicos responsables, que son los que conocen la historia clínica del mismo y los que mejor podrán evaluar su situación y responder en función de la misma a sus dudas.
De todos modos, y como ha podido leer más arriba, AnestesiaR es un blog dirigido a profesionales, no una página de información a pacientes. Le aconsejo consultar sus dudas con los médicos de su familiar para que aclaren sus dudas.
Un cordial saludo.
Hola,mi.padre tiene endocarditis grave q l afecto los pulmones y el riñon esta en la uci y lo dializan pero lleva 20 dias con ventilador mecanico .debido a q esta propenso a infecciones l quieren realizar una traqueoctomia y dejarla por un tiempo estamos muy preocupados quiero saber si estan procediendo bien???ayudenme porfavor…
Estimada Marinela, sin duda, si consulta a los médicos que llevan a su padre le podrán responder a todas sus dudas. Siempre la mejor opción es consultar con los médicos responsables, que son los que conocen el historial médico del paciente y los que mejor pueden evaluar la situación del mismo y responder, en función de la misma, a sus dudas.
De todos modos, y como ha podido leer más arriba, AnestesiaR es un blog dirigido a profesionales, no una página de información a pacientes. De nuevo le aconsejo consultar sus dudas con los médicos responsables para que aclaren sus dudas.
Un cordial saludo.
Buen dia, mi madre está conectada a un respirador, hoy nos enteramos q le harán una traqueotomla, que tan favorable y que riegos tiene ya q es diabetica,hipertenza, trae marcpazoz y hoy en dia está conciente y temperatura mi alta
Estimada Carmen, como sin duda ha podido leer más arriba, AnestesiaR es un blog dirigido a profesionales, no una página de información a pacientes. Le aconsejo consultar sus dudas con los médicos responsables para que aclaren sus dudas.
Un cordial saludo.
estimado eugenio :
me gustaria saber mas sobre la traqueotomia , sobre las operaciones del sobrepeso ojala puedas ayudar . ya que me han dicho que no das muchas respuestas …. solo deribas al medico especialista ….
una opinion como especialista nunca es mala ……….
Estimada keyty, como sin duda ha podido leer más arriba, AnestesiaR es un blog dirigido a profesionales, no una página de información a pacientes. No es que no de muchas respuestas, es que no doy ninguna a pacientes por lo que acabo de escribir. Siento decirte que debes acudir a tu médico, él es el que te conoce, te ha visto en consulta, el que conoce tus antecedentes médicos, el que sabe qué intervención es más adecuada para tu sobrepeso.
Caer en los comentarios de médicos en internet que ni te han visto ni saben nada de ti es como volver al oscurantismo de los sanadores medievales que no aplicaban la Medicina basada en la Evidencia, y muchas veces tan lógico como acudir a un vecino a por consejo de qué medicación tomar.
AnestesiaR se creó como un foro abierto a profesionales de la sanidad, para comentar, charlar, exponer artículos interesantes, nuevas técnicas, medicaciones relevantes en nuestro quehacer diario, no como un consultorio online.
Así que si de verdad quiere un consejo médico serio de un especialista serio le aconsejo consultar sus dudas con sus médicos responsables para que aclaren sus dudas. La derivación al médico especialista es algo que nunca estará lo suficientemente valorado por los pacientes, que muchas veces no son conscientes de que, cuando un médico deriva a un colega, es porque se preocupa de su salud.
Un cordial saludo.
hola quisiera que me esplicara un poco de las causas de una traqueotomia tengo a mi abuela en el hospital y le han hecho este procedimiento ella sufrio una trombosis cerebral no ha despertado hace 10 dias como le digo con el procedimiento la hemos notado que se esfuerza mucho para respirar la verdad no le vemos nada de mejoria le agradesco me esplique un poco del tema gracias
Puede una persona que le fue retirada la traqueostomia después de un año le pueden volver a poner la traqueo. Y porque es una Niña de 4 años gracias.
Hola soy diego fernandez a mi madre le dio un paro cardio respiratorio hace 15dias y ara 3dias qui le practicaron una traquiotomia que posibilidades tiene de salir bien
tengo miatenia gravis estuve ventilado por 6 días medio paro respiratori gracias a los doctores que no saben nada de esta enfermadad le suministran medicamentos esperimenntando en pacientes los que tienen familia que padecen de esta enfermedad tengan presente que algún dia nesesitaran estas asistencias respiratorias . cuidado no dejeb que los médicos le suministren mas de 3 dosis de atropia este medicamanto es hermana de la piridostigmina.este medicamennto mas de 3 dosis en un lapso de 24 hras puede dar estos efectos taquicardi paro respiratorio y coma,esto me dio ami..
por sobre dosis de atropia .si a ud le suministran este med. tiene que suministrarlos con otros componentes.quimicos ojo .mejor es la neostigmina..esta vacuna me la suministraon y alas 4 horas después me quitaron los tubos esta injjecion reactivo mis pulmones me suministraron 3 ampoyas una cada 4 hora ,,esto es para los pacientes con miastenia gravis …no dejeue un medico generar le indique medicamentos ya que esta enfermedad a cada paciente tiene reaciones diferentes mejor cconsulte al neurólogo,,ellos saben mas de esta enferedad neuro musculatoria ….ami un itesivista y un internista casi me matan me tenias en un estado vegetaal .que gracias a dios al 3er dai de estar ventilado llego un neurólogo y el fue que me sacon de esas crisis y estado vegetal.obia ente gracias a Dios que el les dio la sabiduría
Queria saber cuando le quitaran la traqueo a mi sobrino que tiene 1año y se la hicieron al nacer y si podra llevar vida normal
Me gustaría saber la opinión que tenéis sobre pacientes traqueostomizados con distrés respiratorio y su posición en decúbito prono. Existe una mejoría significativa que en decúbito supino? dicha posición produce mayor daño en las vías aereas?.
Perdonad mi pregunta y si os importuno con ella.
Gracias.
Hola:Mi tío tiene ELA bulbar y le le recomendaron hacerse la traqueotomia a la cual el se niega y quiere que cumplamos su voluntad,ya que debe decidir el.Mi pregunta es si se está asfisiados y no le hacen la traqueotomia,hay alguna otra manera de salvarlo??
Gracias.
Perdón por la pregunta,ya leí que no es una página para pacientes.Disculpe las molestias.
Una pregunta tengo un familiar de 27 años entro con una neumonia a uci a las24 hs se le hace respiracion mecanica a los 16 dias se le hace una traqueotomia es necesario anestecia completa cual es el diagnostico
soy abel saunamtengo mi hijo de seis meces alas tres horas de aver nacido le dectectaronq nopodia respirar bien y lo entuvaron ahora los medicos me recomiendan colocarlo la traquetomia cun riesgosa es y q posivilidades de vida puede tener por favor quiero saver un poco mas de esta solucion respiratoria
mi hijo alas tre horas de aber nacido lo entuvaron ahoar tiene 6 meces lo doctores me dicen q lo colocaran la traquetomia por favor x cuanto tiempo sera esta alternativa
Hola me gustaria saber cuanto dias dura una persona con este proceso
Atentamente
Silvio Velasquez
Hola tengo a mi papa en terapia intensiva, hace 45 dias tiene epoc severo, hace 25 dias le hiceron traqueotomia, esta con respirador artificial, tiene un corazon funcionando al 25% y es hipertenso, hace siete dias tuvo un paro, que posobilidad de vida tiene y si sale algun dia podria estar sin respirador artificial?
Hola karina como resulto todo? Tengo a mi abuela en la misma situación
[email protected]
necesito comprar lo que le ponen cuando le hacen la traquiotomia pero no le se el nombre
Me ha encantado el enfoque que habéis dado a vuestro artículo. En la Uni el otro día hablamos sobre una nueva moneda virtual que se llamaba Bitcoin. ¿Qué opinais sobre ella? creo que puede ser muy interesante. Besos!
Hola que tal, soy persona que se practicó una traqueotomía en 1994 ya que estuve 3 semanas en estado de coma, y fue echa con el motivo de prevenir un paro respiratorio el cual nunca se dió (por fortuna) el problema es que quedé con una secuela de problema con la voz, me cuesta trabajo hablar, los otorrinolaringologos (o como se escriba) dicen que mi cuadro es normal, que debería hablar bien, y le echan la culpa a algo neurológico, sufrí un enfisema craneoencefálico, tuve edema cerebral, y demá sufrí pulmonía cuando estuve entubado… algún diagnostico o consejo que me pueda servir? (o algún dato que requiera para emitir algo más confiable?) le agradezco de cualquier forma, y felicidades por el articulo, suerte bye
buenas tardes: yo estoy desesperada tengo un dolor de impotencia porque mi padre cada día lo veo peor y no puedo hacer nada, mi padre le hicieron la traquetomia para que pueda respirar pero esta muy inflamado , le duele para comer, es mas no come, se me esta muriendo por favor ayúdenme , mi padre sufre mucho, el lo están tratando unos medico en república dominicana pero cada vez que va a cita no le hacen nada, no le indican nada , y el peor, ni lo tocan solo cita y cita , ahora una cita para el 30 de agosto donde mi padre esta muriendo de dolor porque dicen QUE tienen tumor , pero ahora es que le van hacer una biopsia. para ver pero ya le dicen QUE es cancer , no entiendo , DIOS MIO QUIERO UNA AYUDA
hola soy pro
tenia cáncer el las cuerdas vocales y me dieron 30 sesiones de radioterapia a los 3 meses se inflamo la glotis y me hicieron una traqueotomía han pasado 18 meses uno he recuperado bien la reparación hablo perfectamente tapando la cánula cuanto tiempo mas he de llevar la cánula que puedo hacer para adelantar el proceso para que me la quiten