M. B. Serna*, D. Paz**, M.L. Mariscal***
En el manejo de la vía aérea la elección del dispositivo óptico que nos permita obtener una buena visualización glótica se hace de forma minuciosa, analizando las características de cada paciente y el escenario al que nos enfrentamos. Sin embargo, no dedicamos la misma atención al tubo endotraqueal (TET) que es el que nos permitirá acceder a la vía aérea. Este artículo pretende describir las distintas partes de las que consta un tubo endotraqueal. Es necesario conocer las características de los tubos de los que disponemos para poder elegir el más adecuado para cada dispositivo óptico.
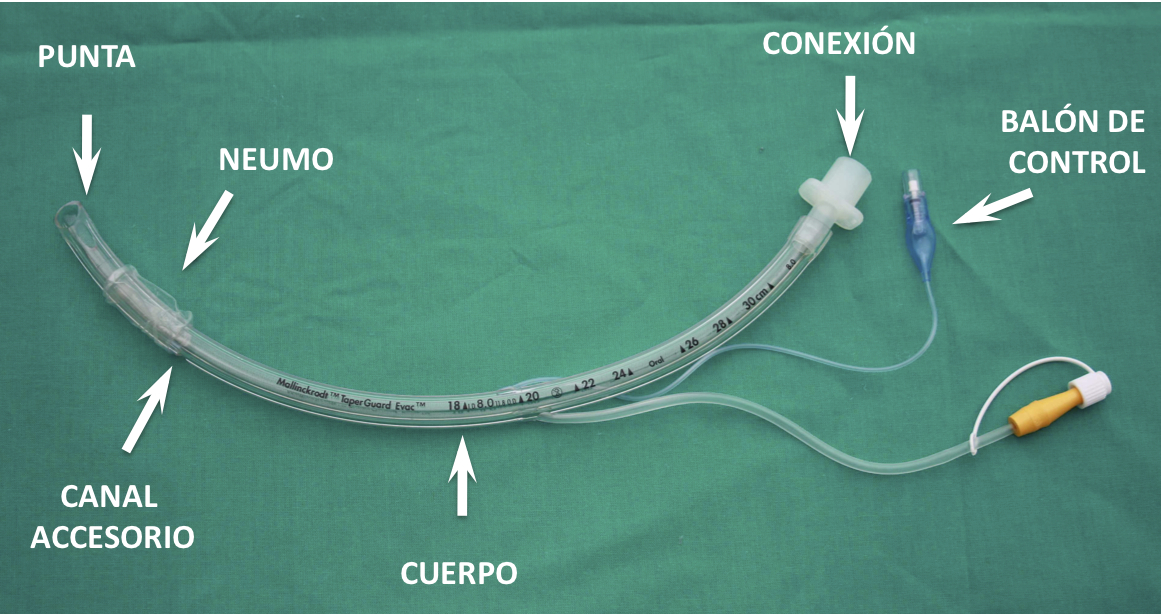
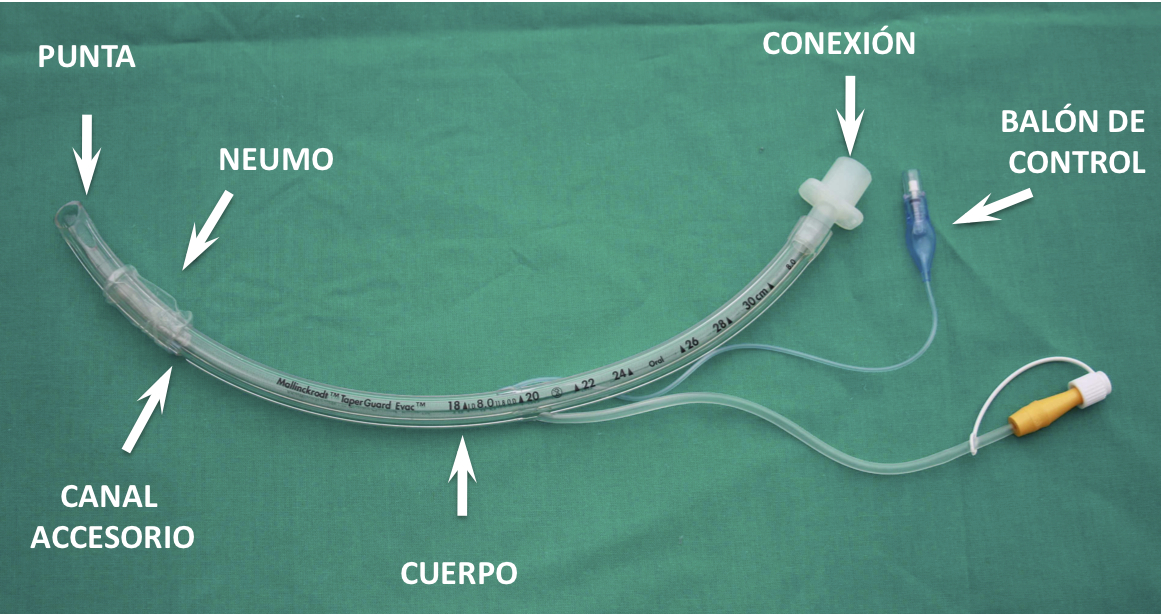
El TET consta de las siguientes partes:
1.- La conexión: Es la pieza intermedia entre el tubo y el respirador o reanimador. Normalmente se trata de una pieza estándar de 15 mm., que en algunos casos se puede retirar (semimontada). La otra conexión que nos podemos encontrar, es la tipo Luer-Lock, que se utiliza para la ventilación en Jet de alta frecuencia.
2.- El cuerpo: Constituye la parte principal, conductora del flujo de gas entre el enfermo y el respirador. Presenta una luz normalmente redonda que le confiere un diámetro interno a partir de los 2 mm. (número por el que se designa el tubo) y otro externo que variará dependiendo del material, del fabricante y de la presencia o no de canal accesorio.
2.1.- Material:
Los materiales más frecuentes en el mercado actual son:
– Policloruro de vinilo (PVC): Económico, transparente, no tóxico, libre de látex y con la peculiaridad de ser termoplástico, adaptándose a la temperatura corporal y por tanto, a la vía aérea.
– Silicona: Es mucho más suave y su uso se recomienda en intubaciones prolongadas.
– Goma blanda: Derivado del anterior y con resistencia a la difusión de gases.
– Acero inoxidable: Ignífugo, es el material utilizado en la cirugía de láser.
Tanto los tubos de PVC como los de silicona pueden estar reforzados mediante una espiral para evitar el acodamiento (Figura 1).
2.2.- Marcas de profundidad:
Las marcas de profundidad nos indican a qué distancia se encuentra la punta del tubo desde la comisura labial.
2.3.- Morfología:
Además del tubo recto convencional existen tubos de diversas morfologías para aportar una mayor funcionalidad (Figura 2):
– Tubo de Oxford: Diseñado por Alsop en 1.955. Tiene forma de“ L“ y se creó con el propósito de evitar el acodamiento que se producía en los tubos al realizar procedimientos quirúrgicos de cabeza y cuello.
– Tubo oral RAE (Ring-Adair-Elwin): Se utiliza en intubaciones orales para la cirugía odontológica. Tiene forma de“ U“ y su uso prácticamente desplaza a los anteriores.
– Tubo nasal RAE: Diseñado con el mismo propósito que los anteriores pero para las intubaciones nasales, por lo que deja libre la cavidad oral.
– Tubo de Cole: Se trata de un tubo diseñado para la intubación de pacientes neonatos, acodado y con un diámetro menor en su tercio distal, que tiene como función el disminuir la resistencia al paso de aire durante la ventilación mecánica. Carece de balón.
2.4.- Canal accesorio:
Sirve tanto para instilar anestésicos locales como para la aspiración de secreciones o la administración de oxigenoterapia al paciente durante la intubación. Su presencia disminuye el diámetro interno del TET.
– El tubo Endo-Flex (Merlyn Medical, Tustun, California, USA): consta de un sistema que pasa a través de un canal accesorio y que permite mediante un mecanismo manual, variar el ángulo de la punta del tubo.
3.- La punta: Es la parte distal del tubo y la primera que entra en contacto con el paciente. La punta de los TETs está normalmente biselada y puede o no tener un orificio que llamamos de Murphy. El orificio de Murphy aumenta el riesgo de traumatismo de los cornetes en las intubaciones nasales 1. Se habla de punta de Magill cuando el orificio de Murphy está ausente. La angulación del bisel también puede ser variable. Algunos tubos han sido diseñados para provocar un menor traumatismo en la vía aérea:
– Tubo de ILMA para intubación a través de Fastrack: tiene la punta de silicona y el bisel redondeado. Su mayor inconveniente es que la punta se pueda doblar sobre sí misma provocando una obstrucción de la vía aérea 2.
– Tubo de Parker (Parker Medical, Englewood, CO, USA): su Flex-Tip tiene una morfología especial en forma de pico de pájaro, con 2 orificios de Murphy (Figura 3).
4.- El balón: Su uso es controvertido en niños menores de 7““8 años. La morfología y la presión que ejerce el balón sobre la mucosa traqueal son variables según el fabricante. Los balones de elevado volumen y baja presión (HVLP, high volume low pressure), utilizados en intubaciones prolongadas, han sido diseñados para disminuir el riesgo de isquemia de la mucosa traqueal por hiperpresión (Figura 4).
La presión del neumo debe encontrarse a menos de 25 cm. de H2O y puede variar a lo largo del tiempo en función de la temperatura corporal, movilización del TET, relajación neuromuscular y profundidad anestésica. Los balones de autocontrol de presión no han demostrado un correcto sellado de la vía aérea (por pérdida de presión) 3, 4.
El uso del protóxido aumenta la presión de sellado, por difusión de éste al interior del balón. Para evitar la variación de presión algunos balones han sido diseñados para ser llenados con suero salino. El suero permite una mayor estabilidad en la presión que ejerce sobre las mucosas pero es mayor el tiempo necesario para alcanzar una presión estable y resulta más lento también su vaciado 2.
Los balones de neumotaponamiento suelen estar compuestos de cloruro de polivinilo (PVC) o de silicona. El poliuretano ha sido recientemente utilizado en tubos pediátricos al tratarse de un material más fino, ofreciendo un mejor sellado y menor presión sobre las mucosas (Microcuff; Kimberly-Clark Healthcare, Rosewell, GA, USA) 5.
Bibliografía
1.- Lee JH, Kim CH, Bahk JH, Park KS. The influence of endotracheal tube tip design on nasal trauma during nasotracheal intubation: Magill-tip versus Murphy-tip. Anesth Analg. 2005;101:1226““1229. (PubMed) (pdf)
2.- Leong L, Black AE. The design of pediatric tracheal tubes. Paediatr Anaesth. 2009 Jul;19 Suppl 1:38-45. (PubMed) (pdf)
3.- Dave MH, Frotzler A, Weiss M. Closed tracheal suction and fluid aspiration past the tracheal tube. Impact of tube cuff and airway pressure. Minerva Anestesiol. 2011 Feb;77(2):166-71. Epub 2011 Feb 1. (PubMed) (pdf)
4.- Weiss M. et al. Rapid pressure compensation by automated cuff pressure controllers worsens sealing in tracheal tubes. Br J Anaesth. 2009 Feb;102(2):273-8. Epub 2008 Dec 25. (PubMed) (pdf)
5.- Dullenkopf A, Gerber A, Weiss M. The Microcuff tube allows a longer time interval until unsafe cuff pressures are reached in children. Can J Anaesth. 2004 Dec;51(10):997-1001. (PubMed)
M. B. Serna* * Serna Servicio de Anestesiología y Cuidados Críticos. Hospital de Denia. D. Paz ** ** Servicio de Anestesiología y Reanimación. Complejo Hospitalario de Toledo. M.L. Mariscal*** *** Servicio de Anestesiología y Reanimación. Hospital de Getafe. CEDIVA Denia





Buenas tardes quiera saber mas sobre el tubo endotraqueal