Raúl Vicho
USP PalmaPlanas
Introducción
El buen manejo hemodinámico de la sepsis está directamente relacionado con la mortalidad. Los protocolos de sepsis (p.ej. EDUSEPSIS) que incluyen algoritmos hemodinámicos están basados en el protocolo de Rivers et al. 1, que siendo útil para el área de Urgencias/Semicríticos, debe sustituirse por un protocolo más completo y especifico guiado por ecografía en el Servicio de Medicina Intensiva 2.
La presión venosa central es un parámetro de precarga que tiene muchos inconvenientes en forma de artefactos: Cor Pulmonale crónico, SDRA, Ventilación Mecánica (VM), Infarto de Ventrículo Derecho, fallo ventricular derecho, etc. Por ello es necesario realizar otras medidas hemodinámicas que permitan un manejo más adecuado y exacto del Shock y de las drogas vasoactivas. Además, los pacientes, cada vez más, son pluripatológicos y la sepsis complica una cardiopatía o broncopatía de base, disminuye el margen terapéutico y nos obligan a realizar este estudio hemodinámico más complejo.
A continuación describiremos los parámetros hemodinámicos ecográficos que se necesitan para manejarse con el algoritmo de manejo hemodinámico por ECO que ya propusimos en la entrada anterior.
Patrones Hemodinámicos
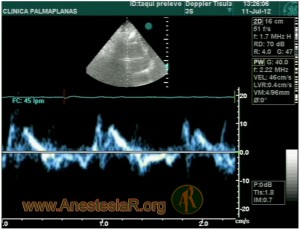
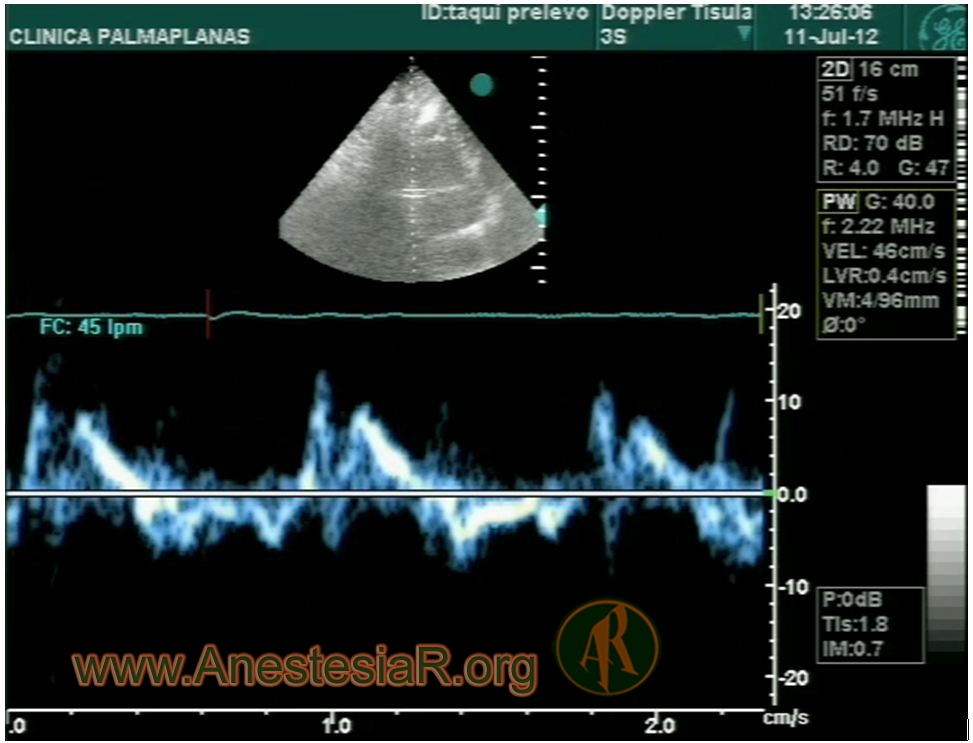
En primer lugar la sepsis puede presentarse con hiperdinámia, hipodinámia y normodinámia. Estos términos se refieren que el corazón puede estar hipercontráctil, hipocontráctil o normocontráctil y esto lo objetivaremos con el cálculo de la FEVI. La frecuencia de hipodinámia (FEVI<45%) es 60% (39% al ingreso y 21% el resto del tiempo hasta 72h) 3. También la contractilidad del ventrículo derecho y esto será valoradle por ecocardiografía con el TAPSE y el doppler tisular pulsado tricúspide (Onda St) 4. Los mediadores inflamatorios como el factor de necrosis tumoral (TNF), IL-1 y la propia endotoxina son los que alteran la contractilidad cardiaca.
Gasto cardiaco y presiones de llenado de ventrículo izquierdo
Hay que recordar que un paciente en Shock séptico puede tener disfunción ventricular izquierda severa pero con presiones de llenado bajas. En este caso hablamos de patrones mixtos.
Estos pacientes precisaran controles ecográficos mas frecuentes para cálculos hemodinámicos. Además del valor numérico de la FEVI y el GC hay que pensar si son adecuados para esta situación clínica que sufre el paciente. Para que así sean, usaremos parámetros de buena perfusión tisular como el lactato y la Saturación venosa mixta (tomada de la conexión distal de la vía venosa central). Estos parámetros también van a depender del hematocrito y la cantidad de oxigeno en sangre.
Además, cuando el GC es suficiente pero existe fenómenos de shunt periférico tendremos lactato aun alto y SvMixta en niveles de normalidad (>70%).
A propósito de todo esto, siempre habrá que tener en cuenta que un paciente con una disfunción sistólica severa de ventrículo izquierdo precisara presiones de llenado ventricular superiores.
Recordemos, así mismo, que entorno a un 30% responden a líquidos 5 y ello, más que medidas estáticas, nos lo van a predecir medidas dinámicas que sugieran respuesta precarga, y que en esta revisión son sobre todo el levantamiento de piernas y la variación del volumen sistólico o de la integral velocidad/tiempo del tracto de salida del ventrículo izquierdo que ya hemos aprendido que se trata de uno de los factores para calcular aquél.
Es importante recordar que en la sepsis esta aumentada la permeabilidad capilar, y que el líquido que se aporta de forma extra de forma inmediata acaba en el espacio intersticial. La respuesta a líquidos en la sepsis ocurre en las primeras horas, posteriormente es raro que los pacientes sean respondedores a precarga. Además, sabemos que el aumento de líquidos en el espacio intersticial esta relacionado de forma directa con mortalidad. Las resistencias sistémicas las podremos calcular de forma indirecta a través del GC y la Tensión Arterial Media, y sus niveles nos permitirán titular la noradrenalina.
El ventrículo izquierdo suele esta dilatado, lo cual, lejos de ser mal pronostico puede ser bueno pues implica que el ventrículo acepta precarga para mejorar contractilidad haciendo mas horizontal la curva de Frank-Starling. El uso de inotrópicos, sobre todo dobutamina, se hará cuando el GC sea inadecuado.
En algunas sepsis existen disfunción de los receptores beta para la dobutamina, en ese caso hay que plantearse inotrópicos que actúen a otros niveles como levosimendan 6. La resistencia a dobutamina la diagnosticaremos por ECO cuando GC y FEVI no mejoren con el ascenso de la dosis de la droga vasoactiva.
Ventrículo Derecho 7
Especial atención merece en este sentido la poscarga de ventrículo derecho que aumenta con aquella droga y por ello se tendrá que monitorizar con la PAPS y como no, su probable repercusión sobre la contractlidad de ventrículo derecho (TAPSE y Onda St) cuando es elevada.
Si el paciente tiene disfunción de ventrículo derecho será un factor limitante para el uso de cantidades elevadas de fluidos.
Recomendamos prueba de precarga (500-1.000 cc.), y reevaluar contractilidad de ventrículo derecho 8, 9. Si los parámetros anteriores no mejoran, no insistir y añadir inotrópicos, sobre todo dobutamina y si hay sospecha de resistencia añadir o sustituir por levosimendan 7.
Conclusiones
En esta revisión práctica del manejo de la sepsis guiado por ECO también supone una revisión de la hemodinámica guiada por ECO. La información que puede darnos la ecocardiografía es muy superior a las que nos dan los cateteres.
Tiene 3 inconvenientes, no obstante:
1.- Se necesita formacion/entrenamiento. Sin embargo, a través de un buen programa de formación, de cursos, rotaciones y paginas web como ésta, es posible un nivel adecudado para incorporarla a la clínica diaria.
2.- Subjetividad en los cálculos, que se minimiza con una buena formación y una sistemática de mediciones estrictas.
3.- No es un método continuo de monitorización.
Mi experiencia en Medicina Intensiva es que, aunque un paciente tenga monitorizacion hemodinámica continua, no se toman, en general, más de 2 ó 3 decisiones terapéuticas en una guardia basadas en la misma. Por lo tanto, la continuidad del sistema de monitorización no es una necesidad.
Además, los ecógrafos portátiles hoy en día permiten hacer una ecografía guiada a parámetros hemodinámicos y realizar cálculos concretos focalizados en menos de 5 minutos, y tantas veces como se quiere sin alterar la arquitectura de equipamiento del box de la UCI. No solo eso, si no que nos permite ampliar información de pleura y pulmones (atelectasias y derrames, etc.), útiles en situacion de hipoxemia.
Todo esto son argumentos creo que más que evidentes para que una técnica inocua para el paciente y muy resolutiva como es la ecografía se incorpore de forma necesaria y masiva en todas las Unidades de Criticos. Para ello, el manejo del paciente séptico por ecografía es una situacion ejemplarizante.

Bibliografia
1.- Rivers E, Nguyen B, Havstad S, Ressler J, Muzzin A, Knoblich B, Peterson E, Tomlanovith M. Early-goal directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med 2001;345:1368““1377. (PubMed) (pdf)
2.- Viellard-Baron A,Prin S,Chergui K,Dubourg O,Jardin F. Hemodinamic inestability in sepsis: bedside assesment by Doppler echocardiography. Am J Respir Crit Care Med. 2003;168:1270-1276. (PubMed) (pdf)
3.- Viellard-Baron A,Caille V,Charron C et al. Actual incidence of global left vetricular hipokinesia in adult septic shock. Crit Care Med(2008) 36:1701-1706. (PubMed)
4.- Champion HM,Hassoun P. Comprehensive invasive and noninvasive approach to the right ventricle-pulmonary circulation unit:state of the art and clinical and research implicationes. Circulatiopn 2009;120.992-1007. (PubMed) (pdf)
5.- Axler O,Tousignant C,Thompson CR et al(1997). Small hemodynamic effect,of typical rapid volume infusions in critically ill patients. Crit Care Med 25:965-970. (PubMed)
6.- Morelli A,De Castro S,Teboul JL et al(2005). Effects of levosimendan on systemic and regional hemodynamics in septic myocardial depression. Intensive Care Med 31:638-644. (PubMed)
7.- Kimchi A,Ellrodt AG,bernan DS,Riedinger MS,Swan HJ,Murata GH. Right ventricular perfomance in septic shock:a combined radionuclide and hemodynamic study. J Am Coll Cardiol.1984;4:945-951. (PubMed)
8.- Schneider AJ,Teule GJ,Groeneveld AB et al(1988). Biventricular performance during volume loading in patients with early septic shock,with emphasis on the right ventricle: a combined hemodynamic and radionuclide study. Am Heart J 116:103-112. (PubMed)
9.- Jardin F,Fourne T, Page B et al. Persistent preload defect in severe sepsis despite fluid loading:a longitudinal echocardiographic study en patients with septic shock. Chest(1999) 116:1354-1359. (PubMed)



Estimados colegas:
Me parece interesante el protocolo expuesto por el dr. Vicho. Con frecuencia nos limitamos a tomar decisiones en el paciente séptico en base a «presiones» obtenidas de nuestros monitores habituales (Swan, Vigileo,…) pero la eco nos informa más precisamente de los volúmenes y de la capacidad de respuesta ventricular a nuestras terapias… El inconveniente es que con frecuencia en Unidades de Críticos ya sea por la intubación y VM o por la dificultad de lateralizar al paciente, la ventana ecocardiográfica es mala, incluso para un cardiólogo experimentado.
En ese caso pierde eficacia la ecoTT y si hemos de recurrir a la tranesofágica incrementamos yatrogenia…al margen de que no deberíamos repetir un estudio ETE varias veces al día.
Saludos desde Santiago de Compostela
Estimados colegas
Los ultrasonidos son un presente que se abre paso en nuestras unidades con mucha fuerza,sin menospreciar los sistemas de monitorizacion hemodinamica continua estos no informan sobre valvulopatias,estenosis subaorticas,derrames pleurales,etc…en mi experiencia una ecografia en in paciente critico cambia aspectos terapeuticos en nuestros pacientes hasta en un 90%.Con los sistemas de monitorizacion continua tomamos decisiones solo 2-3 veces/24h,una ecografia focalizada a hemodinamica se puede hacer en 5 minutos.La ETE es basica en nuestras Unidades,el porcentage de conplicaciones es despreciable…mi experiencia 1200 estudios con 2 casos de faringodinia posterior dranye unas horas…ademas el manejo de la sedacion disminuye la yatrogenia.En mi opinion es mucho mas yatrogenico no hacer un buen manejo hemodinamico de los pacientes.Espero aportaros toda la formacion qe preciseis y estoy a vuestra disposicion para universalizar esta tecnica que considero tan util y en estos momentos llega a ser indospensable..
Un saludo
Buenos tardes, no se si ustedes han podido descargar el algortimo del manejo del paciente critico pero tengo problemas para acceder al pdf.
Gracias por la ayuda.