Mariscal Flores, M. 1, Martínez Hurtado, E. 2. Cuesta, R.1, Jiménez, M.J. 1.
1. Hospital Universitario de Getafe, Madrid.
2. Hospital Universitario Infanta Leonor, Madrid.
Original: Carlos A. Artime, Carin A. Hagberg. Is there a Gold Standard for Management of the Difficult Airway? Anesthesiologic Clinics of North America 2015; 33(2) 233-240. (web) (First page PDF)
Resumen
Existen muchas Guías prácticas para asistir a los médicos en el manejo de la Vía Aérea Difícil (VAD). La naturaleza de este manejo no permite comparar unas guías sobre otras, ninguna evidencia las apoya. Pese a ello, juegan un importante papel en la seguridad del paciente, ya que permite al que maneja estos escenarios considerar distintas estrategias y planes para el manejo de la VAD prevista y no prevista.
Introducción
El concepto de Gold Standard data de 1979 y se ha usado muchas veces en la literatura. Se refiere a la mejor práctica disponible. Se entiende como Standards of Care (Estandares de cuidado) como los mínimos estándares que se esperan de un operador médico en una situación clínica determinada.
Se determinan a través de grandes Estudios Controlados Randomizados, revisiones sistemáticas y meta-análisis.
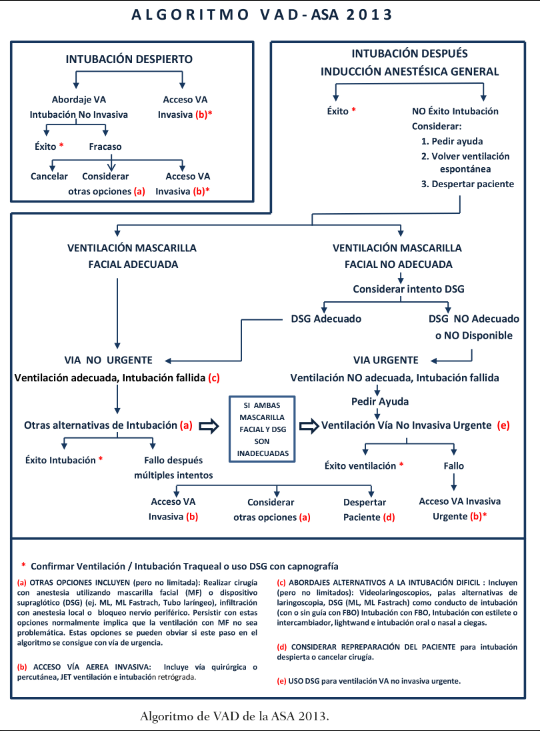
La ASA (Sociedad de Anestesiología Americana): guías prácticas para el manejo de la VAD
En el año 1990 La ASA crea la Task Force en el Manejo de la VAD en respuesta a la base de datos de reclamaciones de eventos respiratorios adversos con resultados anestésico desfavorable (muerte o daño cerebral). Estas Guías aportan recomendaciones para la evaluación de la VA, preparación básica para el manejo de la VAD y estrategias de intubación centradas en dichas Guías.
Actualmente han sido revisadas por última vez en 2013, donde se añaden 2 novedades:
- Introducir el término de Dispositivo Supraglótico (DSG) en vez de Mascarilla Laríngea (ML) por la existencia de una gran cantidad de ellos.
- Añaden los Videolaringoscopios como abordaje inicial a la intubación (en paciente despierto o con Anestesia General), o después de fallo de intubación con Ventilación adecuada ya sea con Mascarilla Facial (MF) ó DSG.
Se valora en dicho algoritmo la probabilidad de manejar una VAD con el paciente colaborador o no, en ventilación con MF, al introducir de un DSG, al realizar una Laringoscopia e Intubación, o con la posibilidad de acceso quirúrgico de la VAD.
Comenta 4 manejos Básicos de la VAD:
- Intubación despierto versus intubación después de inducción de una Anestesia General.
- Técnicas invasivas frente a técnicas no invasivas (Vía Aérea Quirúrgica o Percutánea como abordaje inicial a la intubación).
- Videolaringoscopios (VDL) como abordaje inicial a la intubación.
- Preservación o abolición de la Ventilación Espontánea.
En apoyo del Algoritmo se dirá que puede ser mejor entendido y recordado porque se trabaja en 3 posibles escenarios:
- VAD prevista (intubación despierto).
- Dificultad de Intubación con una adecuada Ventilación con MF.
- Dificultad de Intubación con inadecuada Ventilación con MF (Escenario“ No Intubable No Ventilable“)
En el primer escenario de una VAD prevista se recomienda Intubación con el paciente despierto por varias razones: porque al mantener el tono muscular se mantiene la permeabilidad de la VA, se mantiene la ventilación espontánea, y los pacientes despiertos son más fáciles de intubar porque al inducir la anestesia general se suele desplazar la laringe en posición anterior.
Esta intubación con el paciente despierto se puede realizar con una técnica no invasiva o con técnica invasiva (Quirúrgica, Percutánea…).
En las Guías se sugieren varias opciones si falla la intubación con el paciente despierto, como cancelar y posponer la cirugía, realizar la cirugía manteniendo la ventilación con una MF o DSG, usando técnicas regionales o establecer un acceso invasivo a la VA.
Cuando la intubación con paciente despierto no se puede realizar (niños, retraso psicomotor…), o cuando ha fracasado intentos iniciales de intubación después de inducir la Anestesia General (VAD imprevista) la estrategia de la intubación depende de si la Ventilación con MF o con DSG es adecuada. Esta diferenciación es un punto clave en el Algoritmo, porque diferencia la Vía Urgente (no se puede ventilar ni intubar) de la No Urgente. En el caso de Vía Urgente, el operador debería valorar pedir ayuda, y recuperar la Ventilación espontánea y despertar al paciente si se puede.
Cuando es un VA no urgente, se pueden considerar varios opciones: usar VDL, palas alternativas, usar DSG como un conducto para la intubación, usar estiletes… No repetir varias veces el mismo acceso. Cuando la intubación falla tras varios abordajes, se pueden realizar varias opciones, como despertar al paciente (con preparación de la intubación despierto o cancelación de la cirugía), acceso invasivo de la VA, o considerar otras alternativas para realizar la cirugía (Anestesia Regional, usar MF o DSG para conseguir ventilar al paciente durante toda la cirugía).
Si falla la Ventilación con MF o con DSG, nos encontramos ante una VAD urgente con un escenario“ No Intubable, No Ventilable“. En esta situación se recomienda llamar a otro compañero, intentar Ventilación Urgente no invasiva con un DSG alternativo si es posible, y si éste no es exitoso las Guías recomiendan acceso a la VA invasivo.
En esta revisión se critica al Algoritmo por varias razones:
– por la dificultad del operador para seguir los múltiples puntos de decisión.
– porque da prioridad a la intubación traqueal y comienza el Algoritmo con un fallo de la intubación. Considerando que la dificultad en ventilación con MF o al introducir un DSG es con frecuencia la dificultad inicial con la que nos encontramos.
– también es criticado por la Ausencia de Recomendaciones de la valoración del riesgo de Aspiración.
– uso de los Relajantes Musculares.
– inclusión de la Intubación Retrógrada como una opción en el acceso de la VA invasiva urgente.
Otras Guías de VAD de otras Sociedades
Además de la Sociedad Americana de VAD, existen otras muchas Sociedades internacionales que han publicados sus propias Guías de Manejo de una VAD, como:
– DAS: (Difficult Airway Society) Sociedad VAD de Reino Unido.
– CAFG: (Canadian Airway Focus Group) Sociedad Canadiense.
– SFAR: (French Society of Anesthesia and Intesive Care) Sociedad Francesa.
– DGAI: (German Society of Anesthesiology and Intensive Care Medicine) Sociedad Alemana.
– SIAARTI: (Italian Society for Anesthesia and Intensive Care) Sociedad Italiana.
– SEDAR: (Sociedad Española de Anestesia, Reanimación y Terapéutica del Dolor), Sociedad Española.
Al igual que la ASA, la CAFG y la SIAARTI incluyen en su metodología revisiones sistemáticas de la literatura con clasificación de nivel de evidencia.
Con la excepción de la DAS, las demás incluyen Recomendaciones para la Predicción de la VAD y sugieren Intubación despierto como estrategia de manejo. Todas las sociedades tienen Algoritmos para el manejo de la intubación difícil no prevista, con una adecuada oxigenación, y para el escenario de“ No intubable, No ventilable“.
Dan gran importancia a despertar al paciente si la intubación es difícil y la ventilación es adecuada, destacan la importancia de utilizar un DSG como rescate a la dificultad de ventilar con Mascarilla facial, y aconsejan una Vía Aérea quirúrgica en el escenario urgente“ No intubable, No ventilable“.
Las diferencias de estos algoritmos se encuentran en detalles muy específicos, como el número de intentos de intubación sugeridos, los dispositivos alternativos recomendados para la Intubación Difícil y la propia organización del algoritmo.
Como las Guías Americanas, la Alemana, Italiana y Francesa incorporan todos los escenarios dentro de los Algoritmos, mientras que las Guías de Reino Unido y la Canadiense tienen distintos Algoritmos para escenarios específicos.
Algoritmos Institucionales
Una de las limitaciones de estas Guías y Algoritmos es que no existen estudios clínicos que las avalen, pero es verdad que en un análisis reciente de la base de datos de Reclamaciones por eventos respiratorios en la inducción de la anestesia ha disminuido el número de los mismos.
A diferencia de los Algoritmos de las Sociedades, muchos de los Algoritmos Institucionales han sido evaluados por estudios y son más específicos en relación a los Dispositivos que aconsejan utilizar en situaciones determinadas.
Uno de los más estudiados el Algoritmo de VA de la Urgencia desarrollado por R. Adams Cowley, que es una versión simplificada del de la ASA, focalizado en la intubación con secuencia rápida, con más de 3 intentos de laringoscopia (usando un bougie si está indicado), seguido por un intento de Ventilación con ML, y finalmente el uso de un acceso quirúrgico de la VA si la ventilación no ha sido establecida. En un análisis retrospectivo durante 10 años, se utilizó dicho Algoritmo en más de 30.000 pacientes, y el uso de la VA quirúrgica fue de 0,1%, sin que se produjese ninguna muerte.
Especialidades no anestesiológicas
Otras de las especialidades involucradas en el manejo de la VA son Intensivos, Urgencias y Otorrino. Ninguna de estas especialidades tiene Algoritmos de VAD, y hacen referencia cuando lo precisan a los de los anestesiólogos.
Estas guías están focalizadas en los escenarios del quirófano y alguna de las consideraciones que se exponen en ellos no se puede aplicar a la Urgencia o a las Unidades de Intensivos, como estar en ayunas, despertar al paciente si fuera necesario, intubación con el paciente despierto…
Existen varios Algoritmos usados en la Urgencia o en el írea Extrahospitalaria, como el desarrollado por Walls y Murphy, que consisten en 4 Algoritmos distintos para diferentes escenarios: Algoritmo principal, Algoritmo para pacientes muy graves, Algoritmo para una VAD (para VAD prevista), y Algoritmo del fallo de la VA (para VAD imprevista).
Otro Algoritmo desarrollado es el del paciente Politraumatizado, realizado por Wilson en 2005 y basado en el Algoritmo de la ASA del 2003, que añade Recomendaciones Específicas como la aplicación de la presión del cartílago cricoides, estabilización manual en línea, y VDL en este tipo de pacientes.
Futuras consideraciones
No hay evidencia que apoye un Algoritmo sobre otro, pero está claro que juegan un papel muy importante en la seguridad del paciente.
Uno de los problemas de estos Algoritmos es que no dan respuesta a qué Dispositivo se debería usar en cada escenario, y dado el número de Dispositivos existentes actualmente es una importante pregunta sin respuesta.
Es importante que los médicos desarrollen sus propias estrategias individuales, basándose en su experiencia y habilidad, y que las técnicas y Dispositivos elegidos hayan sido usados previamente en pacientes sin dificultad de manejo de la VA (curva de aprendizaje en VA fáciles).
Como ya hemos dicho, no hay una evidencia que apoye un Algoritmo sobre otro, y se precisan de más investigaciones para Recomendar cual o cuales de ellos pueden ser considerados estándares.
Actualmente existe consenso en varios aspectos en el manejo de la VAD, como la importancia de la valoración de VAD prevista, desarrollo de habilidades en el Manejo de Técnicas Avanzadas de manejo de la VAD, y la necesidad de establecer planes y estrategias que pueden culminar en una VA quirúrgica en escenarios“ no intubables, no ventilables“.







SALUDOS
ES UNA EXCELENTE INFORMACION
GRACIAS