Benito Naverac H. FEA de Anestesiología y Reanimación. Hospital Clínico Universitario Lozano Blesa de Zaragoza.
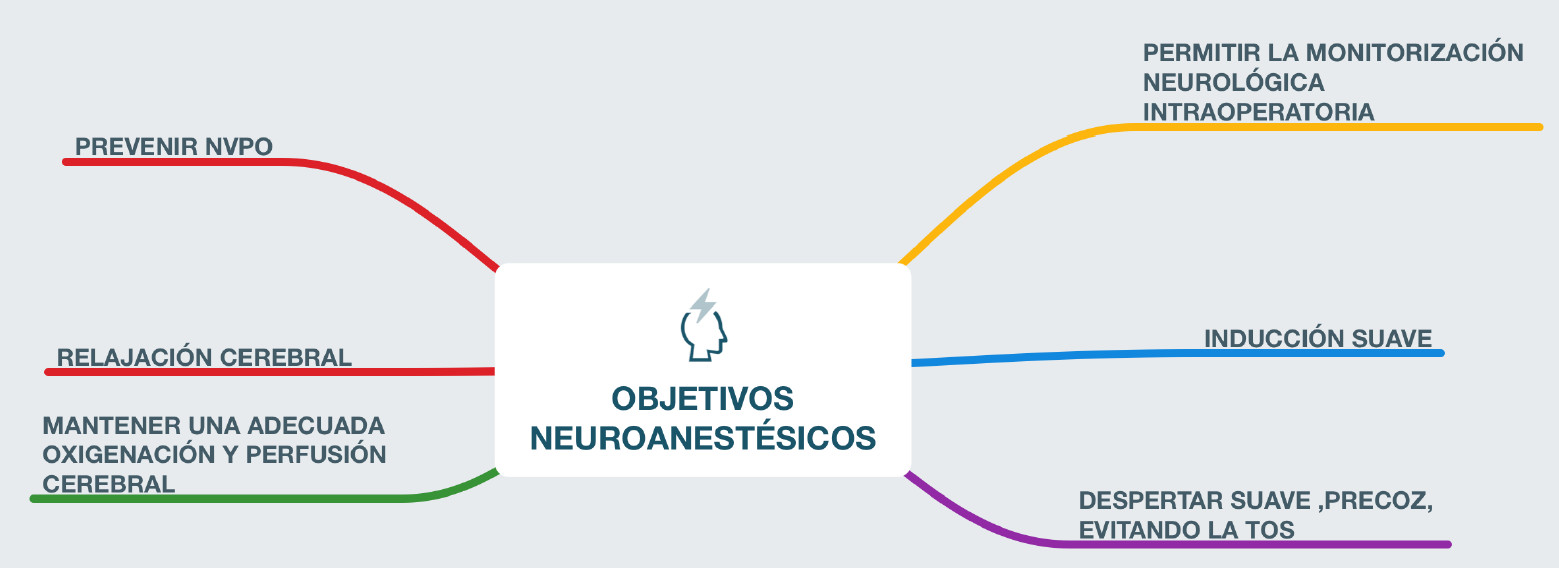
La anestesia en neurocirugía tiene unos objetivos específicos relacionados con la Neuroprotección de los que depende el pronóstico neurológico. Se puede producir daño neuronal, no sólo por acción directa del cirujano sino como consecuencia de un inexperto manejo anestésico.
Objetivos en Neuroanestesia
- Realización de una inducción suave, que evite aumentos desmesurados de la PIC (presión intracraneal).
- Mantener una adecuada perfusión y oxigenación cerebral durante todo el procedimiento.
- Realizar una educción rápida y suave que permita una valoración neurológica precoz.
- Proporcionar relajación cerebral.
- Establecer las condiciones óptimas para poder aplicar técnicas de monitorización neurofisiológica intraoperatoria.
- Prevenir la aparición de náuseas y vómitos postoperatorios.
Todo estos objetivos, pueden conseguirse de una forma sencilla y eficaz utilizando una técnica de Anestesia Total Intravenosa (TIVA)
Ventajas de la TIVA en Neurocirugía
1. Relajación Cerebral
El estado de relajación cerebral óptimo se consigue mediante la aplicación de medidas terapéuticas encaminadas a actuar sobre cada uno de los componentes del contenido intracraneal: sangre, LCR y parénquima cerebral, teniendo en cuenta la Hipótesis de Monrokellie.
HIPÓTESIS DE MONRO-KELLIE
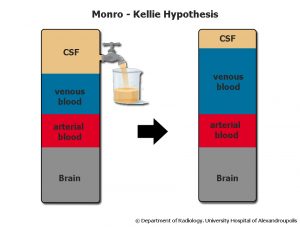
El manejo de éstos pacientes se realizará de forma minuciosa, teniendo en cuenta la elección de aquellos fármacos que menos alteren la fisiología cerebral.
Medidas de Relajación Cerebral:
1.Medidas de relajación sobre los vasos
Es importante favorecer el Drenaje Venoso del Encéfalo y mantener las venas yugulares libres de toda compresión:
-
- Es preferible la canalización de vías venosas de acceso periférico, o subclavio a la canalización de vías venosas centrales yugulares.
- Se recomienda fijar el tubo endotraqueal con esparadrapo. Si se hace con venda hay que asegurarse de que no pase por encima de las yugulares.
- Comprobar una vez fijada la cabeza, que existe una distancia de al menos dos traveses de dedo entre la mandíbula y la parte superior del tórax.
Anestesia Total Intravenosa

El propofol en cambio, provoca una vasoconstricción cerebral a la par que una disminución del consumo metabólico de oxigeno por lo que resulta un agente más adecuado para la inducción y el mantenimiento anestésico en los casos donde la distensibilidad intracraneal esté disminuida.
Ventilación adecuada
El flujo sanguíneo cerebral varía 1-2 mL/100g/min por cada mmHg de cambio en la PaCO2. Resulta útil ajustar la ventilación, para obtener una PCO2 entorno al límite inferior de la normalidad en unos 35 mmHg. La hiperventilación sólo debe utilizarse en periodos cortos de tiempo y en situaciones muy concretas , ya que la hipocapnia puede comprometer el flujo sanguíneo cerebral por vasoconstricción excesiva.
2.Medidas sobre el Parénquima cerebral
La administración de diuréticos y osmóticos (manitol y suero salino hipertónico) con el objetivo de deshidratar al cerebro, es una de las medidas más importantes para producir el estado de relajación cerebral. Sin embargo, la osmoterapia puede llegar a fracasar si no se ha tenido en cuenta todo lo comentado anteriormente.
3.Medidas sobre el LCR
- En este caso, sólo podemos actuar desde el punto de vista anestésico, disminuyendo la producción de LCR, mediante la administración de furosemida.
- En ciertas cirugías sobre la fosa posterior, donde existe hidrocefalia por obstrucción del cuarto ventrículo, el neurocirujano puede considerar necesario insertar un drenaje de LCR, previo a la intervención quirúrgica.
2. Preservar la autoregulación del flujo sanguíneo cerebral
Mantener una adecuada presión de perfusión cerebral
Se define Presión de Perfusión Cerebral (PPC) a la diferencia entre la Presión Arterial Media (PAM) y la PIC. Resulta de capital importancia mantener unos valores de PAM alrededor de unos 80 mmHg para poder conseguir una adecuada irrigación del tejido cerebral.
Autoregulación del flujo sanguíneo cerebral

Los anestésicos halogenados inhiben la autorregulación del flujo sanguíneo cerebral a dosis entre 0,5-1 CAM , haciendo que el flujo sanguíneo cerebral sea muy dependiente de los cambios de presión arterial. Por el contrario, el propofol mantiene la reactividad vascular ante alteraciones de presión arterial, lo que hace al cerebro menos proclive a sufrir isquemia ante variaciones bruscas de presión. Es decir, preserva la autorregulación del flujo sanguíneo cerebral.
3. Despertar rápido y suave
Es recomendable, salvo en los casos que exista alguna contraindicación (Tabla 1), despertar al paciente en quirófano de forma suave, de tal manera que pueda conseguirse un adecuado control neurológico en el postoperatorio inmediato. La anestesia total intravenosa mediante la administración de propofol y remifentanilo permite conseguir este objetivo.
Es muy importante evitar que el paciente tosa, ya que los aumentos de presión intracraneal provocados por el reflejo tusígeno pueden causar una disrupción de la hemostasia y por tanto una hemorragia cerebral. Una medida que nos puede ayudar a evitar la tos es continuar con la administración de remifentanilo (a dosis de 0,05 ug/Kg/min) hasta que el enfermo esté extubado y ventilando espontáneamente.

4. Monitorización neurofisiológica intraoperatoria

La técnica anestésica que ha demostrado superioridad para la realización del registro intraoperatorio de potenciales evocados en todas sus modalidades, es la TIVA. Es importante evitar, en la medida de lo posible, la administración de anestésicos inhalatorios, ya que interfieren en la obtención de la señal neurofisiológica muy acusado en el caso de la monitorización de los PEM y PEV. Asimismo, es recomendable un manejo cuidadoso de los fármacos bloqueadores neuromusculares después de la inducción, porque en ciertas modalidades de neuromonitorización (PEM, electromiografía (EMG), mapeo motor y de raíces) es necesario mantener un cierto nivel de integridad en la función de la transmisión neuromuscular para conseguir un registro óptimo.
5. Disminución de la incidencia de náuseas y vómitos (NVPO)
La incidencia de NVPO en pacientes neuroquirúrgicos es más elevada que em otras cirugías situándose en torno al 40-50%.
En el postoperatorio inmediato de neurocirugía son muy perjudiciales ya que pueden aumentar la presión intracraneal y provocar una hemorragia intracraneal. La estrategia más recomendable consiste en el abordaje multimodal, que combina técnicas anestésicas que reduzcan el riesgo basal con la administración de profilaxis farmacológica (ondansetron, dexametasona, aprepitant)
El factor más importante relacionado con la anestesia que influye en la aparición de esta complicación es la administración de agentes halogenados. Su efecto es dosis dependiente y sobretodo en las primeras 2-6 horas del postoperatorio. La utilización de propofol, por sus efectos antieméticos, disminuye la incidencia de NVPO.
Conclusiones
La TIVA basada en propofol y remifentanilo, parece ser la opción más adecuada para la inducción y el mantenimiento anestésico, de los pacientes neuroquirúrgicos que presenten:
- Elevación de la PIC.
- Urgencias neuroquirúrgicas (sangrado cerebral), daño cerebral agudo, edema cerebral.
- Alteración en la autorregulación del flujo sanguíneo cerebral.
- En los que se vayan a realizar técnicas de monitorización neurofisiológica intraoperatoria.
La anestesia inhalatoria podría ser una opción, en aquellos casos programados para craneotomía electiva, sin signos de PIC elevada. No se debe sobrepasar dosis de 1 CAM y previo a sus administraciones es aconsejable realizar una hiperventilación ligera para contrarrestar los efectos vasodilatadores que estos fármacos tienen sobre la circulación cerebral.
Bibliografía
1.- Llorente-Mariñez G. Por qué TIVA en neurocirugía. ¿ Es buena opción? Rev Mex Anest.Vol. 37. Supl. 1 Abril-Junio 2014 pp S369-S373 (PDF)
2.- Natalia Perez de Arriba. Manual de Neuroanestesia y Neurocriticos. Editorial Punto Rojo. ISBN:978-84-16157-59-4
3.- Li J , Gelb A W , Flexman M, Ji F and Meng L . Definition, evaluation, and management of brain relaxation during craniotomy. Brittish Journal of Anaesthesia, 116 (6): 759–69 (2016). (PDF)
4.- Ravussin P, de Tribolet N, Wilder-Smith OH. Total intravenous anesthesia is best for neurological surgery.J Neurosurg Anesthesiol. 1994 Oct;6(4):285-9. Review. (PubMed)
5.- Martin Lehecka, Aki Laakso, Jouke Van Popta,y Juha Hernesniemi. Microneurocirugía de Helsinki Principios y trucos. 2013. (PDF)





La afirmación de que el Propofol provoca vasoconstricción cerebral es totalmente falsa.
El propofol provoca una disminución paralela del CMR (Cerebral Metabolic Rate) y el CBF (Cerebral Blood Flow). De esta manera, al reducirse el consumo metabólico de oxígeno, disminuye también el flujo sanguíneo cerebral de una manera proporcional. Los agentes inhalatorios poseen esta misma propiedad. Sin embargo, a dosis superiores a 1 CAM, pueden provocar vasodilatación cerebral, produciéndose el fenómeno de «uncoupling», es decir, CMR y CBF ya no son estrictamente paralelos, sino que habría un ligero desequilibrio a favor del CBF. Esto es crítico en situaciones de hipertensión intracraneal o contusión cerebral, pero totalmente despreciable en cirugía electiva.
(Miller’s Capítulo 17).
Aclaro, más que errónea, la afirmación es equívoca.
El propofol pudiera tener cierto efecto vasoconstricción intrínseco, pero su principal mecanismo neuroprotector es la disminución del CMRO2, con la consequente disminución del CBV.