Carmen Camacho Leis
Ramón de Elias Hernandez
Cómo citar este artículo: Camacho Leis, C., & de Elías, R. (2011). Soporte vital avanzado en el adulto: Recomendaciones ILCOR 2010 (2ª parte). Revista Electrónica AnestesiaR, 3(1), 5. https://doi.org/10.30445/rear.v3i1.426
Como comentamos en la primera parte, el Soporte Vital Avanzado (SVA) es uno de los eslabones de la cadena de supervivencia que incluye acciones encaminadas a prevenir, tratar y mejorar la supervivencia de los pacientes que sufren una Parada Cardiaca (PCR) (alrededor de 7,6% al alta hospitalaria 1, 2).
Cadena de Supervivencia. ERC.
Continuamos con la revisión de los principales cambios en cuanto a SVA del documento internacional de Consenso 3 y de las guías publicadas por European Resuscitation Council (ERC) 4 y American Heart Association (AHA) 5 y tras comentar manejo de la vía aérea, ventilación y algoritmos de ritmos desfibrilables y no desfibrilables en la primera parte, resumimos ahora los siguientes apartados:
- Bradiarritmias y Taquiarritmias sintomáticas.
- Situaciones Especiales.
Bradiarritmias y Taquiarritmias sintomáticas
Se enfatiza en la importancia de la evaluación clínica y los principios más importantes del tratamiento mediante algoritmos rediseñados.
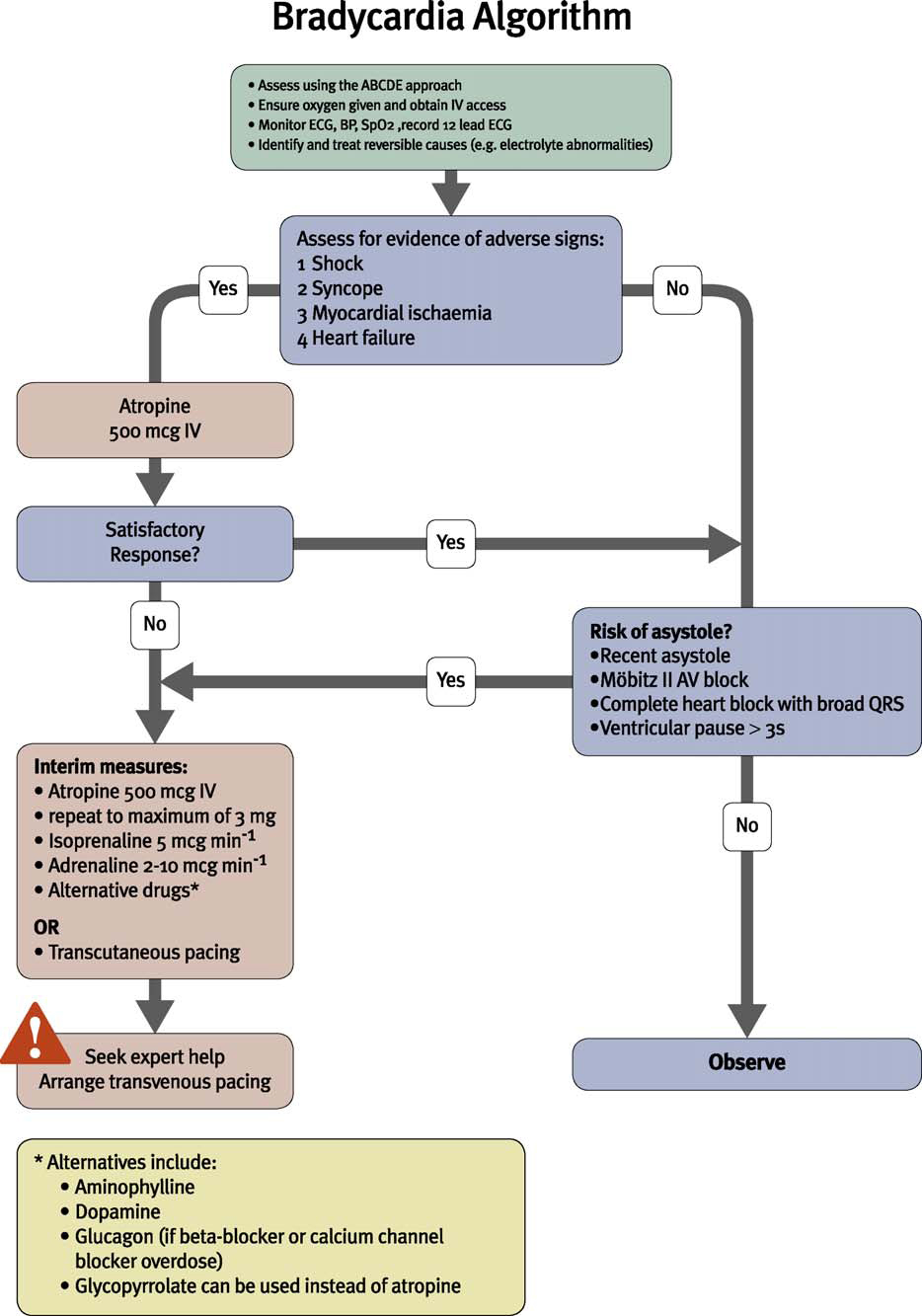
Bradicardia
Se propone atropina (0,5 mg iv) como el tratamiento de elección de la bradicardia sintomática (Clase IIa, LOE B).
Si no responde a atropina, debe iniciarse el tratamiento con agonistas beta adrenérgicos (dopamina o adrenalina) o iniciar el marcapasos transcutáneo (Clase IIa, LOE B).
Algoritmo Bradicardia. AHA 2010.
Algoritmo Bradicardia. ERC 2010.
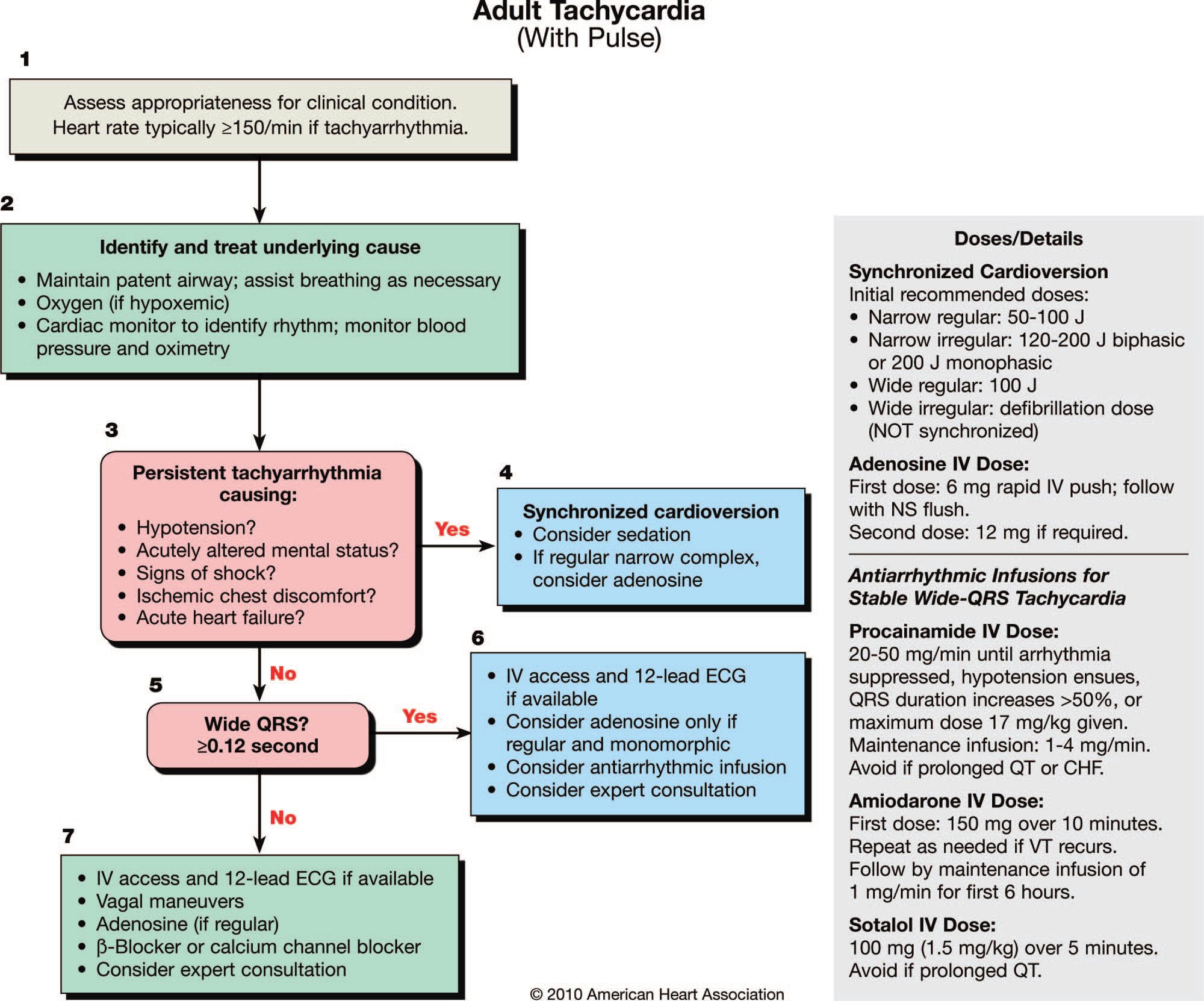
Taquicardia
Se sigue recomendando la cardioversión en todos los casos en que el paciente esté inestable (bajo sedación previa en el paciente consciente). Tanto el ERC como la AHA proponen elevar los niveles de energía tras cada choque sin éxito, aunque existen pequeñas diferencias en cuanto a los niveles de energía recomendados.
El ERC propone:
- Si complejo ancho o Fibrilación auricular: comenzar por 200 J con energía monofásica ó 120-150 J en bifásica.
- Si flutter auricular o taquicardia supraventricular paroxística: comenzar con 100 J monofásica ó 70-120 J bifásica.
La AHA:
- Fibrilación auricular: Energía bifásica 120 ““ 200 J (Clase IIa ,LOE A), ó 200 J monofásica.
- Flutter auricular y otras TSV: Energía bifásica 50 ““ 100 J. La cardioversión con ondas monofásicas (Clase IIa, LOE B) debe comenzar con 200 J e ir aumentando de forma gradual si no existe éxito.
- TV monomorfa y regular con pulso e inestable: Energía bifásica/monofásica de 100 J (Clase IIb, LOE C).
- TV polimórfica: Dosis de desfibrilación no sincronizada.
Si el paciente está estable:
- Complejo estrecho regular: los dos algoritmos proponen maniobras vagales (exitosas en el 25 % de los casos) y adenosina a las mismas dosis que antes (6mg-12 mg-12 mg i.v.).
- Complejo estrecho irregular: control de la frecuencia con betabloqueantes o antagonistas del calcio. Se considera la amiodarona o la digoxina si existen signos de insuficiencia cardiaca.
- Complejo ancho regular:
- La AHA propone administrar adenosina (Clase IIb, LOE B) como posible diagnóstico y tratamiento.
- El ERC lo suscribe si se ha confirmado previamente TSV con conducción aberrante.
- En ambos algoritmos se continúa proponiendo el tratamiento con amiodarona (Clase IIb, LOE B), pero AHA propone como primera elección procainamida (Clase IIa, LOE B).
- Complejo ancho irregular:
- ERC propone consultar experto destacando que las posibilidades son: FA con conducción aberrada (tratamiento como complejo estrecho), Sd de preexcitación (amiodarona) y TV polimórfica (si torsades administrar Magnesio).
- AHA: Si QT largo recomienda magnesio y/o betabloqueantes , si no existe QT largo indica que la mayoría son por isquemia miocárdica y están indicados los betabloqueantes o la amiodarona (Clase IIb, LOE C).
Algoritmo Taquicardias. AHA 2010.
Algoritmo Taquicardias. ERC 2010.
Situaciones Especiales
Se describen algunas circunstancias especiales que rodean al PCR y que conllevan ciertas consideraciones a tener en cuenta, estas son: asma, anafilaxia, embarazo, obesidad mórbida (nuevo), embolia pulmonar (nuevo), desequilibrio electrolítico, ingestión de sustancias tóxicas, traumatismo, hipotermia accidental, avalancha (nuevo), ahogamiento, descargas eléctricas/alcance de rayos, intervención coronaria percutánea (nuevo), taponamiento cardíaco (nuevo) y cirugía cardíaca (nuevo).
- Asma: No hay diferencias en cuanto a los efectos de la inhalación continua frente a la intermitente de beta agonistas, pero en casos severos se recomienda como más efectiva la continúa y junto con anticolinérgico. También se insiste en la administración temprana de corticoides iv. a dosis más elevadas de las usadas habitualmente (Metilprednisolona 140 mg o DXM 10 mg). Se propone el uso de sulfato de magnesio nebulizado en casos muy severos iv (2g en 20 min). La ketamina no ofrece ventajas en el tratamiento habitual, pero si en los casos en que es necesaria la IOT. El método adecuado de ventilación en el asma es la BiPAP considerando que la hipercapnia permisiva reduce el barotrauma.
- Anafilaxia: Se recomienda la administración agresiva de fluidos (Clase IIa, LOE C) y perfusión de adrenalina (5-15 mcg/min). Es razonable considerar la administración de adrenalina iv (adrenalina iv 0.05-0.1 mg), debido a que los efectos de la adrenalina im o subcutanea se ven entorno a unos 15 minutos después del shock (Clase IIb, LOE C) siempre debe administrarse con monitorización hemodinámica (Clase I, LOE B).
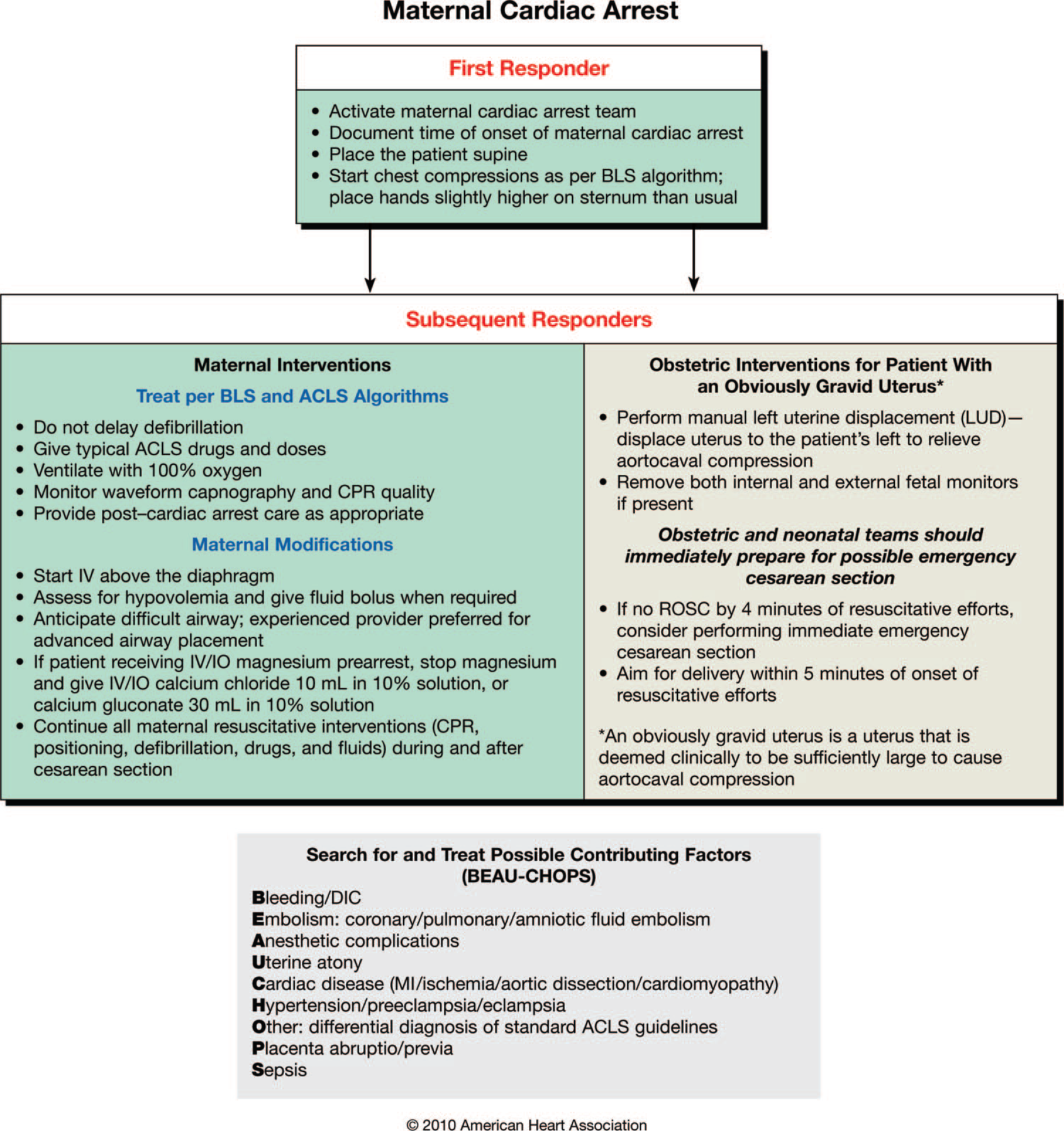
- —Gestación: AHA propone un algoritmo para la PCR en embarazo (Fig. 3). Se consideran causas propias de PCR en la gestación. Si no hay ROSC en 4 minutos se recomienda Cesárea de emergencia (Clase IIb, LOE C).
- —PCR Traumática: Toracotomía puede estar indicada en pacientes seleccionados para lesiones penetrantes y por arma de fuego (tasa de supervivencia de 7,8 %)
Algoritmo de la PCR en la gestante. AHA 2010.
Referencias
1.- Rhythms and outcomes of adult in-hospital cardiac arrest. Meaney PA, Nadkarni VM, Kern KB, Indik JH, Halperin HR, Berg RA. Crit Care Med 2010 Jan; 38(1):101-8. (PubMed)
2.- Sasson C, Rogers MA, Dahl J, Kellermann AL. Predictors of survival from out-of-hospital cardiac arrest: a systematic review and meta-analysis. Circ Cardiovasc Qual Outcomes. 2010;3:63““81. (PubMed)
3.- Deakin D.D: et al. Adult life support. 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Resuscitation 2010;81S:e93-e174. (PubMed) (pdf)
4.- Deakin CD et al. European Resuscitation Council Guidelines for Resuscitation 2010. Resuscitation 2010;81:1219-1276. (PubMed)
5.- Neumar et al. Adult Advanced Life Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010;122:S729-S767. (PubMed) (pdf)
6.- Kellum MJ, Kennedy KW, Ewy GA. Cardiocerebral resuscitation improves survival of patients with out-of-hospital cardiac arrest. Am J Med. 2006;119:335““340. (PubMed) (pdf)
7.- Kellum MJ, Kennedy KW, Barney R, Keilhauer FA, Bellino M, Zuercher M, Ewy GA. Cardiocerebral resuscitation improves neurologically intact survival of patients with out-of-hospital cardiac arrest. Ann Emerg Med. 2008;52:244““252. (PubMed)
8.- Bobrow BJ, Ewy GA, Clark L, Chikani V, Berg RA, Sanders AB, Vadeboncoeur TF, Hilwig RW, Kern KB. Passive oxygen insufflation is superior to bag-valve-mask ventilation for witnessed ventricular fibrillation out-of-hospital cardiac arrest. Ann Emerg Med. 2009;54:656““662. (PubMed)
9.- Callaham M, Barton C. Prediction of outcome of cardiopulmonary resuscitation from end-tidal carbon dioxide concentration. Crit Care Med. 1990;18:358““362. (PubMed)
10.- Pokorna M, Necas E, Kratochvil J, Skripsky R, Andrlik M, Franek O. A sudden increase in partial pressure end-tidal carbon dioxide PETCO2 at the moment of return of spontaneous circulation. J Emerg Med. 2009;38:614““621. (PubMed)
11.- Olasveengen TM, Sunde K, Brunborg C, Thowsen J, Steen PA, Wik L. Intravenous drug administration during out-of-hospital cardiac arrest: a randomized trial. JAMA. 2009;302:2222““2229. (PubMed) (pdf)
12.- Niendorff DF, Rassias AJ, Palac R, Beach ML, Costa S, Greenberg M. Rapid cardiac ultrasound of inpatients suffering PEA arrest performed by nonexpert sonographers. Resuscitation. 2005;67:81““87. (PubMed)
Carmen Camacho Leis Ramón de Elias Hernandez Servicio SAMUR-Protección Civil. Madrid





Carmen, Ramón:
Gracias por el esfuerzo de síntesis de unas guías tan extensas. Seguro que a todos nos es de gran utilidad esta primera aproximación a las novedades de este ILCOR 2010. Enhorabuena por el resultado.
Un abrazo
Daniel Arnal
HUFA
Extraordinarias las Guias!!!!. Muchas Gracias, nosotros y los pacientes se los agradecemos.
Luis Soto
Guadalajara, México
Felicitaciones para todos los que están participando en el resumen de estas guías.
Yo las estoy leyendo con mucho interés y las guardo, esperando la siguiente parte.
Un trabajo MUY BUENO.
Marisa Mariscal. H.U. Getafe
Muchas gracias por los artículos de revisión, me están facilitando mucho el repaso.
Jesús L. Pérez.
H.U.V.A. Murcia
Extraordinarias las Guias!!!!. Muchas Gracias, nosotros y los pacientes se los agradecemos. Luis Soto Guadalajara, México
Excelente trabajo gracias por estas guias tan completas y la disponibilidad….
Los felicito por que el trabajo esta excelente y muy entendible. Muchas gracias.
Me gusta lo práctico de este resumen va directo al grano como y bajo la supervisión del experto como lo dice la evidencia.
Me gusta lo práctico de este resumen va directo al grano como y bajo la supervisión del experto como lo dice la evidencia. Me gusta la evidencia médica al césar lo que es del césar, en equipo.