Referencia Completa: Fanny Bonhomme, Farhad Hafezi, Franí§oise Boehlen and Walid Habre. Management of antithrombotic therapies in patients scheduled for eye surgery. Eur J Anaesthesiol 2013; 30:449““454. DOI:10.1097/EJA.0b013e328360c442. (PubMed)
Cómo citar este artículo: Abad Torrent, A. (2013). ¿Qué hacer con los fármacos antiagregantes y anticoagulantes en la cirugía oftalmológica? Fanny Bonhomme, Farhad Hafezi, Françoise Boehlen and Walid Habre. Management of antithrombotic therapies in patients scheduled for eye surgery. Eur J Anaesthesiol 2013; 30:449–454. DOI:10.1097/EJA.0b013e328360c442. Revista Electrónica AnestesiaR, 5(12), 3. https://doi.org/10.30445/rear.v5i12.345
La mayoria de los pacientes programados para cirugía oftálmica suelen ser ancianos tratados regularmente con antiagregantes o anticoagulantes. Más del 28% de ellos toman aspirina, un 2% clopidogrel y alrededor del 5% anticoagulantes. El manejo de fármacos antiagregantes y anticoagulantes, en este contexto, es un problema cada vez más común. El sangrado intraoperatorio o eventos tromboembólicos (arteriales o venosos ) pueden conducir a complicaciones potencialmente graves.
Las técnicas anestésicas para estos procedimientos varian desde anestesia tópica, local o regional. La anestesia general suele indicarse para pacientes pediátricos o para la cirugía de estrabismo.
El tratamiento antiagregante está indicado para la prevención secundaria en casos de sindrome coronario agudo, infarto de miocardio, revascularización miocárdica, infarto cerebral, o insuficiencia arterial periférica crónica.
Perioperative Management of Antithrombotic Therapy and EHRA practical guide for use of the new oral anticoagulants

Interrupción del tratamiento antiagregante y riesgo de trombosis en cirugía oftálmica
En ocasiones, como en la enfermedad coronaria, se requiere de la combinación de diferentes antiagregantes durante el periodo de un año. Según Rossini et al, la supresión precoz de estos fármacos, puede provocar trombosis del stent ( 7,6% ), infarto de miocardio, un nuevo episodio de AVC (accidente vascular cerebral) e incluso la muerte ( 13,4% ).
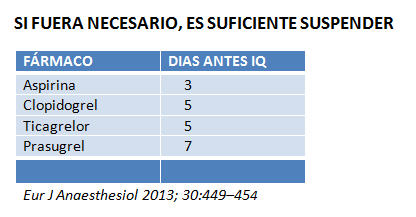
En 2011, Albadalejo et al, publicó un estudio multicéntrico, prospectivo, observacional sobre la incidencia de eventos adversos cardíacos o cerebrovasculares y las complicaciones hemorrágicas de mayor o menor intensidad, a partir de 1.134 pacientes portadores de stents coronarios sometidos a cirugía no cardíaca programada o urgente. Se objetivó un mayor riesgo de complicaciones, si el paciente interrumpía el tratamiento oral antiagregante 5 días antes de la cirugía.
En relación a las tienopiridinas, la suspensión precoz del clopidogrel manteniendo únicamente la aspirina se asocia a un aumento en la incidencia de complicaciones mayores cardíacas en los primeros 12 meses. Después de un año, no se han observado diferencias estadísticamente significativas. La relación entre el cese de la administración del fármaco antiagregante y los eventos cardíacos adversos puede explicarse parcialmente por un aumento de la reactividad plaquetar y también por los efectos protrombóticos y proinflamatorios secundarios a la cirugía. En menor grado, la enfermedad coronaria, el número de stents con su longitud y posición, la diabetes, y el tabaco parecen ser factores relacionados con el riesgo de trombosis del stent.
La interrupción de la aspirina a dosis bajas se ha asociado a un 40% de mayor riesgo a sufrir un AVC durante un periodo de tiempo superior si lo comparamos con los eventos cardíacos.
Las guías americanas y europeas recomiendan continuar con la aspirina durante el período preoperatorio, a menos que el riesgo de sangrado sea claramente superior a posibles complicaciones cardiovasculares.
Interrupción del tratamiento antiagregante y riesgo de trombosis en cirugía oftálmica
La interrupción de la terapia antitrombótica expone a los pacientes a una mayor probabilidad de padecer eventos tromboembólicos. Se clasifica según:
RIESGO ALTO: Riesgo anual de tromboembolismo > 10%
RIESGO MODERADO: Riesgo anual de tromboembolismo entre 5-10%
RIESGO BAJO: Riesgo anual de tromboembolismo > 5% para cada indicación clínica

En cuanto a las válvulas cardíacas mecánicas se observa un riesgo más elevado para las válvulas protésicas mitrales, las aórticas antiguas y después de un AVC reciente o un episodio de TIA (accidente isquémico transitorio). Las posibilidades de complicaciones tromboembólicas perioperatorias aumentan en pacientes con eventos tromboembólicos recientes y en casos de trombofilia severa.
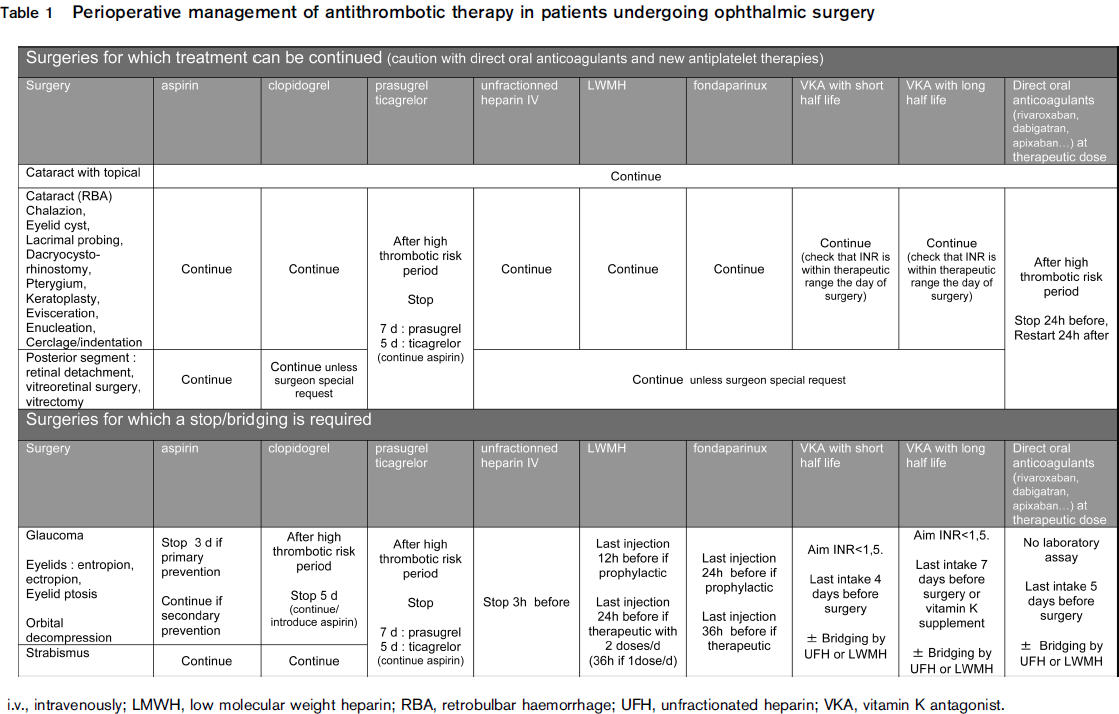
En la fibrilación auricular , la escala de CHADS2 servirá de ayuda para cuantificar la incidencia de AVC en este contexto y elegir el tratamiento antitrombótico más apropiado. Las actuales recomendaciones para el manejo peroperatorio aconsejan seguir con el tratamiento anticoagulante oral para procedimientos menores y suspender su administración en intervenciones más agresivas. La elección de optar por heparina en substitución de los anticoagulantes dependerá del peligro de trombosis, la patología del paciente y factores relacionados con la cirugía. En cualquier caso, la heparina no evitará complicaciones tromboembólicas en el 100% de los casos.
Complicaciones hemorrágicas anestésico-quirúrgicas
1.- Bloqueo Retrobulbar-Peribulbar

El principal problema del tratamiento antitrombótico en cirugía oftálmica es el riesgo de hemorragia secundaria a la técnica anestésica o al procedimiento quirúrgico.
La aparición de una hemorragia retrobulbar por punción arterial es una complicación grave que puede causar un hematoma compresivo, isquemia retiniana y en el peor de los casos, la pérdida de visión. La punción venosa, por el contrario, no suele producir un hematoma compresivo y no sería necesario suspender la cirugía.
La hemorragia coroidea expulsiva es una rara complicación de la cirugía ocular pero de consecuencias muy graves con pérdida de visión e incluso del ojo afectado. Lo más frecuente es su asociación con la cirugía de cataratas, pero también puede ocurrir en intervenciones de glaucoma, trasplante de córnea, rotura traumática del globo ocular, perforación de úlcera corneal o cirugía de retina. Los principales factores de riesgo serían: edad avanzada, arteriosclerosis, diabetes, hipertensión arterial, esclerosis coroidea, glaucoma, miopía o cirugía reciente.
Los hematomas cutáneos o conjuntivales son complicaciones menores, sin serias consecuencias.
2.- Cirugía de cataratas
En la mayoría de los centros, la cirugía de facoemulsificación se realiza con anestesia tópica o asociada a anestesia intracameral. Las complicaciones son leves como movimientos oculares. El mantenimiento peroperatorio del tratamiento anticoagulante o antiplaquetario (aspirina, clopidogrel) no aumenta el riesgo de hemorragias graves o complicaciones oftálmicas ya que se trata de un procedimiento avascular.
3.- Cirugía vítreo-retiniana
En los últimos años, se han publicado numerosos trabajos sobre la posibilidad de continuar el tratamiento antitrombótico en pacientes programados para cirugía vítreo-
Se han identificado cinco factores de riesgo de hemorragia en diferentes análisis multivariables: sexo masculino, tabaquismo, retinopatía diabética proliferativa, glaucoma y fármacos anticoagulantes. Estos últimos se asocian a un aumento del riesgo de hemorragia intraocular, pero sin consecuencias graves, sin reoperaciones y sin fracaso de la cirugía. La retirada o no del tratamiento antiagregante antes de la cirugía, no fue un factor de riesgo de sangrado.
Se ha llegado a la conclusión de que los riesgos de interrumpir la anticoagulación con warfarina parece ser mayor que los beneficios, y no se recomendaría suspenderla antes de la vitrectomía.
4.- Cirugía Oculoplástica
Aunque el riesgo de hemorragia en los pacientes con tratamiento antitrombótico es bajo , existe una mayor incidencia durante o después de la cirugía cutánea , pero sin graves consecuencias. Se identifican cuatro factores de riesgo de sangrado o hematomas: edad mayor de 60 años, sexo masculino, enfermedad cardíaca e hipertensión arterial. Se sugiere que en determinados procedimientos se puede suspender los fármacos antitrombóticos .
5.- Cirugía de Glaucoma
Estudios publicados observaron que los pacientes a los que no se suspendieron los anticoagulantes tenían una mayor incidencia de complicaciones hemorrágicas (31,8% ) en comparación a los que retiraron el tratamiento ( 15,4%). En relación a los antiagregantes, las hemorragias tuvieron una incidencia del 8% en comparación con el grupo control ( 3,7%).
No hay unas recomendaciones claras al respecto.
Conclusiones