Carbonell Soto, MdM., Fernández-Quero Bonilla, L., Ramos Fernández, R., San Juan ílvarez, M., Rodríguez Bertos,C., González-Pérez,LM., Márquez Garrido,G., Sánchez Zamora,P.
Cómo citar este artículo: Carbonell Soto, M. del M., Fernández-Quero Bonilla, L., Ramos Fernández, R., San Juan Álvarez, M., Rodríguez Bertos, C., González-Pérez, L. M., Márquez Garrido, G., & Sánchez Zamora, P. Taquiarritmia grave en la unidad de reanimación en paciente portador de tubo orotraqueal herniado de manera inadvertida. Revista Electrónica AnestesiaR, 6(6), 5. https://doi.org/10.30445/rear.v6i6.233
Introducción
 La mala posición del tubo orotraqueal (TOT) es una complicación que aparece en el 12 al 15% de las intubaciones realizadas en la Unidad de Cuidados Críticos. El bisel del tubo orotraqueal debe estar ubicado 4 a 5 cm. por encima de la carina, equivalente al nivel de la tercera o cuarta vértebra dorsal. Debe documentarse la profundidad de la inserción, distancia en centímetros a nivel del incisivo superior o a nivel de los labios en paciente sin dientes. También, una vez colocado, se debe marcar el TOT, preferentemente, a nivel del incisivo superior o en su defecto, a nivel de los labios para tener idea de la profundidad correcta del mismo.
La mala posición del tubo orotraqueal (TOT) es una complicación que aparece en el 12 al 15% de las intubaciones realizadas en la Unidad de Cuidados Críticos. El bisel del tubo orotraqueal debe estar ubicado 4 a 5 cm. por encima de la carina, equivalente al nivel de la tercera o cuarta vértebra dorsal. Debe documentarse la profundidad de la inserción, distancia en centímetros a nivel del incisivo superior o a nivel de los labios en paciente sin dientes. También, una vez colocado, se debe marcar el TOT, preferentemente, a nivel del incisivo superior o en su defecto, a nivel de los labios para tener idea de la profundidad correcta del mismo.
La posición del tip o punta del TOT es dependiente de la posición de la cabeza y del cuello. La flexión hacia delante desciende el TOT en un promedio de 1,9 cm. y la extensión hacia atrás eleva el tip en una distancia semejante. La radiografía de tórax siempre debe realizarse después de la confirmación primaria y secundaria de colocación del tubo y obviamente en un paciente estabilizado cervicalmente. En el paciente con el TOT colocado en la vía aérea, la placa de tórax (visión anteroposterior) únicamente nos dice a cuántos centímetros de la carina se encuentra el tip o extremo distal del tubo, y si está desplazado al bronquio derecho, pero de ningún modo nos asegura que se encuentre dentro de la vía aérea.
La confirmación primaria se realiza a través de la auscultación del tórax. La confirmación secundaria se hace a través de la detección de CO2 en el aire espirado. La profundidad en la que se encuentra el TOT en el hombre debe ser de 23 cm. y de 21 cm. en la mujer, sin embargo la profundidad debe evaluarse siempre individualmente, particularmente teniendo en cuenta la estatura del paciente.
Cuando el TOT se hernia, dicha situación se asocia con cuadros de obstrucción de vía aérea aguda con una inmediata caída del ETCO2, seguida del descenso del % de SatO2 con aumento concomitante de la presión en la vía aérea y fallo en el ciclado del respirador, objetivándose silencio auscultatorio en ambos campos pulmonares y aumento de la resistencia a la ventilación manual si la herniación es completa (extubación).
Caso clínico
Presentamos el caso de un varón de 48 años, en su 4º día de ingreso en la unidad de Reanimación por sepsis de origen respiratorio.
En sus antecedentes personales constaba alergia a la penicilina y derivados, fumador de 30 cigarrillos al día, alcoholismo crónico, hernia de hiato, reflujo gastroesofágico, hepatopatía enólica, atrofia de predominio subcortical y atrofia cerebelosa secundaria a alcoholismo crónico, colelitiasis, mononucleosis infecciosa a los 10 años. Precisó numerosos ingresos en psiquiatría, el último en septiembre de 2013 con diagnóstico al alta de síndrome de abstinencia alcohólica, trastorno depresivo y rasgos disfuncionantes de personalidad. Como antecedente quirúrgico se realizó una resección de quiste pilonidal.
Su tratamiento habitual era venlafaxina retard 75 mg. cada 24 h., quetiapina 100 mg. cada 24 h. y diazepam 5 mg. cada 8 h.
Las constantes vitales previas al episodio fueron las siguientes: TA 120-55 mmHg., FC 90 lpm. en ritmo sinusal, Tª 36,8ºC (precisando ventilación mecánica controlada por volumen con una PEEP de +12, FiO2 de 0,6, FR 15 rpm. y Vt 580 ml., realizando Pi máxima de 27 cmH2O), SatO2 97 %, ET CO2 39 y PVC de 6 cm. de H2O, TOT del Nº 7,5 situado a 22 cm.
Presentó episodio brusco de taquicardia supraventricular a ritmo de 190 lpm. con discreta inestabilidad hemodinámica pasando a TA de 85-40 mmHg.
Durante el episodio la saturación de oxígeno descendió hasta 91% y ET CO2 28, en la auscultación se objetivó murmullo vesicular discretamente disminuido en ambos hemitórax, simétrico y sin ruidos añadidos. Se revisó la radiografía de tórax realizada 1 hora antes, constatando que no existía patología respiratoria aguda y la aparente correcta colocación del tubo orotraqueal.
La analítica en sangre previa al evento, presentó las siguientes determinaciones: Bioquímica dentro de la normalidad, hemograma (hemoglobina 8,8 g./dL., plaquetas 12×103/mcL., leucocitos 10,60×103/mcL.), hemostasia sin alteraciones, gasometría en sangre arterial (pH 7,35, pCO2 71 mmHg., pO2 95 mmHg., bicarbonato 39 mmol./L., BEb 10,8 mmol./L., BEecf 13,6 mmol/L. y lactato 1,8 mmol/L.). La diuresis era colúrica a ritmo de 0,3 mg./Kg./minuto.
Se aumentó el aporte de solución cristaloide intravenosa, con discreta respuesta, pasando la FC de 190 a 170 lpm.
Se detectó un descenso del Vt a 350 ml. y un aumento de la Pi máxima hasta 43 cmH2O., acompañado de Sat O2 88% y ET CO2 20. Durante la exploración se apreció fuga parcial de aire por boca, comprobando el correcto nivel de presión del neumo del tubo orotraqueal y ante la sospecha de una posible movilización del tubo se procedió a la sedación y relajación del paciente para revisar la correcta colocación del mismo bajo visión laringoscópica directa, ya que esta situación justificaría tanto la caída de saturación de oxígeno y volumen circulante, el aumento de la presión inspiratoria máxima y la taquicardia refleja ante una posible descarga adrenérgica por estímulo nociceptivo laringeo producido por una inapropiada posición del tubo orotraqueal.
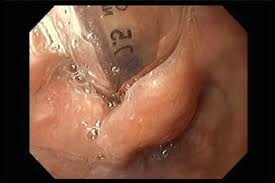
Al realizar la laringoscopia visualizamos el neumo del TOT herniado entre cuerdas (foto 1), se desinfló y ante la imposibilidad de reintroducirlo lo fiamos con frova, progresándolo finalmente un centímetro hasta dejarlo en la posición correcta.
Coincidiendo con el vaciamiento del neumo y recolocación del tubo orotraqueal la FC descendió inmediatamente a 95 lpm. manteniendo ritmo sinusal, normalizándose posteriormente todos los parámetros ventilatorios, remontando la saturación de oxígeno a 97%, ET CO2 38 y constatando nuevamente murmullo vesicular conservado en ambos hemitorax.
Discusión
En un análisis de 2.000 incidentes comunicados por la Australian Incident Monitoring Study (AIMS) (2), hubo 198 casos (9%), en los cuales el problema estuvo relacionado con el TOT (mala elección del tubo, mala colocación, obstrucción, desconexiones, etc.) En 7 (3%) de ellos el problema radicó en el manguito y sólo 2 casos presentaron herniación de los cuales un caso presentó obstrucción.
Los 2 casos de herniación, sin embargo, presentaron un factor común: el TOT fue de idéntica marca y diámetro (Curity N° 8). En los casos en que apareció la obstrucción respiratoria el capnógrafo detectó el episodio en forma precoz. El 3er caso no presentó manifestación clínica en ningún momento , pero de todos modos tuvo una herniación del TOT que fue comprobada tras ser extubado el paciente. En este caso es evidente que la hernia del manguito no llegó a ocluir el orificio lateral del Murphy, aunque seguramente desplazó el orificio terminal hacia la pared traqueal.
En nuestro caso se presentó un episodio de estímulo adrenérgico con caída de la Sat O2 y ET CO2 por la protusión del TOT en cuerdas vocales, inmediatamente después del realizar los cuidados habituales diarios del paciente, habiéndose podido producir la movilización del tubo de manera accidental.
En la literatura se encuentran relatados unos pocos casos de complicaciones ocasionadas por herniación del neumo del TOT (1,2). En todos estos casos el número de tubo fue de diámetro pequeño (3,4) (intubación nasotraqueal 2 casos), por lo que se deduce que los manguitos fueron insuflados con altos volúmenes de aire, lo cual pudo coadyuvar para la herniación de los mismos (desconocemos si usaron capnógrafo). Pero en nuestro caso la manifestación primaria fue una taquiarritmia supraventricular grave y posterior caída de la saturación de O2, así mismo el TOT era del Nº 7,5, un calibre posiblemente inferior al que correspondía al paciente que media 177 cm. y pesaba 75 kg.
Tampoco en los trabajos antes referidos, describen si se abandona la ventilación mecánica para continuar con ventilación manual o si hubo aumento de presión en la vía aérea(5,6). Quizás la única coincidencia en todos los casos registrados es el descenso en el % de saturación de O2 en sangre, ya que no disponemos de información sobre la modificación del ET CO2.
Sin embargo, sería interesante destacar la importancia que para algunos autores tiene la monitorización de la capnografía en la unidades de cuidados críticos. Anderson et al. (7) apuntan la capnografía como una monitorización no invasiva potencialmente útil para evaluar el destete en pacientes que precisan ventilación mecánica. Saura et al. (8), realizaron un estudio prospectivo para evaluar la relación entre PaCO2 y ETCO2 antes y durante el destete con ventilación con presión positiva continua, encontraron que ETCO2 podría detectar episodios hipercápnicos clínicamente relevantes.
Withington et al. (9) descubrió que, tras establecer un gradiente entre PaCO2 y ETCO2, el ETCO2 resultó ser un parámetro útil en el destete de los pacientes de cirugía cardiaca. La evaluación del ETCO2 puede ser confusa si no se considera en el contexto del cambio de patrón ventilatorio y hemodinámico.
Soleimanpour et al. (10) en un estudio de cohorte prospectivo, describe que podría establecerse una relación lineal entre valores de bicarbonato en sangre y ETCO2. La capnografía podría utilizarse para descartar cetoacidosis diabética en pacientes que presentan un aumento en los niveles de glucemia, con un punto de corte de 24,5 mmHg., con una sensibilidad y especificidad del 90% respectivamente.
Así mismo sería preciso explicar la taquiarritmia refleja por la herniación del TOT. Este hecho sería debido a la estimulación de zonas altamente reflexógenas como son orofaringe, laringe y tráquea, ocasionando modificación de parámetros hemodinámicos como frecuencia cardíaca y presión arterial .
Las vías eferentes relacionadas con este estímulo parten de receptores altamente sensibles situados a nivel laríngeo (11) ya que esta mucosa es de una exquisita sensibilidad, hasta el punto de que la menor irritación o inflamación produce tos convulsiva y espasmos de glotis de origen reflejo. La sensibilidad de la laringe (11) utiliza como vía principal el nervio laríngeo superior, especialmente por su rama interna, que lleva estos estímulos hasta el ganglio inferior del vago donde se encuentra la protoneurona sensitiva. Estos estímulos recorren el nervio vago y la deuteroneurona está situada en el núcleo del fascículo solitario. La tercera neurona está situada a nivel del tálamo.También los recurrentes aportan fibras sensitivas para la región subglótica.
Se pueden considerar las siguientes ramas sensitivas: 1) ramos linguales para la base de la lengua a través de una anastomosis con el glosofaríngeo, 2) ramos epiglóticos, 3) ramos laríngeos que inervan toda la mucosa de la región subglótica y de las cuerdas vocales y 4) ramos faríngeos para la hipofaringe.
Es importante tener en cuenta que tanto el nervio laríngeo superior como el nervio recurrente llevan fibras sensoriales. Por el primero transcurren las de la porción supraglótica y por el recurrente las de la región subglótica. Estas fibras recogen la información sensorial y propioceptiva a través de múltiples receptores: mecanorreceptores, quimiorreceptores, receptores de dolor y propiorreceptores situados en ligamentos, músculos y mucosa de la laringe, tráquea, región pulmonar y pared torácica. Estos receptores desempeñan un papel importantísimo en las respuestas reflejas de los movimientos de adaptación a las funciones laríngeas.
La laringe tiene una inervación neurovegetativa que se origina en el simpático cervical cuya función es proporcionar nervios vasomotores y nervios secretores para las glándulas laríngeas, además regula el tono de las cuerdas vocales. Esta inervación sigue los vasos arteriales laríngeos. Otras ramas nerviosas provienen de anastomosis entre el ganglio cervical superior, el nervio laríngeo superior y el nervio cardíaco superior formando el asa de Drí¶bhick, estos nervios forman el plexo laríngeo de Haller, con presencia de múltiples microganglios a lo largo de los ramos nerviosos laríngeos.
Generalizando, se puede afirmar que el centro vasomotor principal de la laringe está situado en el ganglio cervical medio. La inervación vasomotora ortosimpática está compuesta sobre todo por fibras vasoconstrictoras y se realiza por el plexo de la arteria tiroidea superior, de la arteria laríngea superior y de la arteria laríngea posterior. Los centros que rigen esta función están en el glomus retrocarotídeo, el ganglio cervical superior y sobre todo en el ganglio cervical medio.
Las fibras parasimpáticas son vasodilatadoras, circulan con la vía nerviosa de los dos nervios laríngeos, existiendo 2 centros ganglionares autónomos en el trayecto del nervio laríngeo superior. La rama interna del nervio laríngeo superior contiene fibras secretoras parasimpáticas, destinadas a las glándulas de la porción superior glótica. Finalmente, estas fibras penetran en los nervios motores por intermedio del ganglio cervical superior.
Conclusiones
Dentro de los problemas relacionados con la intubación orotraqueal (IOT) es importante recordar que una de las complicaciones graves, aunque rara, es la herniación del manguito y que la misma cuando ocluye el orificio lateral del TOT (orificio de Murphy) y desplaza el orificio distal sobre la pared traqueal, se acompaña de una dificultad ventilatoria aguda con descenso brusco del ETCO2 y posterior descenso de la SatO2.
El registro de la capnografía en la UCI, aporta una información fundamental en la monitorización del paciente que precisa ventilación mecánica, ya que con este dato podemos realizar un diagnóstico diferencial precoz de complicaciones graves, que eventualmente implican soluciones sencillas y muy concretas.
En nuestro caso, los parámetros ventilatorios asociados a la taquiarritmia grave orientaron la resolución del problema, hecho que se produjo de manera inmediata tras la recolocación del TOT.
Bibliografía
1.- Patterson KW, Keane P. Missed diagnosis of Cuff herniation in a modern Nasal Endotracheal tube. Anesth Analg1990; 71, (5): 563-4. (PubMed)
2.- Szkely S, Webb RK, Williamson JA, Russell WJ. Problems Related to the Endotracheal Tube: An Anlysis of 2000Incidents Reports. Anaesthesia andIntensive Care, 1993; 21, 5: 611-6. (PubMed)
3.- Treffers R, de Lange JJ. An unusual case of cuff herniation. Acta AnaesthesiolBelg 1989; 40 (1): 87-90. (PubMed)
4.- Ward CF, Gamel DM, Benumof JL. Endotracheal tube cuff herniation: a cause of delayed airway obstruction.Anesth Analg 1978; 57 (1): 114-6. (PubMed)
5.- Ng TY, Kirimli BI. Hazards in use of anode endotracheal tube a case report and review. Anesth Analg 1975; 54,(6): 710-4. (PubMed)
6.- Kohli MS, Manku RS. Reinforced endotracheal tube. Diversion of air from cuff balloon producing obstruction.Anesthesiology 1966; 27, (4): 513-4. (PubMed)
7.- Cynthia T. Anderson and Peter H Breen. Carbon dioxide kinetics and capnography Turing critical care. CritCare. 2000; 4(4): 207-215. (PubMed)
8.- Saura P, Blanch L, Lucangelo U,Fernandez R, Mestre J, Artigas A. Use of capnography to detect hypercapnicepisodes during weaning from mechanical ventilation. Intensive Care Med.1996;22;374-381. (PubMed)
9.- Withington DE, Ramsay JG, Saoud AT, Bilodeau J. Weaning from ventilation alter cardiopulmonary bypass:evaluation of a non-invasive technique. Canadian Journal of Anesthesia 1991;38:15-19. (PubMed)
10.- Soleimanpour, Hassan; Taghizadieh, Ali. Predictive value of capnography for suspected diabetic ketoacidosis inthe emergency department.10.5811/westjem.2013.4.14296. (PubMed)
11.- Anatomía descriptiva, endoscópica y radiológica de la laringe, P. Céruse A. Ltaief-Boudrigua, G. Buiret, A.Cosmidis, S. Tringali. (web).
– Mª del Mar Carbonell SotoResidente de Anestesiología y Reanimación
Hospital Severo Ochoa de Madrid – Lorenzo Fernández-Quero Bonilla
Jefe de Servicio Anestesiología y Reanimación
Hospital Gregorio Marañón de Madrid – Rafael Ramos Fernández
Anestesiología y Reanimación
Hospital Gregorio Marañón de Madrid – Mónica San Juan ílvarez
Anestesiología y Reanimación
Hospital Severo Ochoa de Madrid – Concepción Rodríguez Bertos
Anestesiología y Reanimación
Hospital Severo Ochoa de Madrid – Luisa María González-Pérez
Jefe de Servicio Anestesiología y Reanimación
Hospital Severo Ochoa de Madrid – Gemma Márquez Garrido
Anestesiología y Reanimación
Hospital Severo Ochoa de Madrid – Purificación Sánchez Zamora
Anestesiología y Reanimación
Hospital Severo Ochoa de Madrid






en su artículo taquiarritmia por TOT herniado, indican que al flexionar el cuello hacia adelante el tubo desciende el TOT y la extensión del cuello hacia atrás levanta el TOT??
favor podrían aclarar ese punto.
gracias
Varias similitudes entre este artículo y este otro:
Obstrucción Ventilatoria Aguda: Herniación Del Manguito Del Tubo Endotraqueal
Dres. Salgueiro Carlos*, de la Peña Carlos*, Fernández Vigil Miguel**
REV. ARG. ANEST. 1995; 53: 1: 43-46 ARTICULO DE COMUNICACIÓN
Hay parrafos copiados completamente y ni se le cita en la bibliografia.
Aqui un extracto de las conclusiones:
«Dentro de los problemas relacionados con la IOT es importante recordar que una de las complicaciones severas, aunque rara, es la hernia del manguito y que la misma cuando ocluye el orificio lateral del tubo endotraqueal (orificio de Murphy) y desplaza el orificio distal sobre la pared traqueal, se acompaña de una dificultad ventilatoria aguda con descenso brusco de la ETCO2 y posterior descenso de la SaO2.»