Presentamos la segunda de las mejores revisiones de artículos que se dieron a los alumnos del Curso online de Vía Aérea Difícil y manejo del Fibrobroncoscopio, Módulo I, formando parte de la Bibliografía del Algoritmo de la ASA del 2.013 de VAD. Artículos que fueron la base para introducir un nuevo aspecto en el manejo de la Vía Aérea Difícil en este Algoritmo, que no estaba en el del 2.003, y que es la utilización de los Videolaringoscopios como primera opción en situaciones ventilables y no intubables.
¡Enhorabuena Mar Caro y Belén Cobo! Por vuestras revisiones y por vuestros trabajo. Gracias por vuestra participación, de forma profunda y con gran calidad, en todas las respuestas a las cuestiones de los temas y exposición del manejo de los casos clínicos.
Marisa Marisca, Directora del Curso.
Mar Caro Cascante, MdM.
Hospital Universitario de Getafe.
Artículo original: Aziz M, Healy D, Kheterpal S, Fu R, Dillman D, Brambrink A. Routine Clinical Practice Effectiveness of the Glidescope in Difficult Airway Management. An Analysis of 2.004 Glidescope Intubations, Complications and Failures from Two Institutions. Anesthesiology Jan 2011; 114: 34-41. (PubMed) (pdf) (epub)
Cómo citar este artículo: Caro Cascante, M. del M. Uso del GlideScope en Vía Aérea Difícil en la práctica clínica diaria: Aziz M, Healy D, Kheterpal S, Fu R, Dillman D, Brambrink A. Routine Clinical Practice Effectiveness of the Glidescope in Difficult Airway Management. An Analysis of 2.004 Glidescope Intubations, Complications and Failures from Two Institutions. Anesthesiology Jan 2011; 114: 34-41. Revista Electrónica AnestesiaR, 6(5), 2. https://doi.org/10.30445/rear.v6i5.226
Introducción
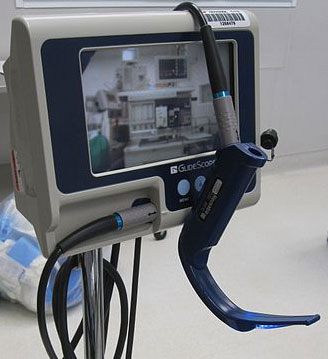
El Glidescope (GVL) es un videolaringoscopio rígido utilizado sobre todo como herramienta en la Vía Aérea Difícil (VAD). Sin embargo, existen muy pocos estudios que establezcan la mejora de la visión laríngea comparado con la laringoscopia directa. A pesar de su eficacia en expertos, su efectividad real en el uso rutinario de IOT difícil no está documentada.
Objetivo
Este estudio evalúa el éxito del Glidescope en vía aérea difícil o fácil y su éxito tras laringoscopia directa fallida, predictores de fallo con el GVL y complicaciones asociadas a su uso.
Material y método
Se revisa el uso del GVL en 2 centros médicos académicos: Oregon Health and Science University (OHSU), Portland, Oregon y University of Michigan Medical School (UMHS), Ann Arbor, Michigan.
Se registran las intubaciones con GVL desde mayo de 2.007 a diciembre de 2.009 en pacientes mayores de 18 años.
Se registra una historia detallada de la vía aérea: movilidad cervical, dentadura, anatomía del cuello, DTM, DID, Mallampati.
Datos de la gráfica de anestesia: número de intentos de intubación, Cormack, dispositivo usado.
Se identifican como probable dificultad de intubación un Mallampati de III, DTM < 6, DID < 3, cicatriz, masa o antecedentes de radioterapia en cuello, obesidad y disminución de la movilidad cervical.
Todos los pacientes colocados en posición de olfateo, uso de rampa en caso de obesidad, presión cricoidea si existe riesgo de aspiración, se realiza manipulación externa de la laringe y se utiliza tubo endotraqueal preformado con fiador.
Ambas instituciones se adhieren a los principios de la ASA en el algoritmo de Vía Aérea Difícil: objetivo conseguir ventilación, identificar alternativas a la laringoscopia y uso por un experto. No se especifica técnica de rescate.
Se revisan las historias para ver:
1.- Éxito de GVL como primera opción, como rescate en fallo de la laringoscopia y su uso en pacientes con test predictivos de dificultad.
2.- Predicción de fallo del GVL: las variables analizadas fueron parámetros antropométricos (edad, sexo, IMC, movilidad cervical, anatomía del cuello, Mallampati y DTM), uso de BNM, curva de aprendizaje.
3.- Complicaciones asociadas al GVL: se busca trauma, laceración, daño.
Resultados
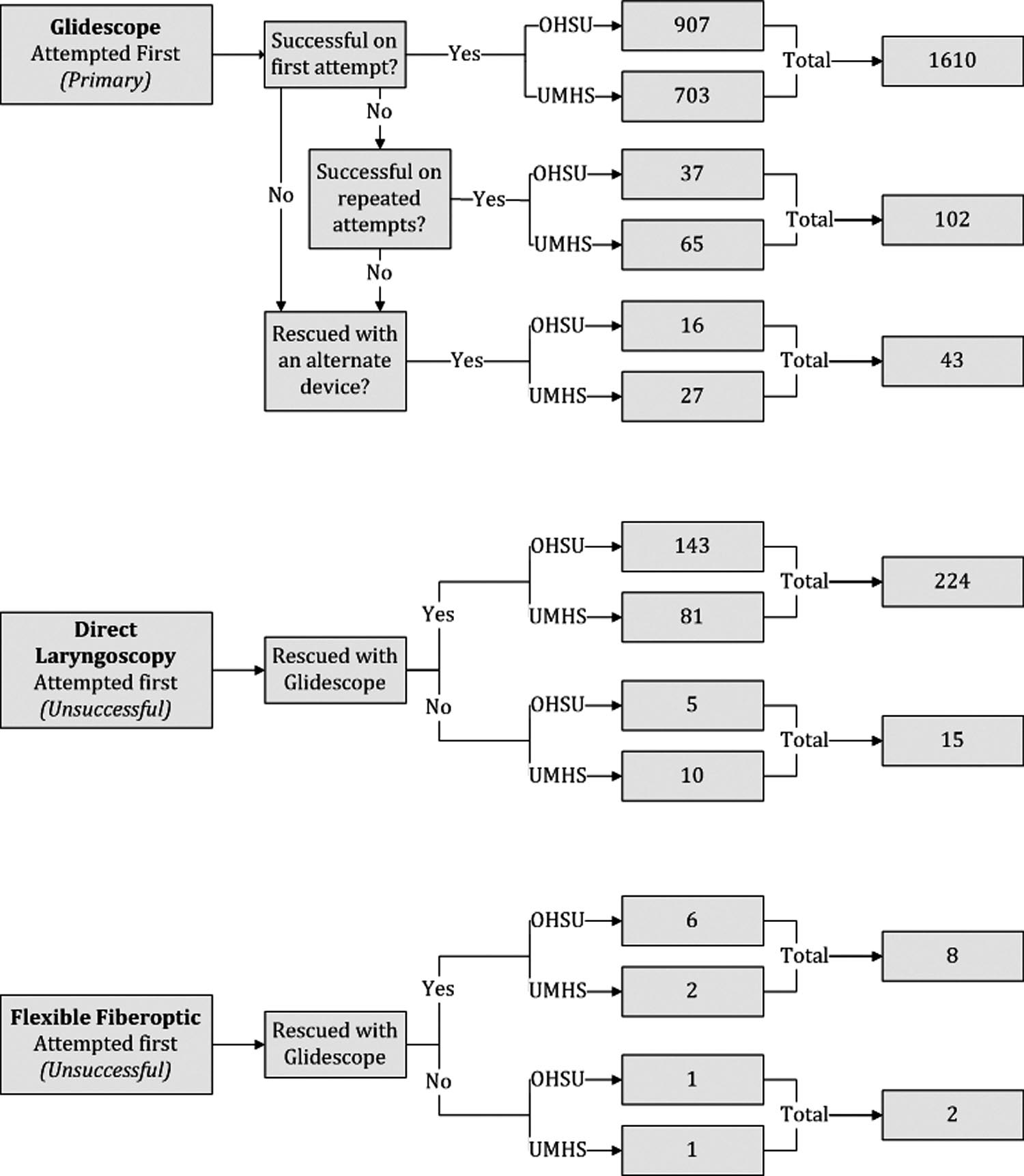
Se analizaron 71.570 intubaciones, utilizándose el GVL en 2.048. De éstas se eliminan 44 ya que sólo lo recomendaban o comentaban que estaba disponible. En este total de 2.004 intubaciones con GVL se analizaron las características antropométricas: un 81% fueron pacientes con predictores de laringoscopia difícil. Hubo 142 anestesiólogos implicados y 7 GVL.
1.-Hubo un 97% de éxito:
– Como primera opción: 92% en un primer intento y 98% sin contar el número de intentos.
– En pacientes con parámetros de dificultad, un éxito de 96%.
– En pacientes como rescate de laringoscopia un 94% y se usó como rescate de FBO en 8 de 10 ocasiones.
Se utilizaron BNM en un 98%; hubo 29 pacientes inducidos sin relajar y 5 pacientes despiertos. Se uso gum elastic bougie en un 2,5%.
Se consiguió un Cormack I-II en un 98% (“una buena visión“).
2.-Hubo 60 pacientes en los que falló la técnica de GVL: de ellos, se consiguió IOT con laringoscopia directa en un 47%, FBO en un 32%, DSG en un 5%, se despertó al paciente en un 5%, acceso quirúrgico en un 3%, videolaringoscopio de Bullard en 2%, estilete óptico en un 2% y mal documentado en un 2%.
En estos casos de fallo, el C-L conseguido fue un I-II en un 35% y una visión inadecuada en 65%. Hubo un caso con imagen velada y 2 fallos eléctricos del aparato.
Hubo 4 predictores asociados de forma significativa al fallo de intubación con GVL: DTM, movilidad cervical, la institución donde se realiza y, sobre todo, la anatomía del cuello (cicatriz, RT previa o masa).
Otros datos como edad, sexo, IMC, Mallampati y DID no se unieron a fallo del GVL.
3.- Se presentaron un 1% de complicaciones y, de éstas, fueron mayores en un 0,3% (trauma de CV, daño traqueal, trauma hipofaringe, perforación de la amígdala o daño dental).
Conclusiones
Es el estudio con el mayor número de GVL analizados, el primero en que determina utilizar este dispositivo como rescate de laringoscopia fallida, y el primero que identifica factores de riesgo de fallo con el GVL.
Los datos obtenidos representan un escenario real de la práctica anestésica ya que son diferentes anestesiólogos y diferentes instituciones.
El GVL solo se usó en un 2,8% de todas las intubaciones, por lo que parece que no se usa de forma rutinaria como primera opción, pero cuando se tiene en mente, puede ser más útil que la laringoscopia. De hecho, sólo un 24% de los GVL se usaron en VA sin datos de dificultad.
El éxito real de un 97% es similar al de otro estudio con series más pequeñas.
Su capacidad como dispositivo de rescate en laringoscopia fallida es relevante. En el algoritmo de VAD de la ASA del 2.003, se recomienda el uso de un dispositivo alternativo como rescate de laringoscopia fallida, pero no menciona el papel de los videolaringoscopios mientras que los DSG si aparecen como rescate de ventilación (punto que ya se ha modificado en el ASA de 2.013).
Es el primer estudio que identifica factores de riesgo de fallo de GVL: patología de la vía aérea, disminución de la movilidad cervical y que nos hace pensar en buscar técnicas alternativas en pacientes con patología de cabeza y cuello.
Los fallos varían en las 2 instituciones, lo que sugiere que el éxito aumenta con la práctica y la experiencia.
La mitad de los GVL usados fueron en pacientes obesos, aunque la obesidad“ per se“ no se ha identificado como factor independiente predictor de fallo en la laringoscopia.
Los fallos con el GVL en su mayoría fueron con mala visión laríngea. Y también, la mayoría sin usar BNM, pero la muestra es demasiado pequeña para demostrar diferencia significativa.
Las complicaciones sólo ocurrieron en 1% y sólo un 0,3% fueron graves parece asociado al GVL sobre todo si se usa estilete rígido y el anestesiólogo está pendiente de la pantalla durante el avance del tubo en orofaringe, no dándose cuenta de la fuerza aplicada.
El estudio tiene limitaciones:
– Las complicaciones pueden no haber sido notificadas.
– No se sabe la experiencia de los anestesiólogos.
– El uso del GVL se basa en criterios del anestesiólogo y no está predeterminado en el estudio.
– La interpretación de su uso es limitada ya que no se compara con otros dispositivos. Se necesitan estudios futuros que comparen su efectividad con otros VL flexibles y rígidos en función de eficacia, eficiencia y seguridad.
– Todos los datos son en el escenario quirúrgico y no se puede extrapolar a UCI y medicina de urgencias.
Comentario
Es un estudio retrospectivo observacional, no aleatorio ni doble ciego, por lo que no se puede aplicar la escala de Jadad en este artículo.
Nos demuestra la utilidad del GVL como alternativa en pacientes no intubables y si ventilables. Actualmente su uso ya está introducido en el algoritmo de VAD de la ASA del 2.013.
Destaca la importancia de realizar una técnica correcta (boca-monitor-boca-monitor) para poder visualizar siempre el TET y evitar las posibles complicaciones.
La destreza en su uso va a ir unido a la experiencia, por lo que debería utilizarse con mayor asiduidad en situaciones de no dificultad.
Muestra su probable utilidad en pacientes obesos.
Ha demostrado no ser la técnica adecuada en pacientes con patología del cuello, disminución de la movilidad cervical y disminución de la DTM, por lo que deberemos utilizar otro dispositivo.
Bibliografía
1.- Cooper RM. Use of a new videolaryngoscope (GlideScope) in management of a difficult airway. Can J Anaesth 2003; 50:611-3. (PubMed)
2.- Sun DA, Warriner CB, Parsons DG, Klein R, Umedaly HS, Moult M. The GlideScope Video Laryngoscope: Randomized clinical trial in 200 patiens. Br J Anaesth 2005; 94:381-4. (PubMed) (pdf)
3.- Malik MA, Subramaniam R, Maharaj CH, Harte BH, Laffey JG. Randomized controlled trial of the Pentax AWS, Glidescope, and Macintosh laryngoscopes in predicted difficult intubation. Br J Anaesth 2009; 103:761-8. (PubMed) (pdf)
4.- Cooper RM. Complications associated with the use of the GlideScope videolaryngoscope. Can J Anaesth 2007; 54: 54-7. (PubMed)
5.- Malik AM, Frogel JK: Anterior tonsillar pillar perforation during GlideScope video laryngoscopy. Anesth Analg 2007; 104: 1610-1. (PubMed) (pdf) (epub)
6.- American Society of Anesthesiologists Task Force of Management of the Difficult Airway: Practice guidelines for management of the difficult airway: An updated report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 2003; 98:1269-77. (PubMed) (pdf) (epub)
7.- Cuchillo JV, Rodriguez MA. Considerations aimed at facilitating the use of the new GlideScope videolaryngoscope. Can J Anaaesth 2005; 52: 661; author reply 661-2. (PubMed)
8.- Dupanovic M: Maneuvers to prevent oropharyngeal injury during orotracheal intubation with the GlideScope videolaryngoscope. J Clin Anesth 2010; 22: 152-4. (PubMed)
María del Mar Caro Cascante. Hospital Universitario de Getafe.



Muy buenos e importantes son sus artículos medicos. Gracias por ayudarnos a ampliar nuestros conocimientos con sus investgaciones.