Martínez Hurtado E. 1, Sánchez Merchante M. 2, de Luis Cabezón, N. 3, Renedo Corcóstegui, P. 4, Mariscal Flores, M.L. 5.
Servicio de Anestesiología, Reanimación y Tratamiento del Dolor.
1 Hospital Universitario Infanta Leonor, Madrid. 2 Hospital Universitario Fundación Alcorcón, Madrid. 3 Hospital Universitario de Basurto, Bizkaia. 4 OSI Alto Deba, Mondragón, Gipuzkoa. 5 Hospital Universitario de Getafe, Madrid.
Original: Frerk C1, Mitchell VS2, McNarry AF3, Mendonca C4, Bhagrath R5, Patel A6, O’Sullivan EP7, Woodall NM8, Ahmad I9; Difficult Airway Society intubation guidelines working group. Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. Br J Anaesth. 2015 Nov 10. pii: aev371. [Epub ahead of print] (PubMed) (pdf) (web)
Introducción
En 2004 se publicaron las Guías de la Sociedad de Vía Aérea Difícil (VAD) del Reino Unido (DAS), basadas en la evidencia, experiencia y consenso, unas guías sencillas, prácticas y fáciles de seguir, con pocos dispositivos para utilizar. Se dividían en un algoritmo básico y tres más, a lo que se denominó escenarios.
Desde entonces hasta hoy han aparecido nuevos videolaringoscopios y se han introducido agentes farmacológicos, como el sugammadex.
Además, el NAP4 proporcionó información detallada acerca de los principales factores que contribuyen a resultados negativos durante el manejo de la vía aérea, destacando las deficiencias relativas al juicio, comunicación, planificación, equipo y capacitación del personal.
La actualización de las guías de VAD de la DAS de 2015 aplica mucho de lo aprendido con el NAP4 (the 4th Nacional Audit Proyect sobre complicaciones mayores en el manejo de la vía aérea), proporcionando una serie secuencial de planes de actuación que pueden ser utilizados cuando la intubación traqueal fracasa, en las que se prioriza la oxigenación del paciente, limitando el número de abordajes sobre la vía aérea con el fin de minimizar el trauma y las complicaciones.
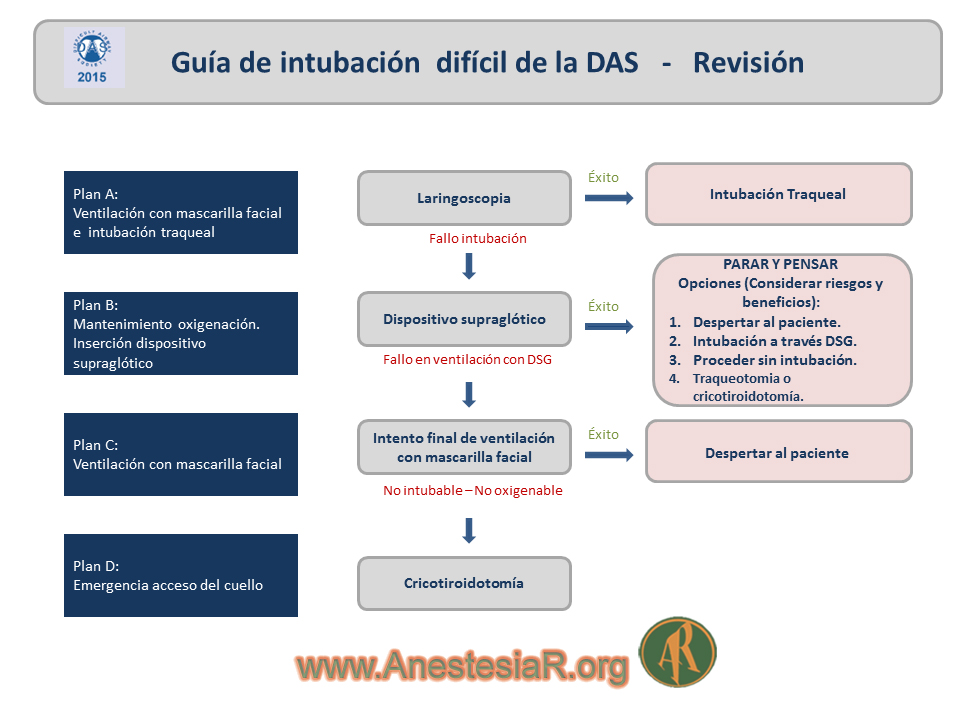
En la figura 1 se puede ver un resumen de las guías para el manejo de la Intubación Difícil Imprevista en los adultos. Además, existen diferentes pautas para Intubación Difícil en Anestesia Pediátrica, Anestesia Obstétrica y para la Extubación.
Figura 1.- Resumen de las guías para el manejo de la Intubación Difícil Imprevista en los adultos. (original)
Las guías DAS 2015 reconocen las dificultades en la toma de decisiones durante una emergencia. Por ello incluyen medidas para ayudar al equipo anestésico en la toma de decisiones correctas, limitando el número de intentos de intervención sobre la vía aérea, alentando a la declaración del fallo, colocando un Dispositivo Supraglótico (DSG) cuando aún es posible la ventilación con mascarilla facial (MF), y recomendando explícitamente que se tome un momento para reflexionar sobre cómo proceder.
Otra recomendación de las guías DAS 2015 es que debe asegurarse que todo el personal implicado en el manejo de la Vía Aérea esté familiarizado con los equipos y técnicas que se describen en ellas, lo que puede requerir la adquisición de nuevas habilidades y la práctica regular, incluso para los anestesistas“ experimentados“.
Metodología
En abril de 2012 se encargó a un grupo de trabajo de la DAS la actualización de las guías del 2004. Llevaron a cabo una búsqueda bibliográfica inicial en bases de datos (Medline, PubMed, Embase y Ovid) y en un motor de búsqueda (Google Scholar) durante el período de enero de 2002 a junio de 2012.
También revisaron las guías de los sitios web de la Sociedad Americana de Anestesiología, del Colegio de Anestesistas Australia y Nueva Zelanda, de la Sociedad Europea de Anestesiología, de la Sociedad Canadiense de Anestesiólogos, y de la Sociedad Escandinava de Anestesiología y Cuidados Intensivos.
Al final, usando 74 palabras clave y diversos filtros se llevó a cabo una búsqueda de artículos en lengua inglesa y abstracts que arrojó 23.039 abstracts y 971 artículos en texto complete para revisar.
Las Guías
No se pretende que estas guías DAS 2015 constituyan un estándar de práctica, ni que se consideren un sustituto para un correcto juicio clínico.
Factores Humanos
El NAP4 arrojó que hasta un 40% de los casos registrados se debieron a cuestiones donde diversos factores humanos contribuyeron a los resultados adversos descritos.
Durante una situación de crisis es común que el volumen de información sobrepase la capacidad de proceso de los implicados. Por ello, si el manejo de la vía aérea se vuelve difícil después de la inducción de la anestesia debe declararse de forma clara de modo que sea más sencillo el paso de un plan al siguiente, facilitando la progresión a través de la estrategia de manejo de la Vía Aérea diseñada.
Evaluación Preoperatoria y Planificación
El manejo de la Vía Aérea es más seguro cuando se identifican los problemas potenciales de forma previa a la cirugía, lo que permite el diseño de una estrategia, que no será más que una serie de planes dirigidos a reducir el riesgo de complicaciones.
La predicción de dificultad en el manejo de la Vía Aérea no es una ciencia exacta, por lo que el anestesista debe tener en mente una estrategia a seguir antes de la inducción de la anestesia, y esta se debe hablar con el equipo antes de llevar a cabo en la fase previa a la inducción de la lista de verificación de seguridad quirúrgica (Checklist) de la OMS.
Riesgo de Aspiración
La evaluación del riesgo de aspiración es un componente clave de la planificación del manejo de la Vía Aérea. Se deben tomar medidas antes de la cirugía para reducir el volumen y el pH del contenido gástrico, tanto mediante el ayuno como con fármacos. En casos de pacientes con un importante retraso del vaciamiento gástrico o con Obstrucción intestinal debe considerarse el drenaje mecánico mediante una sonda nasogástrica.
Inducción de Secuencia Rápida
Si el antagonismo rápido del rocuronio con sugammadex es parte del plan de intubación fallida, la dosis correcta (16 mg.kgˆ’1) debe estar inmediatamente disponible.
La presión aplicada sobre el cricoides puede proteger la vía aérea de la aspiración durante el período entre la pérdida de la conciencia y la colocación de un tubo endotraqueal (TET) con balón.
Este es un componente estándar de una Inducción de Secuencia Rápida (ISR) en el Reino Unido, y la evidencia actual sugiere que, si se aplica correctamente, la presión sobre el cricoides puede mejorar la visión durante la laringoscopia directa (se considera correcta la aplicación de una fuerza de 10N cuando el paciente está despierto, aumentando a 30N cuando se pierde la conciencia). Sin embargo, hay muchos informes que demuestran que muchas veces se aplica mal, y esto puede hacer que la ventilación con MF, la laringoscopia directa o la inserción del TET sean más difícil.
Si los intentos de laringoscopia resultan difíciles durante la ISR, debe liberarse la presión cricoides, aunque esto debe hacerse bajo visión con el laringoscopio y contando con succión disponible. En caso de producirse regurgitación deberá reaplicarse la presión sobre el cricoides inmediatamente.
Los DSG de segunda generación ofrecen una mayor protección contra la aspiración de contenido gástrico que los de primera generación, y se recomienda su uso si no se logra la intubación durante una ISR.
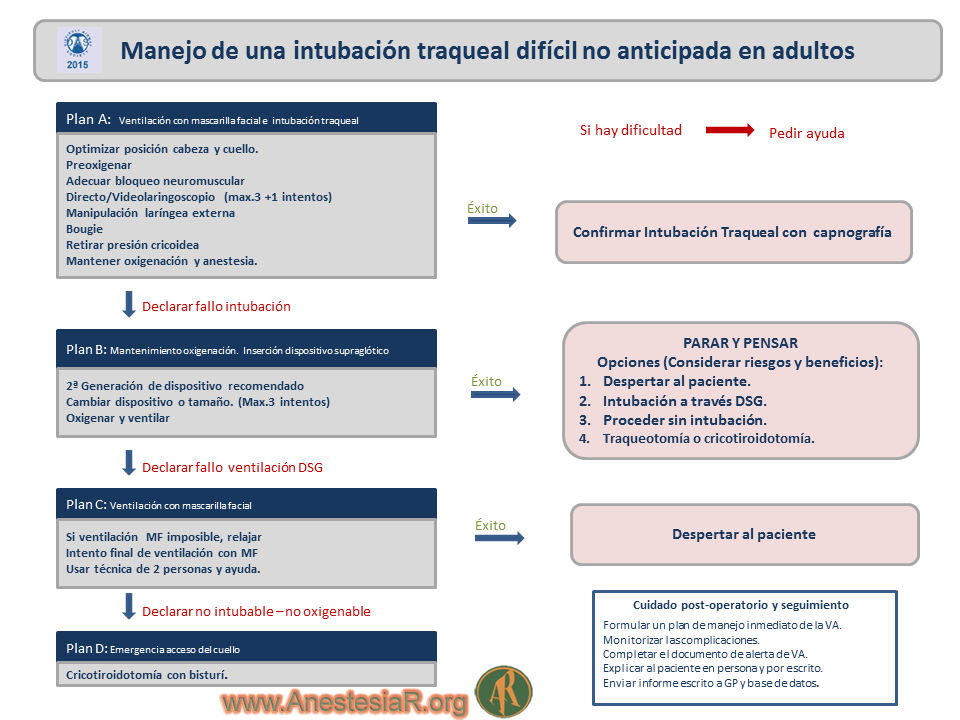
Plan A. Ventilación con Mascarilla Facial e Intubación Traqueal
La esencia del Plan A es maximizar el éxito de intubación al primer intento o, en su defecto, limitar el número y duración de intentos de laringoscopia para evitar el trauma sobre la Vía Aérea y/o la progresión a un escenario No Intubable/No Oxigenable (NINO) (en inglés can’t-intubate-can’t-oxygenate [CICO]).
Los puntos fundamentales del Plan A son:
– La prioridad es el mantenimiento de la Oxigenación.
– Se pone de relieve las ventajas de la correcta posición de la cabeza y de la posición en Rampa.
– Se recomienda la Preoxigenación en todos los pacientes.
– Se recomiendan técnicas de oxigenación apneica en pacientes de alto riesgo.
– Se enfatiza la importancia del bloqueo neuromuscular.
– Se destaca el papel de videolaringoscopios en la Intubación Difícil.
– Todos los anestesistas deben estar capacitados en el uso de un videolaringoscopio.
– Se recomienda un máximo de 3 intentos de laringoscopia (3 + 1).
– Debe eliminarse la presión sobre el cricoides si la intubación es difícil.
Posición y Preoxigenación
Debe vigilarse la correcta posición de todos los pacientes, y todos ellos deben ser preoxigenados antes de la inducción de la anestesia.
Inducción
El agente de inducción debe seleccionarse según la condición clínica del paciente.
El 5th National Audit Project (NAP5) destacó la relación entre el manejo de la Vía Aérea Difícil y el despertar intraoperatorio (awareness), por lo que es importante asegurarse que el paciente se mantiene adecuadamente anestesiado si se llevan a cabo intentos repetidos de intubación.
Relajante Neuromuscular
Si la intubación es difícil, no se deben intentar más intentos sin no se tiene un bloqueo neuromuscular completo.
Ventilación con Mascarilla Facial
Se iniciará la ventilación con MF con oxígeno al 100% tan pronto como sea posible tras la inducción de la anestesia.
Elección del Dispositivo Óptico
Los videolaringoscopios ofrecen una mejor visión en comparación con la laringoscopia directa convencional, siendo actualmente la primera opción para algunos anestesistas.
Los anestesistas deben estar entrenados en su utilización y su acceso debe ser inmediato.
Laringoscopia
Estas guías recomiendan un máximo de 3 intentos de intubación, aunque se acepta una cuarta tentativa si la realiza un compañero más experimentado.
Manipulación laríngea externa
Representa un beneficio. Además, los videolaringoscopios permiten que quien ayude al anestesista sea capaz de ver los efectos de la manipulación laríngea (BURP) que está realizando.
Estilete, Introductor o Bougie
Son útiles tanto en laringoscopia directa como en la indirecta. En caso de videolaringoscopios con palas sin canal es necesario el uso de un estilete preformado para facilitar el paso del TET a través de las cuerdas vocales.
Cuando se utiliza un videolaringoscopio la punta del tubo debe ser introducida en la orofaringe bajo visión directa para evitar lesiones.
Intubación
La confirmación se realizará mediante la comprobación de una onda de Capnografía continua, gold standard para confirmar la ventilación.
La Capnografía debe estar disponible en todos los lugares donde un paciente puede requerir una anestesia.
Figura 2.- Plan A. Ventilación con Mascarilla Facial e Intubación Traqueal. (original)
Si no se consigue la intubación se declarará una intubación fallida, y debe ponerse en marcha el Plan B.
Plan B. Mantener la Oxigenación: introducir un Dispositivo Supraglótico
El énfasis del Plan B (figura 2) está en mantener la oxigenación del paciente haciendo uso de un Dispositivo Supraglótico (DSG).
Los puntos fundamentales del Plan B son:
– Debe declararse la situación de Intubación fallida.
– Lo principal es lograr la Oxigenación del paciente a través de un DSG.
– Se recomiendan DSG de segunda generación.
– Se recomienda un máximo de 3 intentos de inserción de los DSG.
– Durante la Inducción de Secuencia Rápida, si se está aplicando presión sobre el cartílago cricoides, ésta puede eliminarse para facilitar la inserción de un DSG.
– No se recomienda realizar intentos de intubación a ciegas a través de un DSG.
Elección del Dispositivo Supraglótico y Colocación
El NAP4 identificó las ventajas potenciales de los DSG de segunda generación en el rescate de la Vía Aérea, recomendando que todos los hospitales debían tenerlos disponibles para uso rutinario y como método de rescate de la Vía Aérea.
Los atributos ideales de un DSG para el rescate de la Vía Aérea son que sea fácil de colocar al primer intento, que logre un sello de alta presión, que tenga separación de la vía gastrointestinal y aérea, y que permita la intubación con fibrobroncoscopio (FOB) a su través.
De los DSG de segunda generación sólo la i-gel, la Proseal LMA y la LMA Supreme tienen estudios longitudinales a gran escala, revisiones de la literatura o metanálisis en adultos que apoyen su uso.
Se recomienda un máximo de 3 intentos de inserción del DSG, 2 de ellos con el DSG de segunda generación planificado, y otro intento con una alternativa. Un intento incluye cambiar el tamaño del DSG.
Despertar al paciente
Si la cirugía no es urgente la opción más segura es despertar al paciente. Esto requerirá la reversión completa del bloqueo neuromuscular.
Intubación a través del Dispositivo Supraglótico
Esta técnica, introducida en las guías DAS del 2004, tiene mayor tasa de éxito si se realiza con visualización directa usando como guía un FOB.
La intubación con FOB a través de los DSG es posible, pero a veces supone un desafío. Por ello, la técnica sólo es apropiada si la situación clínica del paciente es estable, se mantiene la oxigenación a través del DSG, y el anestesista está entrenado en la técnica.
Aunque los DSG de segunda generación están pensados para facilitar la técnica, no hay datos suficientes para recomendar ninguno de ellos sobre los demás.
El uso de una sonda de intubación Aintree sobre el FOB puede permitir la intubación guiada a través de un DSG cuando la intubación directa con el FOB no es posible. En el caso de la mascarilla Supreme la técnica con Aintree no puede ser recomendada.
Realizar una Traqueotomía o una Cricotiroidotomia
En raras ocasiones, incluso cuando es posible ventilar a través del DSG, puede ser necesario realizar una traqueotomía o cricotiroidotomia para asegurar la Vía Aérea
Figura 2.- Plan B. Mantener la Oxigenación: introducir un Dispositivo Supraglótico. (original)
Si no se logra la oxigenación a través de un DSG después de un máximo de 3 intentos de colocación se debe pasar al Plan C.
Plan C. Ventilación con Mascarilla Facial
Los puntos fundamentales del Plan C (figura 2) son:
– Debe declararse que no se ha logrado la Oxigenación a través del DSG.
– Hay que intentar Oxigenar al paciente a través de la Mascarilla Facial (MF).
– Si la ventilación a través de la MF es posible, mantener la Oxigenación y despertar al paciente.
– Si la ventilación a través de la MF es imposible, relajar al paciente.
– Declarar NINO (Situación No Intubable/No Oxigenable [NINO]) y pasar al Plan D.
– Volver a intentar la Oxigenación con la MF, con un DSG, y con cánulas nasales.
Si ventilación con MF consigue una Oxigenación adecuada debe despertarse al paciente salvo que existan circunstancias excepcionales. Despertar al paciente requerirá la reversión completa del bloqueo neuromuscular.
Si no es posible mantener la oxigenación mediante una MF, asegurar una parálisis neuromuscular completa antes de llegar a desarrollar una hipoxia crítica puede ofrecer una última oportunidad de rescatar la vía aérea sin necesidad de recurrir al Plan D.
Figura 2.- Plan C. Ventilación con Mascarilla Facial. (original)
Plan D. Acceso frontal de Emergencia al cuello
Se llega a una situación No Intubable/No Oxigenable (NINO) (en inglés can’t-intubate-can’t-oxygenate [CICO]) cuando han fracasado el intento de manejar la Vía Aérea mediante la intubación traqueal, la ventilación con MF y con DSG. Llegados a este punto, si la situación no se resuelve rápidamente se producirá el daño cerebral hipóxico y la muerte.
Las guías tienen en mente aquellas situaciones de Vía Aérea Difícil Imprevista, en las que puede no estar inmediatamente disponible un cirujano debidamente formado, por lo que se enfatiza en que todos los anestesistas deben ser capaces de realizar una cricotiroidotomia.
Los puntos fundamentales del Plan D (figura 2) son:
– Debe declararse el escenario No Intubable/No Oxigenable[NINO] y que se va a proceder al acceso anterior del cuello.
– Se ha descrito una técnica didáctica mediante bisturí para promover el entrenamiento estandarizado.
– La colocación de un TET con balón a través de la membrana cricotiroidea facilita la ventilación minuto normal con un de sistema estándar de ventilación.
– La Oxigenación a Alta Presión a través de una cánula fina se asocia con un aumento de la morbilidad.
– Todos los anestesistas deben estar entrenados en la realización de un acceso quirúrgico a la Vía Aérea.
– La capacitación debe repetirse a intervalos regulares para asegurar que no se pierdan las habilidades.
(original)
Cricotiroidotomia con bisturí
La evidencia actual indica que es preferible una técnica de acceso quirúrgico.Aunque la cricotiroidotomia puede realizarse con un bisturí o mediante una técnica de cánula, la técnica con bisturí es el método más rápido y más fiable para asegurar la Vía Aérea en una emergencia.
Por tanto, se recomienda que los anestesistas aprendan una técnica quirúrgica, y que realicen un entrenamiento regular del procedimiento para evitar perder habilidad en el mismo.
Papel de los Ultrasonidos
Una buena práctica es identificar la tráquea y la membrana cricotiroidea durante la evaluación preoperatoria, ya sea mediante inspección, palpación o con ecografía.
La evaluación de la Vía Aérea mediante Ecografía es una habilidad valiosa para los anestesistas y se recomienda la capacitación en su uso.
Figura 2.- Plan D. Acceso frontal de Emergencia al cuello. (original)
Cuidados Postoperatorios y Seguimiento del paciente
Las dificultades encontradas en el manejo de la Vía Aérea, así como las implicaciones que puedan tener para el cuidado postoperatorio, deben ser discutidas al final del procedimiento durante la fase de salida de la lista de comprobación de la OMS.
Además de realizar una información verbal, debe realizarse un plan de manejo de la Vía Aérea que quede documentado en la Historia Clínica del paciente.
El paciente debe tener un seguimiento por anestesia para documentar y comunicar las posibles complicaciones aparecidas en la Vía Aérea en el postoperatorio.
___________________
The DAS algorithms can be reproduced for non-commercial purposes without explicit request for permission as long as there is proper citation. For more information click here








hola, buen día muy buena explicación y desglose de los recaudos que hay que tener al enfrentarse a una VAD.
Excelente