 Martínez Hurtado, E. 1 , Sánchez Merchante, M. 2, Mariscal Flóres, ML. 3, de Luis Cabezón, N. 4, Cuesta Fernández, R. 3
Martínez Hurtado, E. 1 , Sánchez Merchante, M. 2, Mariscal Flóres, ML. 3, de Luis Cabezón, N. 4, Cuesta Fernández, R. 3
1.- H.U. Infanta Leonor. Madrid, 2.- H.U. Fundación Alcorcón. Madrid, 3.- H.U. Getafe. Madrid, 4.- H.U. de Basurto. Bizkaia.
Cómo citar este artículo: Martínez Hurtado, E., Sánchez Merchante, M., Mariscal Flores, M., & de Luis Cabezón, N. (2015). Videolaringoscopios, ¿el nuevo gold Standard? C. Zaouter, J. Calderon and T. M. Hemmerling. Videolaryngoscopy as a new standard of care. British Journal of Anaesthesia 114 (2): 181–3 (2015). Revista Electrónica AnestesiaR, 7(5), 3. https://doi.org/10.30445/rear.v7i5.607
Artículo Original: C. Zaouter, J. Calderon and T. M. Hemmerling. Videolaryngoscopy as a new standard of care. British Journal of Anaesthesia 114 (2): 181““3 (2015) (PubMed) (pdf)
Introducción
Desde los años 40 del siglo pasado la laringoscopia directa ha constituido para los anestesiólogos el gold standard para la intubación orotraqueal (IOT). Sin embargo, a finales del siglo pasado surgieron los videolaringoscopios, dispositivos ópticos que se basaban en avances tecnológicos propios de los laringoscopios rígidos de fibra óptica.
Desde entonces hasta hoy es imposible saber cuántas intubaciones se llevan diariamente a cabo empleando videolaringoscopios.
Las guías internacionales, como por ejemplo la de la ASA, proponen usarlos cuando la ventilación con mascarilla facial es efectiva y se ha realizado un intento previo de intubación con laringoscopio directo (1). De ahí puede extrapolarse que el porcentaje de uso de los videolaringoscopios sería equivalente al de la intubación difícil en situaciones/escenarios no urgentes, descrito en torno al 5,8% (IC 95%, 4,5-7,5%) (2).
Por otra parte, estudios recientes proponen el uso de los videolaringoscopios como primera elección en la IOT de pacientes obesos (3).
Sin embargo, aún no existe consenso para proponer su uso como primera elección en aquellas intubaciones que se presuponen difíciles de forma unánime (4,5).
¿Porqué no usar los videolaringoscopios para todas las intubaciones traqueales?
Si la intubación con videolaringoscopios parece ser más sencilla, y existe la posibilidad de grabar el procedimiento, ¿por qué no los usamos de entrada en un intento de mejorar la seguridad de nuestros pacientes?, se preguntan los autores de esta editorial.
¿Qué es lo que limita el cambio de mentalidad?
Los autores concluyen que es simple y llanamente un motivo económico.
Porque, razonan, si los videolaringoscopios estuvieran disponibles en todos los quirófanos (y en Reanimaciones, UCIs, salas de urgencias, etc.), y los costes no supusieran una limitación, no existe duda, en su opinión, de que todos los anestesiólogos los usarían.
¿Es el momento de integrar la videolaringoscopia en la historia electrónica?
A pesar de que encontrar una Vía Aérea Difícil No Prevista se asocia con una importante morbimortalidad (6), la información posterior de la misma siempre es deficiente, lo cual complica el seguimiento y posterior abordaje en posteriores cirugías, sobre todo por anestesiólogos distintos y/o en hospitales diferentes. Muchas veces se informa al paciente de la dificultad encontrada al manejar su Vía Aérea, ya sea de forma verbal o por escrito, pero se considera que hasta la mitad de los mismos olvidará o perderá la información (7).
Video-historia electrónica
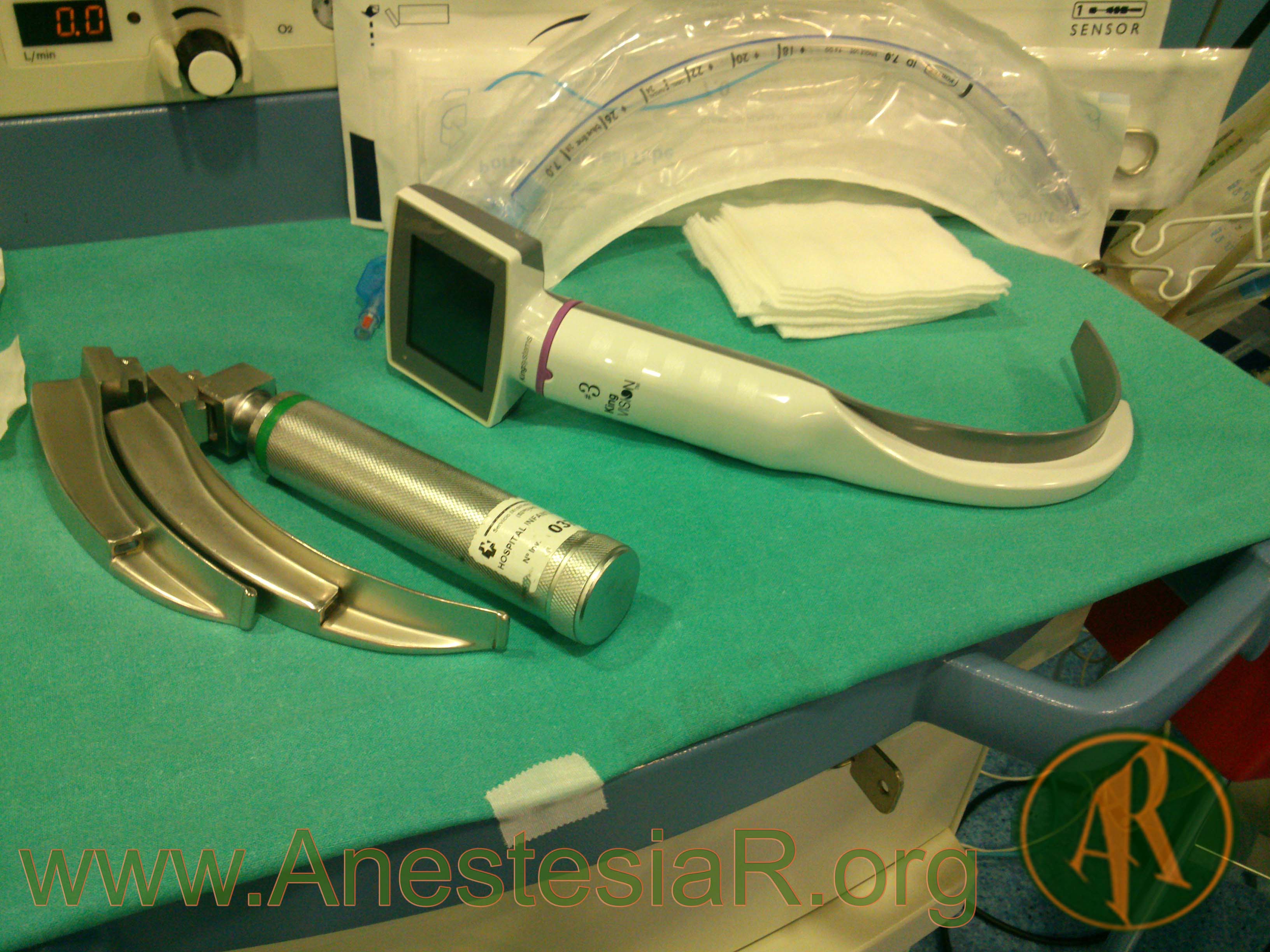
Los autores proponen integrar en el sistema de la historia médica electrónica imágenes y/o videos grabados durante la intubación con el videolaringoscopio junto a otros descriptores de la vía aérea para que posteriores anestesiólogos vean los datos en el futuro (figura 1).
Figura 1.- View of the anaesthesia information management system of our institution with a videolaryngoscopy video record saved into the system. Please note specifically the overhead, “˜Appuyez ici pour voir la vide´o de l“™intubation“™ which allows the visualization of the intubation.
Discusión
Desde que Miller y Macintosh presentaron sus laringoscopios directos en los años 40 la IOT se ha basado en la laringoscopia directa, persistiendo en la actualidad estos dispositivos como gold standard. Y no fue hasta la década de los 90 cuando el Dr. Jon Jack Berall patentó el primer videolaringoscopio (1996, US patent 5.827.178) aprovechando los avances propios de las cámaras digitales del momento (baterías, pantallas y sensores CMOS).

Sin embargo, a día de hoy, tal y como comentan los autores, el laringoscopio directo sigue siendo el gold Standard en el manejo de la Vía Aérea Rutinaria, y el fibrobroncoscopio de la Vía Aérea Difícil.
Como comentan los autores, en el algoritmo de la ASA del 2013, en el que se mantiene la definición de Vía Aérea Difícil como aquella situación clínica en la que un anestesiólogo entrenado objetiva dificultad para la ventilación de la vía aérea superior con mascarilla facial, la intubación traqueal o ambas, es donde por fin los Videolaringoscopios entran con fuerza en nuestra práctica diaria al incluirlos como dispositivos de rescate en caso de VAD imprevista y fallo de intubación.
Sin embargo, la ASA los menciona de forma genérica, sin especificar ni valorar cuál debemos usar, ya que no hay ningún trabajo controlado que lo refleje.
¿Entonces, cuando usar los videolaringoscopios?
Actualmente, si seguimos las guías internacionales, los emplearíamos como dispositivos de rescate en caso de VAD imprevista y fallo de intubación.
Pero… en esta reciente editorial sobre videolaringoscopios del BJA los autores se plantean una duda que seguro que se ha planteado cualquiera que haya usado un videolaringoscopio.
¿Por qué no se utilizan los videolaringoscopios de manera rutinaria en todas las vías aéreas?
Y a esta pregunta los autores concluyen que se trata de un motivo económico.
Es interesante que en una reciente encuesta electrónica internacional que hemos realizado, y cuyos datos se publicarán en la revista de la ESA tras el congreso de este año, la razón que alegaban los no españoles (un 67% de los encuestados aprox.) a esta misma pregunta era que se debía a“ no disponer de evidencia científica suficiente para desbancar como gold standard al LD Macintosh» (29 % aprox.). Sin embargo, los españoles también opinábamos que se trataba de“ motivos económicos“ (63 % aprox.).
Sin embargo, ambos grupos coincidían que en el futuro los videolaringoscopios serán el gold standard (60% aprox.).
¿Son tan caros los Videolaringoscopios?
Si los comparamos con los casi 100 euros de una esponja de Tachosil de 3 x 2,5 cm., con una prótesis total de rodilla (1.500-2.000 euros aprox.), con una válvula mitral (2.500-3.000 euros aprox.), una vávula de TAVI (unos 3.000-4.000 euros), con un set de aguja y cateter de epidural del parto (unos 15-18 euros aprox…. multiplicados por los partos con epidural anuales…), o con la bomba de infusión de medicación epidural… no parecen ser muy caros…
¿No será realmente que no son útiles?
Los autores citan el clásico metaanálisis de Shiga de 2005 (2) Si actualizamos los datos, el también «clásico» NAP 4 de 2011 concluye que, a pesar de las mejoras técnicas y de los nuevos dispositivos aparecidos, la dificultad para la intubación sigue siendo el factor más frecuentemente asociado a complicaciones serias durante la anestesia. Y presenta una incidencia de intubación difícil que está entre el 1,15-3,8% en la población general, aunque la imposibilidad de intubar es poco frecuente (0,13-0,3%).
Y, si examinamos, el estudio de Covidien de 2013 (8), al analizar los datos aportados por 570 anestesistas y enfermeras certificadas en EEUU en 2013, vemos que la prevalencia actual de laringoscopia difícil quedaría en un 10%, mientras que la de Vía Aérea Difícil No Prevista quedaría en torno al 4%.
Estos datos, compatibles con los ya expuestos previamente por Shiga en 2005 en su metaanálisis sobre más de 50.000 pacientes, nos permiten decir, si los extrapolamos al total de 21 millones de cirugías laparoscópicas que se realizaron en 2013 en EEUU (8), que existe una notificación de cerca de 2,1 millones de laringoscopias difíciles y de 840.000 Vías Aéreas Difíciles No Previstas.
Y si lo extrapolásemos a las 230 millones de cirugías mundiales calculadas por The Lancet, (9) tendríamos que anualmente nos enfrentamos a más de 9 millones de VAD No Previstas.
9 millones de intervenciones en los que podrían usarse los videolaringoscopios.
Pero… ¿son útiles en la Vía Aérea de Rutina?
En el año 2010, Hung y Murphy establecieron un nuevo concepto, el de“ manejo de la vía aérea sensible al contexto“, donde se valora más el intercambio gaseoso que la intubación traqueal (10).
Hung y Murphy establecen 4 métodos de ventilación y oxigenación:
1.- Mascarilla Facial.
2.- Dispositivos Supraglóticos o Extraglóticos.
3.- Tubo endotraqueal.
4.- Vía Aérea Quirúrgica.
El uso de cualquiera de estos métodos constituye nuestro manejo de la vía aérea dentro de la práctica clínica habitual, que será dependiente de la situación clínica y del entorno, donde el mantenimiento del intercambio gaseoso del paciente es lo prioritario, y no debe ser“ dependiente del dispositivo“.
En conclusión, un anestesiólogo debería conseguir un intento óptimo de laringoscopia tan pronto como sea posible y, si éste fracasa, pasar a un plan alternativo rápidamente sin poner en peligro la vida del paciente.
En la reciente 8ª edición del Miller, uno de los libros de referencia en materia anestésica, se nos recuerda que el manejo exitoso de la vía aérea requiere una serie de conocimientos y habilidades, en especial la capacidad de predecir la dificultad para la gestión de la vía aérea, para así formular una plan de manejo de la misma, y que debemos tener las habilidades necesarias para ejecutar ese plan utilizando la amplia gama de dispositivos disponibles.
El desarrollo de estas habilidades debe ser un esfuerzo continuo para todos los anestesiólogos, pero destaca que la práctica con los nuevos dispositivos, la curva de aprendizaje, NO debe realizarse en los casos de Vía Aérea Difícil Prevista.
Es decir, que los videolaringoscopios no pueden aprender a usarse sobre Vía Aéreas Difíciles Previstas, así que deben usarse en Vías Aéreas Rutinarias para saber utilizarlos de forma óptima en las Difíciles.
¿Qué opinan los expertos de esto?
Las guías y algoritmos de manejo de la Vía Aérea Difícil tienen como finalidad principal disminuir los incidentes críticos y las complicaciones graves relacionadas con el abordaje de la vía aérea.
Sus objetivos serían, entre otros:
– Promover la planificación de estrategias personalizadas de manejo, adaptadas a la propia experiencia y a la disponibilidad de material.
– Facilitar la elección de las técnicas con más probabilidad de éxito de intubación/ventilación, y con menos riesgo de lesión de la vía aérea, asegurando la oxigenación constante en una situación rápidamente cambiante.
– Estimular la adquisición de experiencia en las diferentes técnicas. En algunos casos (mascarilla laríngea [ML] Fastrach, laringoscopios, guías, fibrobroncoscopia [FBS]) la práctica rutinaria durante la actividad programada es la mejor opción, en otros (cricotirotomía) sólo se podrán practicar periódicamente en maniquíes en talleres específicos, o bien en quirófanos especializados (ORL, Maxilofacial) y áreas de reanimación.
Hasta ahora ninguna había abordado de forma directa los videolaringoscopios salvo la de la ASA de 2013, donde como ya hemos comentado entraron con fuerza en el algoritmo como dispositivos de rescate en caso de VAD imprevista y fallo de intubación, aunque los mencionan de forma genérica, sin especificar ni valorar cuál debemos usar, ya que no hay ningún trabajo controlado que nos permita elegir uno u otro.
Pero la Sociedad de VAD del Reino Unido (DAS) ha anunciado que este 2015 va a actualizar sus guías de 2004. Estas estaban basadas en la evidencia, experiencia y consenso, y son guías sencillas, prácticas y fáciles de seguir, con pocos dispositivos para utilizar. Existe un algoritmo básico y tres más, a lo que ellos llaman escenarios. Sin embargo, en ellas no se hablaba de los videolaringoscopios, posiblemente por no estar en uso entonces (el“ ya lejano 2004“).
Pero si vemos lo anunciado sobre las guías de la DAS 2015, podemos observar que los videolaringoscopios entran por fin en el Plan A, en el abordaje rutinario de la Vía Aérea.
Y es que el motivo de que los videolaringoscopios no sean a día de hoy el gold standard de la Vía Aérea Rutinaria es su coste… ¿o no?
¿Y se podría añadir la imagen y/o video obtenida a la historia electrónica?
Los múltiples intentos que se han hecho para conservar registros de Vía Aérea Difícil han sido, cuanto menos, poco eficaces. Existen muchos métodos, por ejemplo en la Comunidad de Madrid está la tarjeta de VAD.
Una idea interesante es usar algo que todos tenemos, internet y las intranets de los hospitales.
Si desarrollamos la idea de los autores, podría crearse una base de datos gestionada por la SEDAR, para que se respeten las normativas de seguridad de datos del paciente. Usando el sistema informático existente (SELENE, intranet, etc.) se podría dejar grabada la imagen obtenida por el videolaringoscopio y luego, con el número de historia del paciente, recuperarlo en posteriores cirugías, independientemente del hospital en el que se realizase.
¿Imposible?… Los radiólogos lo hacen desde hace tiempo con las placas radiográficas, los TAC y las RM… luego no debe ser tan complicado.
Como dicen los autores de la entrada, los anestesistas hemos sido y somos pioneros en la seguridad de nuestros pacientes, y en esto también debemos ser pioneros.
Bibliografía
1.- American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Practice guidelines for management of the difficult airway: an updated report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 2003; 98: 1269““77 (PubMed) (pdf) (pdf) (epub) (AnestesiaR)
2.- Shiga T, Wajima Z, Inoue T, Sakamoto A. Predicting difficult intubation in apparently normal patients: a meta-analysis of bedside screening test performance. Anesthesiology 2005; 103: 429““37 (PubMed) (pdf)
3.- Putz L, Dangelser G, Constant B, et al. Prospective trial comparing Airtraq and Glidescope techniques for intubation of obese patients. Ann Fr Anesth Reanim 2012; 31: 421““6 (PubMed)
4.- Niforopoulou P, Pantazopoulos I, Demestiha T, Koudouna E, Xanthos T. Video-laryngoscopes in the adult airway management: a topical reviewof the literature. Acta Anaesthesiol Scand 2010; 54: 1050““61 (PubMed)
5.- Aziz MF, Healy D, Kheterpal S, Fu RF, Dillman D, Brambrink AM. Routine clinical practice effectiveness of the Glidescope in difficult airway management: an analysis of 2,004 Glidescope intubations, complications, and failures from two institutions. Anesthesiology 2011; 114: 34““41 (PubMed)
6.- Hagberg C, Georgi R, Krier C. Complications of managing the airway. Best Pract Res Clin Anaesthesiol 2005; 19: 641““59 (PubMed)
7.- FranconD, Bruder N. Why should we inform the patient safter difficult tracheal intubation? Ann Fr Anesth Reanim2008; 27: 426““30 (PubMed)
8.- David Krhovsky,David Leggett, Charese Pelham, W. Bradley Worthington. Enhanced Direct Laryngoscopy: Managing Routine and Diffi cult Airways Using the McGRATH MAC EDL.anesthesiologynews. COVIDIEN. (pdf)
9.- Thomas G Weiser, Scott E Regenbogen, Katherine D Thompson, Alex B Haynes, Stuart R Lipsitz, William R Berry, Atul A Gawande. An estimation of the global volume of surgery: a modelling strategy based on available data. TheLancet. Volume 372, Issue 9633, 12““18 July 2008, Pages 139““144. DOI: http://dx.doi.org/10.1016/S0140-6736(08)60924-1. (PubMed) (pdf)
10.- Hung O, Murphy M. Context-sensitive airway manegement. Anest Analg. 2010; 110: 982-3. (PubMed) (pdf)







MUCHAS GRACIAS DRA MARISCAL Y SU EQUIPO POR SIEMPRE TENERNOS AL DIA CON LO MAS NUEVO Y SUS ETRAORDINARIOS ANALISIS DE CADA TRABAJO
UN SALUDO DESDE AGUASCALIENTES MEXICO
El articulo toca temas meridianos , el primero es que los costes fundamentalmente son quienes limitan el uso como primera opcion o habitual del videolaringoscopio en la práctica anestesiológica, esto visto desde una óptica tercer mundista no deja lugar a dudas y justamente puede ser la causa de la no existencia de estudios randomizados o solo limitados a escasos pacientes o equipo específico. El otro punto de suma importancia es la perpetuidad o necesidad de tener evidencia objetiva ante pacientes que presentaron una VAD, la simple notificación al mismo hasta hoy no resuelve el problema , deben tomarse más en consideracion los datos estadísticos que brinda el estudio , por demás no en todos los niveles de atencion se cuenta con todos los elementos para abordar la VAD no prevista y tener conocimiento de la misma de antemano a través de la historia clínica y el como y conque se abordó resulta capital.
Gracias a los autores por realizar un analisis tan pormenorizado y mantenernos al dia en estos temas.
Prof. Dr. Gustavo Navarro S. (La Habana, Cuba)
I think you have observed some very interesting details , appreciate it for the post. dbgcdddeekfakeba
COMO SIEMPRE EXCELENTE
No me parece adecuado sostener que el precio de los videolaringoscopios es reducido, sobre todo cuando el gold standar innegable para realizar la IOT es el laringoscopio convencional, cuyo coste por procedimiento tiende a cero. En un sistema sanitario que mira los costes y cuyo presupuesto no es ilimitado, sostener ésto es temerario y falso ( sólo puede interesarle a los productores de éstos equipos). Si las prótesis de rodilla o las válvulas aórticas son caras o baratas es un tema independiente que merece analizarse en otro contexto.
No me parece que los videolaringoscopios en general constituyan un avance significativo en nuestra especialidad. Los estudios SIN conflicto de intereses ni sponsors no pueden demostrar que con ellos se logren mejores resultados que con el laringoscopio convencional. Lo siento, la vida real no es tan simple. Lamentablemente, su introducción creciente en nuestra especialidad hace que cada vez sea más frecuente observar anestesiólogos con pericia reducida o precaria en el uso del laringoscopio clásico. Surge así un problema doble: No sabemos utilizar con eficacia el laringoscopio convencional y pretendemos obtener una eficacia con el uso del dispositivo nuevo de turno , eficacia que dicho dispositivo » per se» no posee. Una IOT difícil con el laringoscopio convencional suele ser por lo menos igual de difícil con el videolaringoscopio.
No parece racional que los videolaringoscopios deban ser introducidos como reemplazo del laringoscopio tradicional, y no sólo por el evidente motivo económico que permite hacer ésta aseveración. Es mucho más útil y sensato hacer docencia sobre el correcto uso del laringoscopio tradicional. Es interesante ver que la causa más común de IOT difícil que se observa a diario en cualquier hospital, es la mala posición del paciente en el momento de realizar la laringoscopia. Hay un hallazgo frecuente de «vía aérea difícil» cuando dicha dificultad no existe, o fue generada por nuestra propia falta de conocimiento. En éste nicho de impericia, es donde se supone que el videolaringoscopio pretende ocupar un lugar. Algunos dispositivos ( Ejemplo Airtrack ) sirven para facilitar la IOT, pero cumplen ésta misión cuando la IOT no se pudo realizar debido a una mala posición de la cabeza del paciente en el momento de la laringoscopia. De éste modo, nos hemos gastado los euros que vale el dispositivo en lugar de proceder a utilizar un cojín duro y dos o tres medidas sencillas de posicionamiento del paciente. Hemos subsanado nuestra falta de pericia con un dispositivo costoso y otrora inútil por innecesario.
Finalmente tengo la sensación que en el caso concreto de la vía aérea difícil imprevista, algunos de éstos dispositivos pueden ser inclusive peligrosos por su capacidad de traumatizar la vía aérea, sobre todo en manos inexpertas, un terreno en el cual la existencia de los videolaringoscopios puede obviar el uso seguro y efectivo de los dispositivos supraglóticos utilizados como rescate.
Obvia el decir que los dispositivos supraglóticos en general SI representan un avance significativo en nuestra especialidad hasta el punto de haber cambiado muchas facetas de la misma, cosa que los videolaringoscopios no van nunca a poder hacer. Tienen enfrente un dispositivo que a lo largo de las décadas ha demostrado ser demasiado bueno, seguro y económico.
En efecto Dr. Canaro, son dispositivos caros, que por desgracia no están al alcance de todos, y que vienen a cubrir un «nicho» ocupado por un dispositivo difícilmente discutible.
Si, sin duda el coste es la principal limitación que encuentran los videolaringoscopios para su entrada en los quirófanos, las REAs, LAs UVIs, las áreas alejadas de quirófano, etc., tal y como se desprende tanto del artículo original como de lo aportado por todos en los comentarios. Los videolaringoscopios no son la solución final a un problema encontrado al manejar una Vía Aérea… en efecto, lo primero es saber reconocer los posibles problemas que nos podemos encontrar (una buena revisión en un consulta preanestésica es fundamental… ¿cuantas veces se hace bien la identificación de predictores?), hay que nsaber colocar al paciente en la mesa de quirófano (y no sólo la posición de olfateo es fundamenteal… ¿quien eleva la mesa hasta «encarar» las fauces sin inclinarse?). La docencia es fundamental (campo en el que, por cierto, algunos videolaringoscopios son muy útiles… ¿quien deja hoy en día a un inexperto «coger» a un paciente sin simulación, sin supervisión?…).
Que los videolaringoscopios no han supuesto un avance es, sin embargo, discutible… Si es cierto que el laringoscopio directo es la base sobre la que se trabaja… es barato, ya está implantado, casi todos saben usarlo adecuádamente (casi… :), pero independientemente de que la industria nos quiera convencer de que un aparato es mejor que otro sin poder demostrarlo con datos reales (y estoy hablando de videolaringoscopios… no de monitores invasivos o no invasivos, diversos modelos de ecografos, tubos endotraqueales diversos… modelos de dispositivos supraglóticos…), lo que los videolaringoscopios si han demostrado sobre el laringoscopio directo es que se tracciona menos del cuello (incluso cuando el que hace la laringoscopia sabe hacerla), que el docente puede supervisar de forma continua la laringoscopia que hace directa el residente que está aprendiendo, que en casos urgentes se puede ayudar de forma activa viendo lo que nuestro compañero está haciendo (por ejemplo en una intubación de paciente crítico en una UVI), que se produce menos estímulo sobre la zona de la glotis y menor dolor, que logra rescatar al laringoscopio directo cuando este fracasa (incluso en aquellos casos en los que la primera intubacón la realizó alguien que sabía hacerla corretamente)… a este respecto, si es cierto que los dispositivos supraglóticos hacen lo mismo… creo que ha día de hoy. si nos preguntasen a nosotros, le darían el nobel al bueno de Archie… La cuestión no es esa. Los dispositivos supraglóticos pueden usarse en muchas cirugías (incluso se usan en algunas cirugías en las que.. «para qué»… prolongadas, laparoscópicas, en prono… en fin), pero el rescatar una intubación fallida con un laringoscopio directo con un dispositivo supraglótico a veces es un paso intermedio para lograr la intubación… si contamos con un videolaringoscopio quizás nos pudieramos saltar ese paso intermedio, ¿no?
Luego está el tema de las infecciones cruzadas… ¿Quien supervisa la limpieza de las palas de los laringoscopios? Si, la suelen hacer los/las auxiliares de los quirófanos… ¿pero quien supervisa que es correcta?, ¿se audita alguna vez? Y no, no es tonteria… está ampliamente descrito la infección cruzada por malas limpiezas de material de quirófano en la literatura científica… y la boca es… bueno, bastante sucia… ¿Y quien limpia el mango del laringoscopio entre paciente y paciente?… Los videolaringoscopios desechables no tendrían este problema… Vale, aceptamos que los laringoscopios desechables tampoco (¿quien tiene laringoscopios desechables?)…
Otro problema que se ha destacado y que, por desgracia es cierto, es que mucha gente coge un videolaringoscopio y piensa «si me lo han vendido como que esto soluciona una intubación fallida de un laringoscopio directo… será fácil de usar»… y «la cagan»… Nadie nace sabiendo andar, y la curva de aprendizaje es fundamental… para todo… incluído los videolaringoscopios… Pero las lesiones sobre la vía aérea producidas en el correcto y adecuado uso de los videolaringoscopios suele ser menor que con los laringoscopios (a este respecto hay que hacer la comparación en el mismo tipo de pacientes… no es comarabl una laringoscopia directa en una vía aérea sencilla frente a una videolaringoscopia de rescate en un paciente en el que no se logró la intubación tras un correcto abordaje previo con laringoscopio directo… no vayamos ha hacer las comparaciones que hacen nuestros «colegas» los digestivos de las sedaciones de ASA 1 y 2 hecha por ellos contra las de los ASA 3 y 4 hechas por nosotros…).
Recordemos que, como hemos dicho todos, el problema actual es que los aparatos son caros… que tampoco es del todo cierto… hay palas desechables de Airtraq al precio de mascarillas laríngeas… y esas si las compramos…
Bueno, reconozcamos que son caros, que no hay estudios que demuestren cual es mejor (ni los habrá), que como con todo en esta vida la industria está detrás con sus intereses económicos… Con todo y con esto, la seguridad de los pacientes sigue siendo lo primero… Si, es cierto que un ecógrafo transesofágico «mola cantidad», y que diversos materiales que se compran son muy bonitos, con muchas lucecitas… pero a día de hoy nadie se ha muerto en un quirófano por no haber podido hacerle un eco transesofágico intraquirúgico (corregidme si me equivoco), y si que ha habido ( y hay) muertos por fracaso en el manejo de su vía aérea tras la inducción. Y es que, incluso en sitios donde el anestesista sabe usar los aparatos, está formado en su uso, tiene ayuda alrededor, material y carro de vía aérea difícil, donde se ha colocado correctamente al paciente, etc. se pasa mal con algunas vías aéreas… y eso creo que no es cuestinable. Y ahí, creo, los videolaringoscopios pueden ser una ayuda incuestionable… como lo pueden ser los fibrobroncoscopios (bastante más caros, por cierto… y no siempre disponibles), los dispositivos supraglóticos… los laringoscopios mcoy + un dispositivo extraglótico… etc. Porque con un mcoy y una frova se intuba casi todo (como nos recuerda la Dra. Mariscal con frecuencia :)
De acuerdo con lo expuesto por la Dra Mariscal, son muy pocos los casos que no pueden manejarse con dos o tres dispositivos de uso actual, y mas allá de si el Mc Coy es o no es una herramienta útil, tengo que estar de acuerdo con el concepto de que haciendo bien las cosas, la IOT difícil ( verdaderamente difícil ) es de hallazgo infrecuente en el día a día. Mi punto de crítica con lo que veo en el desarrollo de los acontecimientos a nivel docente, es el hecho de que mientras más se desarrollan los sistemas alternativos de IOT, más perdemos pericia en el uso de la laringoscopia tradicional y las técnicas alternativas de IOT. Por ejemplo: Alguien elige hoy una IOT nasal a ciegas en paciente despierto ante la dificultad diagnosticada de IOT?. Se usa la IOT en paciente vigil todo lo que debería utilizarse? No estaremos confiando demasiado en los dispositivos alternativos a la vez que perdemos eficacia con nuestro dispositivo de cabecera de toda la vida? Cuando el paciente no abre la boca aún queda la posibilidad de intubarlo por la nariz, con o sin ayuda de fibrobroncoscopio….
Quizá haga falta mucha más investigación y tiempo para ver el lugar que ocuparán los videolaringoscopios ( en general ) en nuestra especialidad. Mientras tanto mi sugerencia es optimizar la enseñanza en el manejo convencional de la IOT con laringoscopio tradicional así como técnicas alternativas clásicas de IOT.
Algunas reflexiones finales:
1) Si la aparición de casos de IOT difícil en un servicio de anestesia es cosa de todos los días……algo estamos haciendo mal.
2) Si la necesidad de contar con el auxilio de técnicas alternativas ( incluyendo videolaringoscopios ) es de visualización diaria en nuestro servicio….algo estamos haciendo mal.
3) Si es de todos los días la vivencia de que la IOT con laringoscopio tradicional es un procedimiento difícil o trabajoso…..algo estamos haciendo mal.
4) Si en el momento de la IOT convencional la posición corporal del anestesiólogo se parece a la de un contorsionista de circo….algo estamos haciendo mal.
5) Si confiamos ciegamente en un dispositivo auxiliar como supuesta panacea para saldar las dificultades que nos supone el uso del dispositivo clásico básico…no sólo estaremos haciendo algo mal sino que además podremos encontrarnos con la falla de ambos para lograr la IOT.
Saludos