Mariscal Flores M (1), Martínez Hurtado E (2), Rey Tabasco F (3), Castellanos González R (3).
(1) Jefa de Sección. Servicio de Anestesia y Reanimación. Hospital Universitario de Getafe. Madrid. España. Grupo de vía aérea de SAR Madrid. Grupo de Vía Aérea Hispanohablante (GVAH).
(2) Servicio de Anestesia y Reanimación. Hospital Universitario Infanta Leonor. Madrid. España. Grupo de vía aérea de SAR Madrid. Grupo de Vía Aérea Hispanohablante (GVAH).
(3) Servicio de Anestesia y Reanimación. Hospital Universitario de Getafe. Madrid. España.
Cómo citar este artículo: Mariscal Flores, M., Martínez Hurtado, E., Rey Tabasco, F., & Castellanos González, R. (2020). ¿Es útil el seguimiento de Algoritmos para el manejo de la Vía Aérea Difícil?. Revista Electrónica AnestesiaR, 11(10), 4. https://doi.org/10.30445/rear.v11i10.770
Siguiendo la entrada previa (link)…
… Existen otros muchos Algoritmos como el Canadiense (2,3), que se basa fundamentalmente en tener un buen plan de abordaje y en la comunicación. Los expertos canadienses emitieron una serie de Recomendaciones siguiendo los niveles de evidencia según el protocolo GRADE, diferenciándose 2 partes, una para VAD imprevista y otra para la prevista.
Proponen una serie de diagramas de flujo, mediante los cuales crean un plan de manejo de la VA específico para cada paciente, teniendo en cuenta diversos factores como el número de intentos de intubación previstos por el anestesista, posibilidad de mantener la ventilación, cooperación del paciente, experiencia del anestesista, disponibilidad de ayuda…
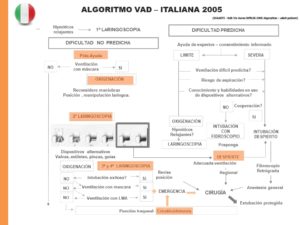
La sociedad de VAD italiana presenta una serie de Recomendaciones para el manejo de la VAD, dividida en “VAD prevista” y “VAD no prevista” (4). En esta última comienza el diagrama de flujo con PEDIR AYUDA y valorar si la ventilación con mascarilla facial es posible o no. Si la ventilación con mascarilla facial no es posible se recomienda acceso traqueal, mientras que si es posible se permiten máximo 4 intentos de laringoscopia con dispositivos alternativos.
En la VAD prevista diferencia entre VAD “límite” (ventilación con mascarilla facial probablemente con éxito, poco riesgo de aspiración y experiencia con dispositivos alternativos), situación para la que se aconseja inducción con Anestesia General. Y una VAD “severa”, donde se recomienda FBO con el paciente despierto.
La sociedad de Anestesia Española (SEDAR), a través de un texto de la sociedad Catalana (5), habla de valoración de la VA, manejo de la VA en situaciones específicas como Reanimación, Emergencias, Ventilación unipulmonar, pediatría y obstetricia. Diferencia entre VAD prevista e imprevista, y habla de un plan A, B, C y D. Se permiten 3 intentos de intubación y un cuarto intento realizado por un experto, y se comenta que la técnica de más éxito es con la que se tenga más habilidad.
La sociedad India de VAD tiene un gran interés en la enseñanza y entrenamiento en el manejo de la VAD (6). Se habla de 5 algoritmos en situaciones especiales, los 3 primeros referidos a una VAD no prevista en el adulto, en obstetricia y en pediatría, el cuarto sobre problemas encontrados durante la Extubación, y el último referido a manejo de la VAD en UCI. Se hace especial hincapié en la oxigenación.
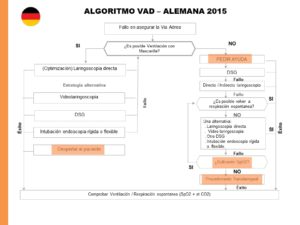
La sociedad Alemana (7) basa su algoritmo en una serie de Recomendaciones de distinto grado y unos diagramas de flujos para la VAD prevista o no prevista y, al final, da unos requerimientos principales como son: evaluación de la VA, requerimientos mínimos en un quirófano para el manejo de la VA (ventilación con mascarilla facial, dispositivo supraglótico, ayuda a la laringoscopia directa, videolaringoscopios, set de coniotomía o traqueostomía).
Si hay evidencia de ventilación con mascarilla facial imposible o intubación mediante laringoscopia directa, se recomienda intubar con respiración espontánea o FBO con el paciente despierto. Aconsejan usar mascarillas laríngeas de 2ª Generación, no realizar más de 2 intentos, y destacan el importante papel de los videolaringoscopios. Si falla la intubación y la oxigenación, recomiendan realizar una coniotomía.
Existirá siempre una estrategia planeada para la extubación. Y se destaca la gran importancia del entrenamiento y la Docencia del manejo de la VAD, así como el disponer de unos Algoritmos adaptados a los escenarios clínicos particulares disponibles.
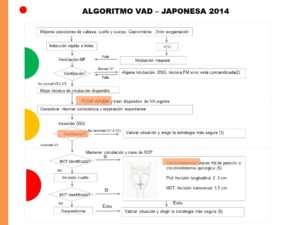
La sociedad Japonesa (8) presenta, en nuestraopinión, unas guías de gran originalidad. Definen 3 grados de ventilación usando la onda del capnograma:
- V1, en donde se identifican las 3 fases del capnograma, y se correspondería con una ventilación normal.
- V2, en donde solo se ve la fase II (rápido ascenso), siendo en esta situación la ventilación ineficaz.
- V3, en donde existe ausencia de onda y solo se observa una línea basal, que indica una ventilación anormal, ya sea por hipoventilación o apnea.
Se definen 3 zonas distintas de 3 colores (verde amarillo y rojo) (como los colores de un semáforo), dependiendo del grado de riesgo del paciente y la graduación de la ventilación:
- zona verde (V1), condición segura,
- amarilla semi-emergencia (V2),
- y roja emergencia crítica (V3).
Si se estudian en profundidad los algoritmos de VA (como así lo hizo un grupo de anestesiólogos hispano hablantes liderado por el anestesiólogo Dr. Garzón), se puede observar una serie de recomendaciones básicas que se dividen en varios sectores:
- Definición.
- Terminología precisa.
- Valoración preanestésica.
- Evaluación preoperatoria de la VA
debe ser sistemática. (suma de los tests). - Muy importante la cooperación del
paciente. - Preparación. Material. Preoxigenación.
- Planificación,
preparación y comunicación cuidadosa del procedimiento a seguir. - Preoxigenación.
Fracción expirada de oxígeno> 90%. Técnicas de oxigenación apnéica. - “Posición
de olfateo” y “posición de rampa”. - VAD prevista.
- Información
al paciente de su procedimiento de intubación despierto. - Transmitir
confianza y tranquilidad. - FBO
despierto o VDL despierto (Plan A). - Vía quirúrgica (Plan B).
- VAD no prevista.
- Optimización
primer intento de intubación. - Nº
limitados de intentos. - Oxigenación
es el objetivo. - Relajación
muscular antes de ventilación con MF. - DSG de 2ª
Generación - “Situación
no intubable- no oxigenable”: despertar y volver a la ventilación espontánea.
Si no es posible realizar coniotomía. - Extubación.
- Los
pacientes con VAD en la intubación, reevaluación antes de la Extubación. - Posponer la
Extubación si no hay seguridad. - Intercambiador/DSG.
7. Educación en vía aérea.
– Formación continuada habilidades técnicas y no técnicas. Simulación de alta fidelidad.
– Rotación VAD para residentes.
8. Registro y notificación en VAD.
- Notificación
por escrito/verbal. Tarjeta VAD. - Registro en
la historia.
Con todo lo anteriormente mencionado, se puede responder a la pregunta que da título a este texto “¿Es útil el seguimiento de algoritmos para el manejo de la Vía Aérea Difícil? Y la respuesta sería SI.
Con el seguimiento de los algoritmos se conseguiría una sistematización en el anejo de la VAD.
No obstante, hay una serie de aspectos que se deben mejorar, antes de nada, como es todo aquello que se relacione con el Factor Humano (trabajo en equipo, liderazgo, comunicación…), para lo que es muy importante trabajar con Simulación de alta fidelidad y establecer en las residencias de Anestesiología una rotación reglada por Vía Aérea Difícil.
Podemos concluir con las palabras del Dr. Gómez Ríos (9):
“En la ausencia de una guía universalmente aceptada, se adaptarán los algoritmos a competencias específicas, juicio individual, disponibilidad, habilidad con dispositivos y características del paciente”.
Bibliografía
- Presentación Grupo de Vía Aérea
Hispanohablante (GVAH). AnestesiaR - Law JA, Broemling N, Cooper RM, et al.;
for the Canadian Airway Focus Group. The difficult airway with recommendations
for management – Part 1 – Difficult tracheal intubation encountered in an
unconscious/induced patient. Can J Anesth 2013; 60: this issue. DOI:10.1007/s12630-013-0019-3.
(PubMed)
(pdf1) (pdf2) (epub) - Law JA, Broemling N, Cooper RM, Drolet P,
Duggan LV, Griesdale DE, Hung OR, Jones PM, Kovacs G, Massey S, Morris IR,
Mullen T, Murphy MF, Preston R, Naik VN, Scott J, Stacey S, Turkstra TP, Wong
DT; for the Canadian Airway Focus Group. The difficult airway with recommendations
for management – Part 2 – The anticipated difficult airway. Can J Anaesth. 2013
Nov;60(11):1119-1138. Epub 2013 Oct 17. (PubMed)
(pdf1) (pdf2) - F. Petrini, A. Accorsi, E. Adrario, F. Agro, G. Amicucci, M.
Antonelli, et al. Recommendations
for airway control and difficult airway management. Minerva Anestesiol, 71
(2005), pp. 617-657. (PubMed) - Valero R, Mayoral V, Massó E, López A, Sabaté
S, Villalonga R, Villalonga A, Casals P, Vila P, Borràs R, Añez C, Bermejo S,
Canet J. Evaluation and management of expected or unexpected difficult airways:
adopting practice guidelines. Rev Esp Anestesiol Reanim. 2008 Nov;55(9):563-70.
(PubMed) - Sheila Nainan Myatra, Amit Shah, Pankaj Kundra, Apeksh Patwa, Venkateswaran
Ramkumar, Jigeeshu Vasishtha Divatia, Ubaradka S Raveendra, Sumalatha
Radhakrishna Shetty, Syed Moied Ahmed, Jeson Rajan Doctor, Dilip K Pawar,
Singaravelu Ramesh, Sabyasachi Das, Rakesh Garg. All India Difficult Airway
Association 2016 guidelines for the management of unanticipated difficult
tracheal intubation in adults. Indian J Anaesth. 2016 Dec; 60(12): 885–898.
doi: 10.4103/0019-5049.195481. PMCID: PMC5168891 (PubMed) - Piepho
T, Cavus E, Noppens R, Byhahn C, Dörges V, Zwissler B, Timmermann A. S1
guidelines on airway management: Guideline of the German Society of
Anesthesiology and Intensive Care Medicine. Anaesthesist. 2015 Dec;64 Suppl
1:27-40. doi: 10.1007/s00101-015-0109-4. (PubMed) - Japanese Society of Anesthesiologists. JSA
airway management guideline 2014: to improve the safety of induction of
anesthesia. J Anesth. 2014 Aug;28(4):482-93. doi: 10.1007/s00540-014-1844-4.
Epub 2014 Jul 3. (PubMed) - Gómez-Ríos MA, Gaitini L, Matter I, Somri
M. Guidelines and algorithms for managing the difficult airway. Rev Esp
Anestesiol Reanim. 2018 Jan;65(1):41-48. doi: 10.1016/j.redar.2017.07.009. Epub
2017 Oct 12. (PubMed)
Cómo citar: Mariscal Flores, M., Martínez Hurtado, E., Rey Tabasco, F., Castellanos González, R. (2020). ¿Es útil el seguimiento de Algoritmos para el manejo de la Vía Aérea Difícil?. Revista Electrónica AnestesiaR, 11(10), 4. https://doi.org/10.30445/rear.v11i10.770