Iribarren Mateos M (1), Núñez Aguado S (2) Abad-Torrent A (3)
(1) Residente de Anestesiología y Reanimación. Hospital Universitario Vall d’Hebron de Barcelona.
(2) Adjunto del Servicio de Anestesiología y Reanimación. Hospital Universitario Vall d’Hebron de Barcelona.
(3) Jefe Clínico del Servicio de Anestesiología y Reanimación. Hospital Universitario Vall d’Hebron de Barcelona.
Cómo citar este artículo: Iribarren, M., Núñez Aguado, S., & Abad – Torrent, A. (2021). Sulfato de magnesio, ¿un nuevo aliado en el tratamiento del disconfort vesical relacionado con el catéter?. Revista Electrónica AnestesiaR, 13(4). https://doi.org/10.30445/rear.v13i4.923
La cirugía con mayor frecuencia de DVRC es la resección transuretral (RTU) de tumor vesical, seguido de la nefrolitotomía percutánea y posteriormente de las cirugías no urológicas.
Las causas de este síndrome incluyen lesión de la mucosa uretral debido a la cateterización uretral, el estado de inhibición del sistema nervioso central y el rechazo psicológico de los pacientes relacionado con los catéteres vesicales.
Factores de Riesgo
Se han identificado diversos factores de riesgo como el sexo masculino, el diámetro del catéter de Foley, las medicaciones perioperatorias y el tipo de cirugía. Otros desencadenantes que se relacionarían son cuerpos extraños en la vejiga, cauterización de la mucosa vesical, quimioterapia intravesical y suturas de la vejiga. Además, la irrigación continua para prevenir obstrucción del tracto urinario por coágulos de sangre y la reimplantación de células cancerígenas irrita con frecuencia, la pared vesical.
Según Cong Li, no haber recibido cateterización en los últimos 3 meses parece ser un factor independiente para DVRC severa.
Fisiopatología del DVRC
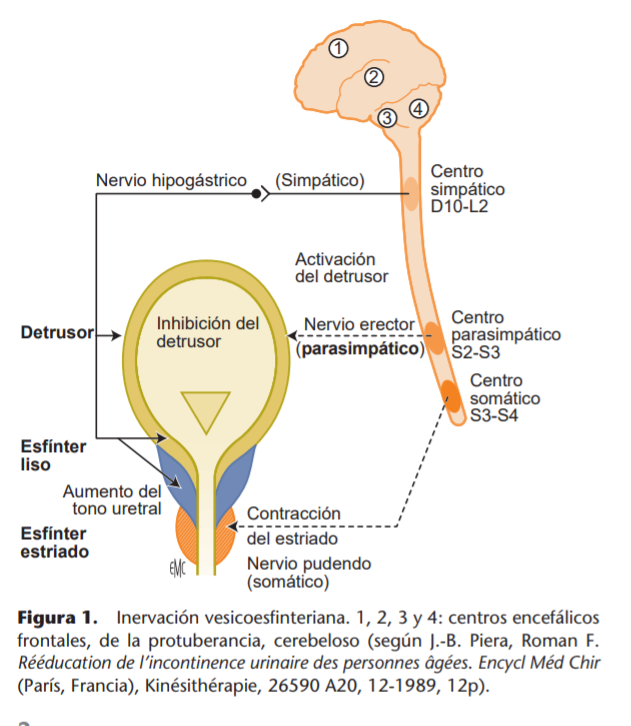
Hay cinco subtipos de receptores muscarínicos presentes en el cuerpo humano, cada uno con diferentes funciones. La vejiga recibe inervación colinérgica de los nervios hipogástricos. Tiene una población heterogénea de los receptores tipo 2 y 3 muscarínicos (M2 y M3), que están localizados en el urotelio y en los nervios eferentes. A pesar de que los receptores M2 son los que predominan en este órgano (70-80%) y modulan la contracción urinaria del músculo detrusor, el receptor subtipo M3 (20-30%) es el principal responsable de la contracción de la vejiga. El cateterismo puede estimular los nervios aferentes de esta última, dando lugar a liberación de acetilcolina, que produciría contracciones involuntarias del músculo detrusor mediadas por receptores muscarínicos.
Por otra parte, la contracción del músculo detrusor y la actividad de los mediadores inflamatorios debido a la cateterización pueden producir síntesis de prostaglandinas, que jugaría un papel importante en la aparición de DVRC. Además, las fibras C sensibles a capsaicina activadas por las prostaglandinas contraen el músculo detrusor de la vejiga.
Tratamiento del DVRC hasta la actualidad
En la revisión bibliográfica seleccionada para el abordaje terapéutico del DVRC se han tenido en cuenta diferentes fármacos para evaluar la incidencia y severidad de este síndrome, los efectos adversos farmacológicos relacionados, así como la necesidad de analgesia adicional postoperatoria.

Antagonistas muscarínicos
Atropina ev (15 ug/kg), junto con neostigmina (25 ug/kg):
- Disminuye la incidencia de DVRC y la severidad de síntomas existentes en todos los tiempos postoperatorios evaluados en comparación con sugammadex (4 mg/kg ev, en un volumen total de 10 ml).
- Yeliz Şahiner no encontró diferencias significativas en la incidencia de náuseas, vómitos postoperatorios, sequedad bucal, visión borrosa o rubor. El grupo de la atropina requirió menos analgesia postoperatoria, que se relacionó con mejor confort durante la presencia del catéter vesical.
Glicopirrato ev (10 ug/kg):
- Reduce esta molestia significativamente en comparación con la atropina (15 ug/kg), ambos administrados al final de la cirugía en combinación con neostigmina (25 ug/kg) como reversores del bloqueo neuromuscular, y también es menor la necesidad de rescate con tramadol.
- Produce menos efectos secundarios que el resto de antimuscarínicos, excepto sequedad bucal. Esto se puede explicar por qué el glicopirrolato tiene una afinidad entre 3 y 5 veces mayor que la atropina por los receptores muscarínicos M3 en conejillos de indias experimentales .
Solifenacino oral (5 mg, 6 horas antes de la cirugía y 5 mg/día después de la cirugía durante 2 semanas):
- Se observa un descenso de disconfort vesical y de su gravedad, sin aumento de efectos adversos .
Butiescopolamina ev (20 mg, administrado postoperatoriamente):
- Reduce la aparición y severidad de esta patología sin efectos adversos.
Oxibutinina sublingual (5mg, cada 8 h):
- Menor número de casos de DVRC y de su severidad en prostatectomía radical, así como menor consumo de tramadol, sin efectos secundarios.
Oxibutinina oral (5 mg, 1 h antes de la cirugía):
- Descenso en la incidencia y síntomas de DVRC en pacientes sometidos a cateterización tras nefrolitotomía percutánea. No hay diferencias en el consumo de fentanilo y se observó mayor sequedad bucal.
Tolterodina oral (2 mg, 1 h antes de la cirugía):
- Reduce la aparición y gravedad de esta dolencia en pacientes sometidos a cirugía urológica que requieren cateterización de la vejiga. Mayor sequedad bucal las primeras horas postoperatorias, sin otros efectos secundarios.
Trospio oral (60 mg, 1 h antes de la inducción anestésica):
- Disminuye significativamente el número de casos y los síntomas de este síndrome en el periodo postoperatorio temprano, con el coste de aumento marginal de sequedad bucal, aunque menor que con la observada al administrar oxibutinina o tolterodina en otros estudios.
Anestésicos
Ketamina ev (250 ug/kg):
- Menor incidencia y severidad de disconfort vesical sin efectos adversos.
- Ketamina a dosis de 200 ug/kg tiene una eficacia similar a dosis de 250 ug/kg en reducir severidad de esta enfermedad, sin aparición de efectos secundarios significativos.
- La ketamina presenta más incidencia de sedación ligera, pero sin mayor sedación moderada ni severa.
Sevoflurane
- Una CAM igual o mayor a 1 se asocia a un menor DVRC postoperatorio respecto a desflurane. Este último gas tiene un resultado bifásico (puede no producir efecto, dar lugar a estimulación a 12 CAM e inhibición a 3,5 CAM) en pacientes con RTU por tumor vesical. No se evaluó la extensión de la inhibición en el receptor M3 en ambos agentes pero se cree que el efecto del sevoflourane es de corta duración (hasta 1 hora postoperatoria) debido a sus efectos sobre receptores M3.
- La incidencia de boca seca, náuseas y vómitos eran de 10% en ambos grupos (sevoflurane y desflurane) durante todo el estudio, pero con menos efectos secundarios antimuscarínicos comparado con agentes antimuscarínicos usados para el tratamiento de esta patología.
Antiepilépticos
Gabapentina oral (600 mg, 1 h antes de la cirugía):
- Descenso del síndrome vesical y su gravedad, así como de la necesidad de fentanilo y analgesia postoperatoria.
- Gabapentina a dosis elevadas (1200 mg) tiene menor incidencia de molestia vesical comparado con gabapentina 600 mg y con placebo.
- Parece no tener diferencias en la sedación, náuseas y vómitos o sensación de dolor de cabeza en relación al grupo control. En un meta análisis del 2018 se observó que con Gabapentina 1200 mg vía oral se obtuvo una menor incidencia del síndrome vesical, mientras que la tolterodina fue la más efectiva en disminuir la severidad de éste. El sulfato de magnesio no entró en esta comparativa.
Pregabalina oral (150 mg, 1 hora antes de la inducción anestésica):
- Reduce la aparición y los síntomas de esta patología y también el consumo de fentanilo postoperatorio, pero aumenta el grado de sedación respecto al grupo control.
Analgésicos
Tramadol ev (1.5 mg/kg, administrado 30 min antes de la extubación):
- Se trata de un opioide sintético analgésico que inhibe la contracción del músculo detrusor a través de la inhibición de receptores M1 y M3.
- Disminuye la incidencia y gravedad de molestia vesical y los requerimientos de fentanilo postoperatorios.
- Con tramadol hay mayor incidencia de náuseas y vómitos postoperatorios y sedación, pero ningún paciente presentó sedación profunda.
Paracetamol ev (15 mg/kg, dosis única intraoperatoria):
- Descenso del síndrome vesical y su severidad, así como la administración total de meperidina. No se requirió analgesia de rescate.
Ketorolaco ev (30 mg, en dosis única):
- Disminuye tanto el número de casos como los síntomas de dolor moderado por disconfort vesical, así como la necesidad de requerimientos de opioides en las primeras 24 h postoperatorias.
- Una administración única de ketorolaco no está relacionado con los efectos adversos asociados a los regímenes de AINEs postoperatorios como son sangrado, insuficiencia renal, úlcera péptica, sangrado gastrointestinal, distrés respiratorio y exacerbación del asma.
Lidocaína endovenosa (1,5 mg/kg en bolus seguido de infusión continua a razón de 2mg/kg/h en el periodo intraoperatorio, seguido durante la primera hora postoperatoria):
- Reduce esta molestia vesical en pacientes varones sometidos a resección transuretral de tumores de vejiga. Se observa menor incidencia de disconfort moderado-severo y requerimiento de opioides, así como mayor satisfacción del paciente, sin evidencia de efectos secundarios significativos.
Infusión endovenosa de lidocaína (2 mg/kg de lidocaína en bolus seguido de una infusión de 1.5 mg /kg/h) así como la infusión endovenosa de dexmedetomidina (0,5 ug/kg en bolus seguido de infusión a razón de 0,4 ug/kg/h) reducen la incidencia y requerimientos de tramadol adicional en este síndrome, pero no mostró diferencias en cuanto a la severidad del mismo.
- Opioide mixto agonista/antagonista, activa receptores k (0,1 mg/kg, unos 20-30 min antes del final de la cirugía): reduce la aparición y gravedad de DVRC postoperatorio sin efectos adversos clínicamente relevantes.
Oxicodona ev:
- Opiode semisintético, agonista dual del receptor u y K, con efecto único en el tratamiento del dolor visceral, (0,03 mg/kg ev, 10 minutos antes del final de la cirugía), usado para tratar el dolor agudo postoperatorio en una administración única.
- Reduce la aparición de la severidad de esta patología y la necesidad de analgesia controlada por el paciente (PCA), sin causar efectos secundarios graves. Dosis mayores de oxicodona podrían resultar en efectos adversos de vómitos y mareos.
Bloqueo del nervio pudendo guiado por neuroestimulación:
- Útil para aliviar y reducir las incidencias de disconfort vesical en pacientes sometidos a cirugías de tracto urinario inferior.
- Es un método con menos efectos adversos al compararse con el uso de anticolinérgicos y otras drogas en la analgesia postoperatoria.




1 Comment