Martín González-Zaera L (1), Baños Maestro A (1), Tevar Flores D (1), Mariscal Flores M (2)
(1) MIR Servicio Anestesiología y Reanimación del Hospital Universitario de Getafe. Madrid. España
(2) Jefa de Sección Servicio Anestesiología y Reanimación del Hospital Universitario de Getafe. Madrid. España.
Cómo citar este artículo: Zaera, L., Baños Maestro, A. ., Tevar Flores, D. ., & Mariscal Flores, M. . (2021). Consentimiento informado en Anestesia, un deber y un derecho. Revista Electrónica AnestesiaR, 13(7). https://doi.org/10.30445/rear.v13i7.1023
Introducción
Se define según la Ley 41/2002, Básica de Autonomía del paciente y derechos y obligaciones en materia de información y documentación Clínica el consentimiento informado como “la conformidad libre, voluntaria y consciente de un paciente, manifestada en el pleno uso de sus facultades después de recibir la información adecuada, para que tenga lugar una actuación que afecta a su salud”. Tanto el Tribunal Supremo como el Tribunal Constitucional lo enmarcan como derecho fundamental.
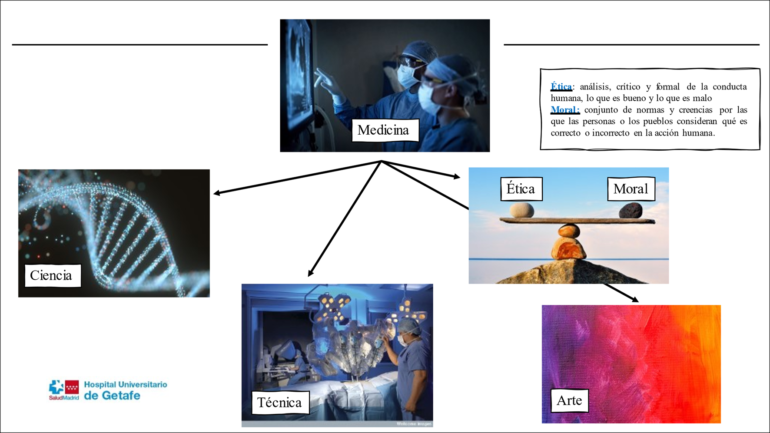
La medicina se sustenta sobre cuatro pilares: ciencia, técnica, arte y ética/moral. Ética es el análisis sistemático, crítico y formal de la conducta humana, sin embargo, la moral es propia de los pueblos; es el conjunto de normas y creencias por las que las personas o los pueblos consideran que es correcto o incorrecto en la acción humana. Por otro lado, los cuatro pilares de la bioética: beneficencia, no maleficencia, justicia y autonomía, principio en el que se basa el consentimiento informado.
Historia
El modelo de relación médico-paciente comenzó siendo clásicamente paternalista. Ya en la época de Hipócrates se consideraba que la enfermedad otorgaba al enfermo un estado de debilidad física, psíquica y espiritual que le incapacitaba para la toma de decisiones. Era una relación completamente vertical y asimétrica. Actualmente existe el modelo deliberativo. En el momento de la toma de decisiones, tanto médico como paciente se igualan. El médico expone sus razones científicas que apoyan o rechazan un procedimiento y es en conjunto que llegan a un acuerdo, respetando la decisión del paciente.
Por otra parte, algunos hechos históricos que han ido guiando el camino de la jurisprudencia hasta el día de hoy. En 1859, Stuart Mill, Sobre la Libertad “Ningún hombre puede ser obligado a actuar o a abstenerse de hacerlo. Sobre sí mismo, sobre su cuerpo y su espíritu, el individuo es soberano”. Sentencia del juez Benjamin Cardoso NY 1914 “Todo ser humano de edad adulta y con plenas facultades mentales tiene derecho a determinar lo que se va a hacer con su propio cuerpo, y un cirujano que realiza una intervención sin el consentimiento de su paciente comete una agresión a la persona siendo responsable de los daños que origine”. Juicio de Nuremberg en 1947 en el que se juzga a científicos nazis y se habla del consentimiento voluntario del sujeto de experimentación como requisito para considerar aceptable la investigación. En la Constitución Española de 1978 se consagran los derechos a la libertad y dignidad humana, dentro de los cuales se encuentra el derecho a decidir sobre las actuaciones médicas que se van a realizar sobre su persona. El Tribunal Constitucional Español en 1990 señala que el derecho a rechazar el tratamiento entra dentro del derecho a la vida e integridad física y/o moral de la persona. En 1997 se celebra en Europa un convenio con la participación de España, en el que se redactan los derechos fundamentales de los pacientes entre los que se encuentran el derecho a la información, a la intimidad y al consentimiento informado. Cinco años más tarde, en 2002, se redactará “la Ley de Autonomía del Paciente de 2002”.
Ley 41/2002, Básica de Autonomía del paciente
El consentimiento informado es un deber moral y legal del médico hacia el paciente. Se basa en el principio de autonomía, para el cual el paciente debe entender la información que se le proporciona, ser capaz de razonar, de trasmitir su decisión y no debe haber ni influencias internas (fobias, estar bajo los efectos de medicamentos), ni externas (coacción por parte de la pareja o del médico). “art.1265 Código Civil: Será nulo el consentimiento prestado por error, violencia, intimidación o dolo”
En cuanto a la posible coacción por parte del médico, se debe diferenciar entre “acto doloso y culposo”. El primero es aquel que se lleva a cabo de manera voluntaria y consciente, como abstenerse a proporcionar asistencia sanitaria. El segundo es aquel que se lleva a cabo de manera involuntaria e inconsciente. Aquí existen tres términos diferentes: “negligencia”, “imprudencia” e “impericia”. La negligencia es actuar con falta de cuidado. La imprudencia es asumir riesgos mayores a los permitidos y por último la impericia es llevar a cabo actuaciones para las cuales uno no se encuentra cualificado.
El consentimiento será verbal por regla general. La mayoría de los actos médicos no precisan del consentimiento por escrito del paciente. No obstante, la ley recomienda dejar reflejado en la historia clínica que “el paciente ha entendido y consiente el procedimiento”. Se prestará el consentimiento por escrito en los casos de intervención quirúrgica, actos diagnósticos y terapéuticos invasores y, en general, todo aquello que suponga riesgo de notoria y previsible repercusión negativa para la salud del paciente. Del mismo modo, se sobreentiende que se obtendrá el previo consentimiento verbal del paciente antes que la firma, y se dejará reflejado en la historia clínica. Si se produjese el caso de incumplimiento del CI por escrito, podría no significar responsabilidad para el médico siempre y cuando se demostrase que el paciente ha recibido la información y ha consentido. Por el contrario, el documento de consentimiento informado puede facilitar la prueba de la información y el consentimiento otorgado por el paciente, pero en modo alguno constituye prueba plena de su existencia. Pues ello implicaría admitir su consideración como un instrumento al servicio de la medicina defensiva (proscrita por el artículo 21.2 del Código de Deontología Médica de 2011) y no un derecho del paciente. Con esto nos referimos a los consentimientos obtenidos de manera incorrecta por falta de tiempo e información incompleta en los que el paciente consiente, sin hacer pleno uso de su autonomía.
El deseo de no ser informado, de negarse al tratamiento y la revocación del consentimiento son tres actos recogidos en la ley que se tendrán que dejar reflejados de manera escrita. Cuando el paciente manifieste expresamente su deseo de no ser informado, se respetará su voluntad, sin perjuicio de la obtención de su consentimiento previo para la intervención. En 1990 el Tribunal Constitucional aprueba el derecho a negarse al tratamiento, siempre y cuando no haya alternativas que pueda aceptar el paciente y no haya riesgo para la salud pública. Tendrá que firmar la alta voluntaria, y si no abandona las instalaciones hospitalarias se podrá recurrir al alta forzosa.
Los casos en los que se puede prescindir del consentimiento informado son aquellos en los que concurra:
- Riesgo para la salud pública (si ello conlleva internamiento se comunicará a la autoridad judicial en un plazo máximo de 24h).
- “Cuando existe riesgo inmediato y grave para la integridad física o psíquica del enfermo y no es posible conseguir su autorización, consultando, cuando las circunstancias lo permitan, a sus familiares o a las personas vinculadas de hecho a él”. Este apartado literal según lo describe la ley induce a reflexionar. Aquellas intervenciones urgentes, no emergentes, no están comprendidas en este apartado. Siempre y cuando se pueda se debe intentar obtener el consentimiento por escrito del paciente. De no ser así, se dejará reflejado en la historia clínica que se ha explicado el procedimiento, que el paciente lo ha entendido y ha otorgado su consentimiento.
- “Estado de necesidad terapéutica”. Este concepto hace referencia a aquellos casos en los que, por razones objetivas, el médico decide que el conocimiento de su propia situación puede perjudicar la salud del paciente. En estos supuestos, el médico debe dejar constancia razonada de las circunstancias en la historia clínica y comunicará su decisión a las personas vinculadas al paciente por razones familiares o de hecho.
Por último, se encuentra el consentimiento por representación. En la actualización de la ley del 2015 se afirma que en los casos en los que el consentimiento haya de ser otorgarlo por representación, la decisión deberá ser tomada siempre atendiendo al mayor beneficio para la vida o salud del paciente. Aquellas decisiones que sean contrarias deberán ponerse en conocimiento de la autoridad judicial, directamente o a través del Ministerio Fiscal, para que adopte la resolución correspondiente. En caso de urgencia y de no ser posible esta comunicación, los profesionales sanitarios podrán adoptar las medidas necesarias para salvaguarda la vida o salud del paciente, amparados por las causas de justificación de cumplimiento de un deber y de estado de necesidad. En caso de no Testamento Vital, los representantes no podrán tampoco tomar la decisión de rechazo de tratamiento o limitación de esfuerzos terapéuticos.
“Capacidad” y “Competencia” ¿Quién determina que un paciente no puede tomar decisiones sobre su propia salud? Por un lado, tenemos la “Incompetencia”, incapacidad legal por sentencia judicial. Aquí será el juez quien determine quién será el representante del paciente. Por otro lado, tenemos la “Incapacidad”, cualidad que el médico determina. Las circunstancias más habituales de incompetencia suelen ser estar bajo los efectos de drogas o fármacos, el estrés, la demencia o el dolor. En este caso, la LAP (Ley de Autonomía del Paciente del 2002) no determina el orden de los familiares en la toma de decisiones, por lo que los médicos se basan en la ley de tutela del Código Civil, donde estrían primero los cónyuges, en segundo lugar, los padres y por último los descendientes.
En otro apartado se encuentran los menores de edad. En España la mayoría de edad son los 18 años, pero la mayoría de edad sanitaria son los 16 años (aquí también se encuentran los menores de 16 años emancipados). Como siempre hay excepciones. Aquellos menores de 16 a 18 años no podrán tomar decisiones por sí solos y se deberá obtener autorización de los padres o representantes legales en los casos de: reproducción asistida, ensayos clínicos, aborto y trasplante de órganos. Tampoco se tendrá en cuenta la decisión del menor cuando se trate de situaciones que conlleven riesgo extremo para su vida.
Componentes del consentimiento informado
Un consentimiento informado escrito consta de los siguientes apartados básicos:
- Identificación del centro, paciente o representante y del médico que informa.
- Lugar y fecha.
- Descripción y objetivos del procedimiento.
- Alternativas razonables.
- Consecuencias previsibles.
- Riesgos frecuentes.
- Riesgos poco frecuentes.
- Riesgos personalizados.
- Contraindicaciones.
Todo consentimiento debe obtenerse con información veraz, adaptada y suficiente. Un médico debe adaptar sus palabras a cada paciente. No es lo mismo informar a un niño, a un anciano con demencia o a una persona con deficiencia intelectual. Además, debe dar la información suficiente y necesaria para la correcta comprensión del enfermo. Más información no equivale a mejor información.
Por último, la ley no establece la obligación de entregar una copia al paciente, si bien éste puede acceder a la documentación que compone su historia clínica, en cuyo contenido mínimo se integra el consentimiento informado.
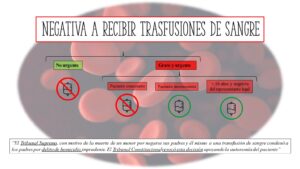
Negativa a recibir transfusiones de sangre
Los anestesiólogos se encontrarán en numerosas ocasiones ante esta situación y es importante tener un esquema claro.
- Cuadro clínico no urgente: en este caso no incurrirá en responsabilidad el médico que respetando la voluntad del afectado se abstiene de realizar la transfusión rechazada tras ofrecer otras posibles alternativas.
- Cuadro clínico grave y urgente: el Tribunal Supremo ante el conflicto entre el derecho a la vida y el derecho a la libertad religiosa, daba preeminencia al primero. Actualmente se tiende a considerar de mayor importancia el derecho del enfermo a decidir y esto se puede apreciar en la evolución de la Jurisprudencia.
- Situación clínica de extrema gravedad con inconsciencia del enfermo: en este caso será lícita la decisión del médico de transfundir sangre, pese a la negativa de familiares por motivos religiosos, porque se desconoce la voluntad expresa del paciente, quedando el médico amparado por el eximente de cumplimiento del deber profesional.
- Cuadro clínico urgente y grave en menores de 16 años o incapacitados con negativa del representante legal: será lícita la decisión del médico de transfundir sangre, pese a la negativa de familiares por motivos religiosos, quedando el médico amparado por el eximente de cumplimiento del deber profesional. Se pondrá en conocimiento del poder judicial. “El Tribunal Supremo, con motivo de la muerte de un menor por negarse sus padres y él mismo a una transfusión de sangre condenó a los padres por delito de homicidio imprudente. Sin embargo, el Tribunal Constitucional revocó esta decisión razonando que por sus convicciones religiosas no les era exigible conducta distinta y fueron absueltos”.
Particularidades del consentimiento informado en anestesia
En primer lugar, el tiempo. Muchas veces los consentimientos se terminan firmando en el antequirófano sin dejar tiempo a procesar la información. Si bien es verdad que la ley no especifica el tiempo mínimo que tiene que haber entre la entrega de la información, la obtención del consentimiento y el procedimiento quirúrgico, siempre se ha puesto como regla general las 24h como mínimo para la toma de decisión. En segundo lugar, habitualmente el anestesiólogo de la consulta de preanestesia y el que atiende en quirófano son personas diferentes, hecho que dificulta que se establezca una relación de confianza entre paciente y médico.
Hay quien afirma que el hecho de que el enfermo haya firmado previamente el consentimiento de la cirugía lo va a predisponer a firmar el consentimiento de la anestesia. Los anestesiólogos deben asegurarse de que entienden que están en su derecho de rechazar o aceptar otras alternativas.
A. Faura et al. en 2019 comenta en una publicación del Journal of Healthcare Quality Research sobre “El consentimiento informado de Anestesia ¿Información presencial o no presencial?”. En este estudio unicéntrico de un hospital de Viladecans compararon la satisfacción, el entendimiento y la autonomía que percibieron 172 personas comparables sometidos a CMA (cirugía mayor ambulatoria) en los que se obtuvo el consentimiento informado para la anestesia de manera presencial en la consulta o telefónicamente. Ambos grupos de “información presencial” e “información telefónica” fueron equivalentes en cuanto a satisfacción (50%) y entendimiento (80%) pero se encontraron diferencias estadísticamente significativas en la percepción de autonomía. Entendiendo esto como la capacidad que percibieron los participantes para hacer preguntas y resolver dudas sobre la información que estaban recibiendo. Igualmente en la publicación hacen una serie de recomendaciones finales en las que se incluyen: avisar con antelación de la fecha y hora de la cita para que el paciente esté preparado, videollamada en lugar de llamada convencional para que se pueda apreciar toda la información no verbal tan importante en la comunicación, y por último sugieren la facilitación por parte del hospital de documentación audiovisual para que se pueda entender mejor los procedimientos que los profesionales están explicando.
Por último, Kyoko Wada et, en 2017 en una publicación acerca del consentimiento para la anestesia epidural en las embarazadas. “Can women in labor give informed consent to epidural analgesia?”. En este artículo se compara la capacidad percibida tanto por los profesionales como por las embarazadas para la toma de decisiones acerca de la anestesia epidural en el momento del parto y los resultados son más que dispares. En países como EE. UU., tanto profesionales como embarazadas piensan que sí están capacitadas para decidir, pero en países como Canadá, Nueva Zelanda y Australia dicen lo contrario. Lo cierto es que las mujeres en el momento del parto están sometidas a mucho estrés, mucho dolor y en ocasiones también al efecto de fármacos analgésicos o sedantes que puede dificultar la toma de decisiones. En esta revisión sugieren la inclusión en la consulta prenatal de una cita con el anestesiólogo para aclarar todas las dudas y que la embarazada pueda llegar al momento del parto preparada y con la decisión tomada. Por el contrario, surge la duda del cambio de decisión. Podríamos encontrarnos ante una primípara que decide “no epidural” pero que tras experimentar el dolor del parto ruegue la epidural. Este es un tema controvertido en el cual hoy en día la ley da el poder de decisión a las embarazadas, por lo que si una paciente decide “no epidural” y luego la pide está en todo su derecho de cambiar de opinión, siempre y cuando lo deje por escrito.
Conclusión
El consentimiento informado es una ley en constante cambio y actualización. Tanto en anestesia como en otras especialidades deberíamos revisar periódicamente este tema para mantenernos al día de los cambios a los que nos enfrentamos. Se nos presentarán muchos dilemas morales y legales a lo largo de nuestra carrera y tendremos que estar preparados y seguros de la decisión que vayamos a tomar.
Bibliografía
- Ley 41/2002, Básica, Autonomía del paciente y derechos y obligaciones en materia de información y documentación Clínica (ESPAÑA) (BOE)
- Ley 26/2015, de 28 de julio, de modificación del sistema de protección a la infancia y a la adolescencia (BOE)
- Sánchez González MA. Bioética en Ciencias de la Salud. Barcelona. Elsevier 2013
- Elizabeth H. Wilson, MDª, Christopher M. The Meaning of Consent and Its Implications for Anesthesiologists. Advances in Anesthesia. 2020; 38:1-22. DOI: 10.1016/j.aan.2020.07.001
- Kyoko Wada, Louis C. Charland, Geoff Bellingham. Can Women in Labor give Informed Consent to Epidural Analgesia? Bioethics. 2017; 33(4): 475-486. DOI: 10.1111/bioe.12517 (PubMed)
- A. Faura, E. Izquierdoa, L. Escriche b, G. Noguéc y S. Videla. Consentimiento Informado en Anestesia. ¿Presencial o no presencial? Journal of Healthcare Quality Research. 2019; 34(6): 283-291. DOI: 10.1016/j.jhqr.2019.07.004 (HTML)