Vicente Orgaz M (1), Sánchez Rodríguez-Cabezudo B (2), García Rueda A (3)
(1) F.E.A Anestesiología, Reanimación y Terapéutica del Dolor. Hospital Universitario Severo Ochoa, Leganés, (Madrid).
(2) MIR Anestesiología, Reanimación y Terapéutica del Dolor. Hospital Universitario Severo Ochoa, Leganés, (Madrid).
(3) Jefe de Servicio Anestesiología, Reanimación y Terapéutica del Dolor. Hospital Universitario Severo Ochoa, Leganés, (Madrid).
Cómo citar este artículo: Vicente Orgaz, M., Sánchez Rodríguez-Cabezudo , B., & García Rueda , A. (2021). Protocolo de cribado de la COVID – 19 en paciente obstétrica para realización de técnica neuroaxial. Revista Electrónica AnestesiaR, 13(11). https://doi.org/10.30445/rear.v13i11.981
1. Epidemiología y descripción de la enfermedad (1-4):
La infección por el nuevo coronavirus SARS-CoV-2 (COVID-19), es en el momento actual una emergencia de salud pública y a fecha de 11/3/2020 fue declarada pandemia por la OMS. Desde el primer caso de neumonía por COVID-19 en Wuhan, provincial de Hubei, China, en Diciembre 2019, con un alarmante número de casos, la infección se ha extendido al resto de países. Puede encontrarse información global epidemiológica actualizada sobre los países afectados en la web de la OMS (https://www.who.int/emergencies/diseases/novel- coronavirus-2019/situation-reports/).
1.1. Mecanismos de transmisión:
La información disponible sugiere que la infección fue originariamente zoonótica pero la transmisión actual es de persona-persona por gotas respiratorias después de un contacto cercano con una persona infectada (< 2 metros), o contacto directo con superficies contaminadas por secreciones infectadas. La transmisión también se podría producir a través de heces contaminadas pero la propagación por esta vía es mucho menos relevante.
El riesgo de transmisión vertical parece bajo: aún no se ha podido demostrar la posibilidad de transmisión del coronavirus por el canal del parto, ni tampoco en epidemias previas por otros coronavirus similares (SARS-CoV y MERS-CoV). No se ha demostrado que el parto por cesárea sea más seguro que el pato por vía vaginal.
Los estudios existentes tampoco han evidenciado presencia del virus en fluidos genitales, líquido amniótico, ni tampoco en la leche materna. Los casos descritos de infección en recién nacidos provienen probablemente de transmisión horizontal.
El periodo de incubación habitual es de 4 a 6 días pero puede variar entre 2 y 14 días.
1.2.Descripción de la enfermedad:
La mayoría de pacientes presentan una enfermedad leve pero aproximadamente un 20% evolucionan a formas graves. Los síntomas más frecuentes incluyen fiebre (90%), tos (76%), y dolor muscular (44%). Síntomas menos frecuentes son anosmia, expectoración (28%), cefalea (8%) y diarrea (3%). La presencia de neumonía con infiltrados bilaterales, o presencia de consolidación en la radiología es muy frecuente en los pacientes sintomáticos. Los cambios analíticos iniciales incluyen linfopenia y leucopenia, aumento de LDH, transaminitis, PCR y proteinuria. Las complicaciones incluyen neumonía grave, síndrome de distrés respiratorio agudo, alteraciones cardíacas y sobreinfección respiratoria.
Las embarazadas no parecen tener una mayor susceptibilidad para contraer la infección, ni para presentar complicaciones graves, pero los datos existentes son limitados. En todo caso, las complicaciones en una gestante deberían ser identificadas y tratadas de forma precoz. Además se debería considerar la presencia de comorbilidades comoHTA o DM pregestacionales, enfermedades cardiopulmonares, renales estadíos III-IV, inmunosupresión (trasplantadas, infección VIH < 350 CD4, tratamientos inmunosupresores o tratamiento con corticoides equivalentes a > 20 mg prednisona durante > 2 semanas).
1.3. Complicaciones fetales:
Los datos actuales no sugieren un mayor riesgo de aborto o perdida gestacional precoz en gestantes con COVID-19. Los resultados previos en infectadas por SARS-CoV y MERS-CoV no demostraron tampoco una relación causal clara con estas complicaciones.
No existe evidencia clara de transmisión intrauterina y si la hay sería infrecuente. En esta situación, parece poco probable que la infección por COVID-19 pueda producir defectos congénitos.
Han sido descritos casos de parto prematuro en mujeres con infección por COVID-19, y también se objetivó en infecciones maternas por SARS-CoV y MERS-CoV. La mayoría de los casos reportados, son secundarios a prematuridad inducida por complicaciones respiratorias y para preservar la salud materna. Sin embargo, en estudios amplios en gestantes con otros tipos de neumonía vírica se ha evidenciado un riesgo incrementado de parto prematuro, CIR y de pérdida de bienestar fetal intraparto (ISUOG), no obstante, existe poca evidencia de estas asociaciones en el SARS-CoV-2.
1.4 Trabajo de parto:
Los datos publicados al respecto aún son limitados. Las recomendaciones están basadas en los datos sobre riesgos de transmisión viral de SARS-CoV-2 y otros virus similares, combinados con la experiencia reciente de las unidades de maternidad que han tratado pacientes con COVID-19, y son aplicables a mujeres con sospecha o infección confirmada de COVID-19.
La analgesia con técnicas neuroaxiales, administrada para el trabajo de parto, esta recomendada para las pacientes con sospecha o confirmación de COVID-19. Esta reduce la necesidad de anestesia general en caso de urgencia. No hay evidencia de que la analgesia o anestesia epidural o espinal esté contraindicada por la presencia de coronavirus.
Para reducir al máximo la posibilidad de intervenir enfermos infectados se ha definido el siguiente protocolo de cribado para descartar, en la medida de lo posible con las pruebas de que se dispone, la infección.
Se deberá hacer despistaje de COVID-19 a todas ellas, tanto para su protección como para la de los profesionales que las atenderán.
2. Cribado preoperatorio de COVID-19 en pacientes embarazadas que ingresan por alguna causa obstétrica.
La realización y valoración de los resultados del cribado para COVID-19, correrá a cargo del servicio quirúrgico correspondiente, así como la comunicación al resto de servicios que puedan estar implicados en la atención a la paciente.
A toda paciente que requiera ingreso programado por motivos obstétricos (inducción de parto, cesárea programada, versión cefálica, etc…) se le realizará un frotis-PCR y serología 24 horas antes de la intervención programada.
A toda paciente que requiera ingreso urgente por motivos obstétricos (trabajo de parto, metrorragia, rotura prematura de membranas, amenaza de parto prematuro,…), se le realizará un frotis-PCR urgente + serología en el mismo box donde se recibe al ingreso con las medidas de aislamiento y procedimientos diagnósticos que corresponden a la COVID-19 y se tratará como “caso con criterios de investigación”. (Ver apartado 5).
El personal de medicina maternofetal no deberá actuar hasta que la paciente esté convenientemente aislada y el sanitario protegido con el EPI adecuado.
La paciente permanecerá en régimen de aislamiento de contacto y gotas hasta que se pueda descartar el caso.
Sin embargo, un procedimiento obstétrico urgente no será demorado para la obtención de muestras respiratorias ni para realizar protocolo diagnóstico de COVID-19. En este caso, se tratará a la paciente como “Caso sospechoso” (ver apartado 5), y se procederá con lasmedidas de protección adecuadas
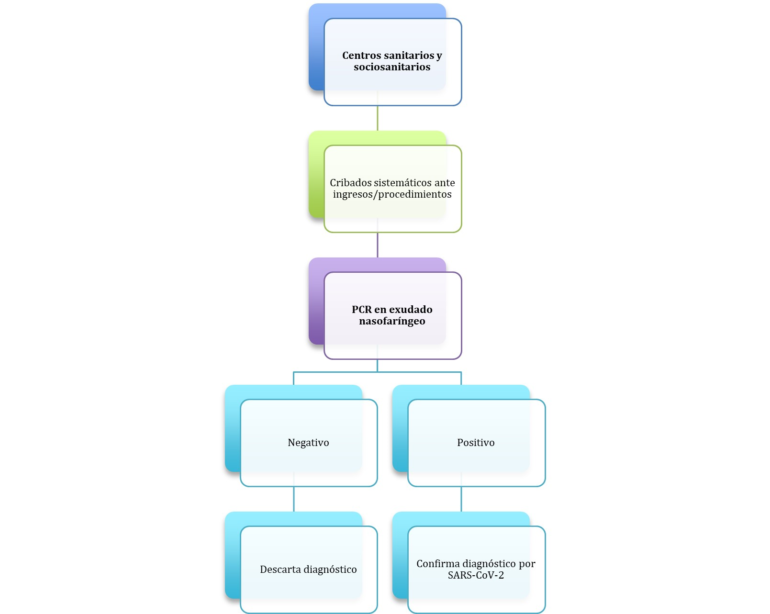
COMPROBACION DE CRIBADO DE COVID-19 AL INGRESO DE LA PACIENTE OBSTÉTRICA (por el Sº quirúrgico):
– Cribado de persona asintomática a su ingreso en el hospital:
Figura 1.
– Interpretación de test serológicos:
No se recomienda actualmente la realización de cribados mediante la realización de pruebas serológicas, por las dificultades de interpretación de los resultados en personas asintomáticas y de bajo riesgo y las implicaciones en su manejo. En cualquier caso, si se realizase, la interpretación de los resultados de estas pruebas y las actuaciones a seguir se indican en la siguiente tabla:
Tabla 1.
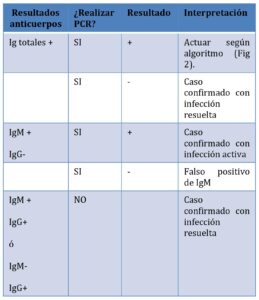
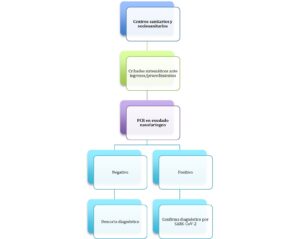
Figura 2.
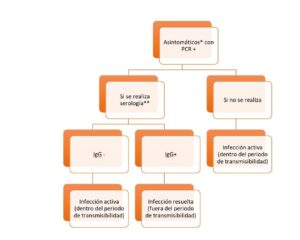
**Serología de alto rendimiento: ELISA, CLIA, ECLIA o técnicas similares. Para esta interpretación serológica no se tendrá en cuenta el resultado de la IgM ni de la IgA.
Figura 2. Interpretación de un estudio serológico en paciente asintomático con PCR +. Modificado de última actualización según Protocolo 18 de diciembre 2020/MINISTERIO SANIDAD (5).
– Criterios de sospecha de infección(en ausencia de alteraciones previas del cribado):
- Linfocitos <1000/mL.
- Fibrinógeno>400 g/L
- LDH>300 UI/L
- Proteína C reactiva >10 mg/L
- Elevación de ferritina μg/L
- Elevación de D- dímero ng/ml
3. Solicitud de anestesia neuroaxial al servicio de Anestesiología, Reanimación y Terapéutica del Dolor.
Se avisará al servicio de Anestesiología con los resultados del cribado para COVID-19, analítica completa (3º trimestre), y consentimientos informados entregados a la paciente (la paciente tendrá tiempo de leerlo hasta que el anestesiólogo se ponga en contacto con ella).
Para la realización de las técnicas de analgesia para el parto, será conveniente disponer de los resultados de estas pruebas y lograr la actuación con los mayores niveles de seguridad tanto para la paciente como para los profesionales. En cualquier caso, el no disponer de los resultados no es un motivo de no realización de la técnica si las circunstancias clínicas, individualizadas para cada paciente por los sanitarios que la atienden, así lo consideran.
Check list antes de llamar a anestesia, con :
1.Resultados de las pruebas de cribado para COVID-19
2. Resultados de la analítica completa (hemograma, bioquímica y coagulación)
3. Consentimiento informado de anestesia neuroaxial y anestesia general con el anexo COVID-19, leído y firmado por la paciente. Se entregará el documento por el personal de paritorio, para que la paciente lo lea y conozca, dado que durante la pandemia COVID no hay consulta presencial de preanestesia. En su lugar, se realiza una consulta telefónica donde el Anestesiólogo informará a la paciente sobre la técnica y las circunstancias que la situación epidemiológica provocada por el coronavirus implica, a la hora de tener que realizar un cribado, con pruebas PCR.
En caso de procedimiento obstétrico urgente , si:
–La paciente no tiene extraídas las muestras de cribado de COVID-19 ó
– Los resultados están pendientes,
se avisará al servicio de Anestesiología, especificando la situación de la paciente y se tratará como “Caso sospechoso”. (Ver apartado 5).
En caso de técnica epidural no demorable:
Se recomienda disponer de los resultados del cribado para COVID-19 previa realización de analgesia epidural, con el fin de conocer los posibles riesgos individuales de la paciente y, reducir al máximo el posible contagio del personal sanitario.
En caso de no ser posible la demora, se realizará una valoración conjunta del servicio de Anestesiología junto con el Servicio de Ginecología y Obstetricia de los riesgos y beneficios de no retrasar la técnica hasta la obtención de los resultados, según las características individuales de cada paciente. Asimismo, se informará a la paciente de los riesgos de realizar la técnica sin conocer los resultados del cribado para COVID-19:
- Se tratará como “caso sospechoso” (ver apartado 5).
- Se le explicarán los posibles riesgos o complicaciones que puedan derivar de la técnica: mayor dificultad en la misma, con empeoramiento de la destreza manual en relación con los EPIs, y probabilidad aumentada de complicaciones que pudieran derivar de ella.
- La paciente debe comprender las implicaciones y aceptar la realización de la técnica neuroaxial.
4. Valoración preanestésica por parte del servicio de Anestesiología:
El servicio de Anestesiología acudirá al paritorio, tras la comprobación de los resultados del cribado para COVID-19 y el resto de resultados analíticos.
Realizará la comprobación de la firma del consentimiento informado para anestesia neuroaxial y/o general y el correspondiente anexo COVID-19, y, entrevistará a la paciente previa realización de la técnica para aclararle cualquier duda.
5. Realización de técnica neuroaxial
– Caso sospechoso: Se tratará como sospechosa a toda paciente que no se haya podido comprobar el resultado del cribado para COVID-19, previa realización de cualquier técnica. El anestesiólogo que realice la técnica, se protegerá con un EPI completo (traje, doble guante estéril, mascarilla FFP2, mascarilla quirúrgica y gafas)
– Caso confirmado para COVID-19:El anestesiólogo que realice la técnica, se protegerá conEPI completo (traje, doble guante estéril, mascarilla FFP3, mascarilla quirúrgica y gafas)
– Caso negativo para COVID-19: El anestesiólogo que realice la técnica, se protegerá con bata impermeable, guante estéril, mascarilla FFP2 y mascarilla quirúrgica.
ANEXO 1. Recomendaciones anestésicas en pacientes obstétricas con sospecha o diagnóstico de COVID-19. (Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor(SEDAR))(1)
1. Ante la sospecha o la confirmación de una infección por corona virus 2019-nCoV en una paciente embarazada, tendrían que adoptarse medidas de aislamiento, siguiendo las mismas recomendaciones que en pacientes infectados no gestantes. En el periodo periparto, la parturienta debería realizar su periodo de dilatación y/o parto y recuperación postparto en las mismas condiciones de aislamiento.
2. La analgesia neuroaxial (epidural o combinada), se aconseja si existe el mínimo riesgo de cesárea.
3. No se recomienda el uso de técnicas de analgesia inhalatoria por el elevado riesgo de diseminación aérea del virus.
4. Las técnicas analgésicas intravenosas con remifentanilo, requieren una vigilancia estrecha y directa por el anestesiólogo y pueden incrementar el riesgo de transmisión al personal, además de aumentar el riesgo de hipoxia en una paciente con neumonía.
5. La anestesia general es un procedimiento de alto riesgo y por lo tanto no se recomienda para la cesárea.
6. La anestesia neuroaxial (espinal, epidural o combinada) es la técnica recomendada para la cesárea.
7 . En caso de anestesia general, se deben seguir las recomendaciones generales, en términos de manipulación de la vía aérea en estos casos y referidos en los protocolos vigentes (preoxigenación, secuencia de inducción rápida, intubación con videolaringoscopio por parte de la persona más experta, etc.) y con protección adecuada del personal de quirófano.
8. En pacientes graves, no se recomienda el uso de ventilación no invasiva ni gafas de alto flujo, debido al elevado riesgo de transmisión del virus. (Nota: al momento de realizarse este documento era muy alta la incertidumbre asociada a la eficacia y seguridad de la terapia de alto flujo con cánula nasal y ventilación mecánica no invasiva. Es importante tener en cuenta que se encuentran en curso estudios experimentales al respecto).
9. Los procedimientos quirúrgicos en pacientes obstétricas deben planearse y coordinarse en un equipo multidisciplinar, con la mayor anticipación posible. Las mujeres no deben enviarse a una sala general de recuperación postanestésica para así evitar la transmisión del virus a otros pacientes y/o profesionales sanitarios.
10. No existe evidencia actual respecto a la seguridad neonatal, aunque se han descrito varios casos de transmisión neonatal de la enfermedad. La comunicación con el equipo pediátrico es esencial para planificar el cuidado del neonato desde el nacimiento.
11. La protección personal es una prioridad: Las mascarillas respiratorias N95 (EEUU) o FFP2, FFP3 (Europa) son obligatorias durante la manipulación de la vía aérea, así como guantes, traje o bata impermeable y gafas, de acuerdo a las recomendaciones de la OMS y Ministerio de Sanidad. Las técnicas de anestesia regional deben realizarse con las mismas medidas de protección que una anestesia general.
Bibliografía
- E.Guasch, N Brogly, S.Manrique. Recomendaciones prácticas en la paciente obstétrica con infección por COVID 19. Rev Esp Anestesiol Reanim. 2020. 67 (8): 438-445. https://doi.org/10.1016/j.redar.2020.06.009 (HTML)
- Ministerio_de_sanidad. Manejo de la mujer embarazada y el recién nacido con COVID-19. (2020).
- Bampoe, S., Odor, P.M., Lucas, D.N., Novel coronavirus SARS-CoV-2 and COVID-19. Practice recommendations for obstetric anaesthesia: what we have learned thus far, Int J Obstet Anesth. 2020.43,1-8. https://doi.org/10.1016/j.ijoa.2020.04.006.
- J.S.E. Lee, R.W.L. Goy, B.L. Sng, E. Lew Considerations and strategies in the organisation of obstetric anaesthesia care during the 2019 COVID-19 outbreak in Singapore. Department of Women’s Anaesthesia, KK Women’s and Children’s Hospital, Singapore. Int Obstet Anesth. 2020. 43,114-117. https://doi.org/10.1016/j.ijoa.2020.04.003 (HTML)
- Ministerio_de_sanidad. Estrategia de detección precoz, vigilancia y control de COVID-19. Ministerio de Sanidad. (2020).