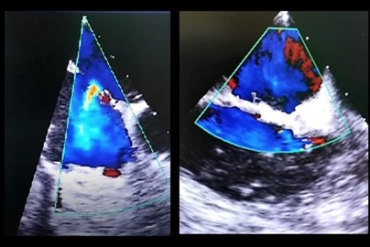
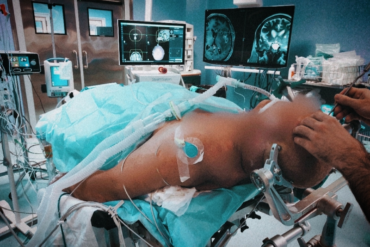
Retos anestésicos en paciente con síndrome de plaqueta gris para cirugía cardíaca.
El Síndrome de plaqueta gris es una enfermedad muy infrecuente (<1:1000000) y poco conocida. No existen protocolos de actuación y el manejo se basa en los escasos casos clínicos reportados. La trasfusión de hemoderivados, los antifibrinolíticos como el ácido tranexámico y la desmopresina han demostrado ser fármacos útiles para el control de la hemorragia. Las intervenciones quirúrgicas en pacientes con Síndrome de Plaqueta gris suponen un reto anestésico-quirúrgico debido a las escasas experiencias previas y al alto riesgo hemorrágico.