
JP Nolan et al. /Resuscitation 81S (2010) e1-e25
El European Resuscitation Council (ERC) y la American Heart Association (AHA) han actualizado sus guías de actuación on-line y, simultáneamente, las han publicado en las revistas Resuscitation y Circulation respectivamente.
Con una periodicidad semanal iremos publicando un resumen con las modificaciones en cada uno de los principales apartados:
- Soporte Vital Básico
- Terapias Eléctricas
- Soporte Vital Avanzado
- Síndrome Coronario Agudo
- Soporte Vital Pediátrico
- Reanimación Neonatal
- Educación, Implementación y Equipos
Para iniciar la serie de publicaciones, Francisco Javier García Vega, anterior secretario del consejo español de RCP, coordinador del programa de asistencia cardiovascular de urgencia de la American Heart Association (AHA) cuando se implantó en España a traves de la sociedad SEMES y miembro del grupo de expertos de la AHA en las últimas conferencias ILCORD, explica como se ha realizado el proceso de revisión de la evidencia científica para esta última conferencia 2010 y como se clasifican las recomendaciones.
Marta Bernardino Santos Anestesia y Reanimación. Hospital Universitario Fundación Alcorcón [email protected]Guidelines de RCP. La evidencia científica en el ILCOR-2010
La evidencia científica del ILCOR se fundamenta en la revisión y evaluación de la mayor información posible publicada en la bibliografía mundial.
Los revisiones se encargan a grupos de expertos de todo el mundo que son propuestos por los diferentes organismos que componen el ILCOR, a saber: AHA (American Heart Association), ERC (European Resuscitation Council), Australian Resuscitation Council, Heart and Stroke Foundation of Canada, Fundación Interamericana del Corazón, New Zealand Resuscitation Council, Resuscitation Council of South Africa, y el Resuscitation Council of Asia (que incluye actualmente a Japón, Corea, Singapur y Taiwan).
Hay 6 Grupos de Trabajo, cada uno encargado de una disciplina, en los que se agrupan todos los temas (Topics) que se han estudiado:
- Síndrome Coronario Agudo (ACS)
- Soporte Vital Avanzado (ALS)
- Soporte Vital Básico (BLS)
- Educación, Implementación y Equipos (EIT)
- Soporte Vital Neonatal (NRP)
- Soporte Vital Pediátrico (PLS)
En cada disciplina también hay diferentes categorías (vía aérea, circulación, EKG, fármacos, etc.)
La metodología es similar a la que utilizan las Agencias de Evaluación de Tecnologías Sanitarias en todo el mundo, mediante la realización de revisiones sistemáticas de la literatura internacional de los diferentes temas. Las búsquedas bibliográficas se realizan en las principales bases de datos: Pubmed (base de datos de Medline), Embase (base de Index Medicus), la librería de la Cochrane (de revisiones sistemáticas), y en la Master Librery de la AHA (una de las mayores bases de datos mundial de artículos relacionados con RCP y Cardiología).
Lo primero es clasificar los estudios según sus niveles de evidencia.
Niveles de Evidencia:
Los Niveles de Evidencia (LOE según las siglas en ingles) utilizados por el ILCOR para la revisión de la ciencia en Reanimación Cardiopulmonar (RCP) de 2010 han variado con respecto a los del año 2005. Estos niveles han sido actualizados para mejorar la valoración de lo publicado que está disponible.
Los niveles que se van a utilizar se dividen en tres grandes categorías, dependiendo del tipo de tema que se estudia o la pregunta que se hace. Según se refieran a una intervención o tratamiento, a un tema referente al diagnóstico o si se analiza el pronóstico de los pacientes con una PCR o Emergencia Cardiorrespiratoria. Los LOEs se enumeran del 1 al 5 (en las anteriores recomendaciones se hacia del 1 al 8), siendo los de LOE 1 los mejores estudios y los de LOE 5 los peores.
Se han clasificado entonces todos los temas según estos tres grupos:
- Los niveles de evidencia de estudios de evaluación de las intervenciones (LOE 1 a 5)
- Los niveles de evidencia de estudios que evalúan el pronóstico (LOE P1 a P5)
- Los niveles de evidencia de estudios de evaluación de diagnóstico (LOE D1 a D5)
Esta clasificación se basa en el principio de que los altos niveles de evidencia se asignan a los estudios que minimizan el riesgo de sesgo, y al mismo tiempo, se ofrece la oportunidad de incluir los estudios que no están directamente relacionadas con la pregunta que se hace (es decir, que permite la extrapolación de la información de diferentes poblaciones, estudios con animales, etc).
1.- Los niveles de evidencia de estudios de evaluación de las intervenciones son:
- LOE 1: Ensayos controlados aleatorios (o meta-análisis de los ECA). Estos estudios recogen datos de forma prospectiva, aleatoria y asignar los pacientes a la intervención o al de control.
- LOE 2: Los estudios con controles concurrentes sin asignación al azar (por ejemplo, «pseudo» aleatorios). Estos estudios pueden ser: Experimentales, en los cuales los pacientes se asignan a los grupos de intervención o control de forma simultánea, pero de forma no aleatoria (incluidos los pseudo-azar: por ejemplo. días alternos, día de la semana, etc); u Observacionales, incluida la cohorte y los estudios de casos y controles (un meta-análisis de este tipo de estudios se ha concedido también una LOE = 2).
- LOE 3: Los estudios que utilizan un control a posteriori. Estos estudios utilizan los pacientes de control que han sido seleccionados de un período posterior en el tiempo al grupo de intervención.
- LOE 4: los estudios sin un grupo control (por ejemplo, series de casos). Un solo grupo de personas expuestas a la intervención (factor en estudio), pero sin un grupo control.
- LOE 5: Los estudios no directamente relacionados con los pacientes y/o la población que interesa en concreto (por ejemplo, diferentes pacientes y población, modelos animales, modelos mecánicos, etc). En s este nivel se pueden incluir estudios de alta calidad (incluso ECAs).
2.- Los niveles de evidencia de los estudios que evalúan el pronóstico se basan en los siguientes:
- LOE P1: estudios de cohortes (o meta-análisis de estudios de cohorte de inicio), o la validación de reglas de decisión clínica (CDR),
- LOE P2: Seguimiento de los grupos de control sin tratamiento en los ECA (o meta-análisis de estudios de seguimiento) o derivación de CDR.
- LOE P3: Los estudios retrospectivos de cohortes
- LOE P4: Las series de casos
- LOE P5: Los estudios no directamente relacionados con el paciente en particular y la población (por ejemplo, diferentes tipos de pacientes y la población, los modelos animales, modelos mecánicos, etc)
3.- Los niveles de evidencia de estudios de evaluación de diagnóstico son:
- LOE D1: Validación de los estudios de cohortes (o meta-análisis de validación de estudios de cohortes), o la validación de la regla de decisión clínica (CDR)
- LOE D2: Estudio exploratorio de cohortes (o meta-análisis de estudios de seguimiento), o derivación de CDR, o un CDR validado en una fracción de la muestra sólo
- LOE D3: caso de estudio de control de diagnóstico
- LOE D4: Estudio de rendimiento diagnóstico (no estándar)
- LOE D5: Los estudios no directamente relacionados con el paciente en particular y la población (por ejemplo, diferentes tipos de pacientes y la población, los realizados con animales, los que utilizan modelos mecánicos, etc)
Una vez realizada la puntuación según los LOEs de los diferentes estudios, se analiza la calidad metodológica de los mismos, clasificándolos en: Estudios de buena calidad (Good), estudios de calidad justa (Fair) y aquellos de calidad pobre (Poor). En este apartado se analizan los estudios en cuanto a los sesgos que presentan, el tamaño de las muestras o número de pacientes, conclusiones acordes con los resultados, etc.
Hecho esto, se incluyen en unas tablas de evidencia que también son de tres tipos, según los estudios confirmen o este a favor de la pregunta inicial (evidence supporting) (Tabla 1); no aporten nada a favor o en contra, es decir tengan una evidencia denominada neutra (evidence neutral); o por último la evidencia encontrada se oponga a la pregunta planteada (evidence opposing).
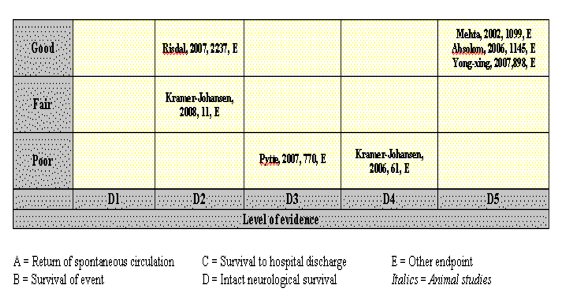
Tabla 1. Ejemplo de TABLA DE EVIDENCIA. (Hoja de trabajo relacionada con diagnóstico)
Tras este exhaustivo análisis, realizado por los diferentes autores de las hojas de trabajo (Worksheets), los grupos de trabajo de cada disciplina concluyen definitivamente el grado de recomendación de cada tema tratado y con ellos se elaboran las Guidelines definitivas (Tabla 2).
Tabla 2. Explicación de las Clases de Recomendación
| CLASE DE RECOMENDACIÓN | Definición | LOE |
| I | Definitivamente recomendable |
Debe de ser utilizadaUn estudio o más de nivel 1, buena calidad y consistencia positivaIIaAceptable y útil
Tto. de elecciónBuena evidencia positiva. Sin dañoIIbAceptable y útil
Tto. alternativoEvidencia justa. Sin dañoIIINo aceptable, no útil, puede ser perjudicialSin evidencia positiva. Estudios que confirman dañoIndeterminadaSin evidencia suficienteEstudios contradictorios o en proceso
Fco. Javier García Vega Servicio de Medicina Interna Complejo Hospitalario Universitario de Vigo (CHUVI)




excelente información