Pablo García Pimentel 1
Marta Bernardino Santos 2
A pesar de los importantes avances en la prevención, la parada cardíaca (PCR) continua siendo una causa importante de mortalidad y morbilidad en muchos países del mundo. Existen una serie de acciones que, en su conjunto, se denominan“ Cadena de Supervivencia“ que han demostrado que, si se realizan correctamente, las posibilidades de supervivencia tras una PCR presenciada extrahospitalaria se aproximan al 50% (1).
La“ Cadena de Supervivencia“ para el paciente adulto está formada por los siguientes eslabones:
– Reconocimiento inmediato de la PCR y activación del sistema de emergencias (SEM).
– Reanimación cardiopulmonar (RCP) precoz.
– Desfibrilación lo antes posible si estuviese indicada.
– Soporte Vital Avanzado.
– Cuidados post-reanimación.
El Soporte Vital Básico (SVB) incluye los tres primeros eslabones de esta cadena (Reconocimiento de la PCR y activación del SEM, RCP y Desfibrilación precoz).
Para resumir las principales modificaciones en SVB tras la última conferencia del International Liaison Committe on Resuscitation (ILCOR) 2.010 hemos revisado el documento internacional de consenso (1) y las guías publicadas tanto por el European Resuscitation Council (ERC) (3) como por la American Heart Association (AHA) (2) y las hemos agrupado en los siguientes apartados:
– Reconocimiento de la parada cardiocirculatoria.
– Compresiones torácicas.
– Vía aérea y ventilación.
– Secuencia compresiones-ventilaciones.
– Desfibrilador automático.
– Algoritmos de ambas sociedades.
Las recomendaciones se clasifican en I, IIA, IIB, III e Indeterminada, y el nivel de evidencia científica que las respalda desde LOE 1-5.
Reconocimiento de la parada cardiocirculatoria
El reconocimiento inmediato de la parada es el paso clave para la activación del sistema de respuesta de emergencias y el inicio precoz del tratamiento (clase IIA LOE D5).
Ya que las víctimas de un paro cardíaco pueden tener un corto periodo de respiraciones agónicas (gasping) ó movimientos similares a convulsiones, las actuales recomendaciones ponen de manifiesto la importancia del operador telefónico que recibe la llamada, quien debe estar entrenado para identificar y reconocer estos signos (clase I LOE D5).
Respecto al profesional de la salud, debe comprobar muy brevemente que no hay respiración ó ésta no es normal (jadeos, boqueos, gasping) a la vez que valora que la víctima no responde, activa el sistema de emergencias y pide un Desfibrilador Automático (DEA). Esta comprobación debe ir seguida de una rápida verificación (no más de 10 segundos) de si hay pulso o no (clase IIA LOE D5), para comenzar de inmediato la RCP y utilizar el DEA en cuanto lo tenga disponible.
El ILCOR, AHA y ERC coinciden plenamente en este punto, sin apenas modificar las recomendaciones del 2.005, otorgando únicamente un mayor énfasis al inicio precóz de la RCP, comenzando por las compresiones torácicas ante la mínima duda y sin perder tiempo en comprobaciones (clase IIA LOE D5)
Compresiones torácicas
Se subraya la importancia de las compresiones torácicas de alta calidad (clase IIB LOE 1). El ILCOR y la AHA introducen algunos matices nuevos, ya que describen que deben ser:
– De profundidad adecuada, descendiendo el esternón de un adulto al menos 5 cm. (clase IIA LOE 4 y LOE 5) (Guías del 2.005: unos 4-5 cm.).
– Con una frecuencia de al menos 100/min. (clase IIA LOE 4) (Guías del 2.005: aproximadamente 100/min.).
– Permitiendo una expansión completa del tórax entre una compresión y la siguiente (clase IIA LOE 4 y LOE 5).
– Con una duración similar entre compresión-expansión.
– Reduciendo al mínimo las interrupciones (menos de 10 segundos) entre los ciclos (clase IIA LOE 5).
El ERC no modifica las directrices del 2.005, las compresiones deben ser de unos 4-5 cm de profundidad sin superar los 6 cm., y con una frecuencia de al menos 100/min. sin superar las 120/min.
Vía aérea y ventilaciones
El ILCOR y la AHA eliminan de sus recomendaciones la indicación de“ observar, escuchar y sentir la respiración“. Recomiendan que, a la vez que se valoran los signos de paro cardíaco, se examine la respiración.
La indicación de“ observar, escuchar y sentir la respiración“ está conservada por el ERC, aunque puntualiza que no debe superar los 10 segundos debido a la mayor importancia del inicio precoz de las compresiones.
En el resto de maniobras relacionadas con apertura de la vía aérea ó ventilación no hay modificaciones. Tras aplicar las 30 compresiones el reanimador único abrirá la vía aérea y administrará 2 ventilaciones.
Las maniobras de apertura de la vía aérea se mantienen como frente-mentón (clase IIA LOE 4) o tracción mandibular ante la sospecha de lesión en la columna cervical (clase IIB LOE 4). Si la respiración inicial no hace que el pecho se eleve, hay que buscar un cuerpo extraño u obstrucción en la vía aérea de la víctima.
Se sigue describiendo sin modificaciones la ventilación boca a boca (con ó sin dispositivo de barrera), ventilación con bolsa y mascarilla ó el uso de dispositivos avanzados siempre que se haya recibido el correcto entrenamiento.
El volumen de las ventilaciones (600 ml. aproximadamente ó hasta que se empiece a elevar el tórax) y la duración (1 segundo cada ventilación y no superior a 5 segundos las 2 respiraciones) (clase IIA LOE 5) se mantiene y se sigue considerando perjudicial la hiperventilación (clase III LOE 4) .
La AHA no recomienda usar la presión cricoidea de manera habitual, ya que podría dificultar la ventilación (clase III LOE 1).
Secuencia de compresiones-ventilaciones
La relación compresiones-ventilaciones de 30:2 sigue siendo la recomendada por todas las guías (clase IIB LOE 4), pero respecto a cuándo iniciar las compresiones sí ha habido modificaciones en relación a las guías 2.005.
La AHA introduce una nueva secuencia C-A-B en lugar de la clásica A-B-C. Se recomienda, tras valorar rápidamente que el paciente no responde y no respira adecuadamente, iniciar RCP (30:2) comenzando por las compresiones torácicas. Desaparecen del algoritmo la apertura de la vía aérea y las 2 ventilaciones de rescate.
Estas modificaciones se basan en múltiples estudios (4-11), que demuestran que el retraso o la interrupción de las compresiones torácicas disminuye la supervivencia (clase IIB LOE 1 y 4).
Una vez colocado un dispositivo avanzado para la vía aérea, las compresiones pueden ser continuas y no tienen que coordinarse con la ventilación, realizándose en este caso 1 ventilación cada 6 u 8 segundos (aproximadamente unas 8-10 por minuto) y compresiones al ritmo de al menos 100/minuto (clase IIA LOE 1).
También se mantiene la recomendación de realizar maniobras de RCP sólo con compresiones torácicas en el caso de no ser posible realizar ventilaciones, ya que el resultado puede ser tan efectivo como la combinación de ventilaciones-compresiones en los primeros minutos (las reservas de oxígeno se agotan a los 2-4 minutos), y claramente superior que el resultado de no dar RCP (clase IIA LOE 4).
Desfibrilador Automático
No se han introducido grandes cambios en lo referente al uso del DEA.
Continúa la indicación de conectar y usar el DEA lo más rápido posible en cuanto esté disponible como tercer eslabón en la cadena de SVB, permitiendo el análisis del ritmo cardíaco y la administración de un choque eléctrico en el caso de existir un ritmo desfibrilable (clase I LOE 1 y 2), aumentando mucho la tasa de éxito si éste se realiza en los primeros 3-5 minutos.
Tras la descarga se reanudarán inmediatamente las maniobras de RCP (30:2), comenzando por las compresiones torácicas durante 2 minutos hasta el nuevo análisis de ritmo que indique el DEA. Se sigue enfatizando en la necesidad de reducir el tiempo entre la última compresión y la administración de una descarga y la reanudación de las compresiones inmediatamente después de la descarga.
En el medio intrahospitalario, en PCR presenciadas y en reanimadores no sanitarios, se debe utilizar el DEA en cuanto se tenga disponible (Clase IIA LOEC). No hay pruebas suficientes para recomendar a favor o en contra de retrasar la desfibrilación para proporcionar un ciclo de RCP (2 minutos) en pacientes con FV/TV sin pulso en el ambiente extrahospitalario.
Algoritmos de SVB de ambas sociedades
Todas las guías hacen un mayor hincapié en practicar la RCP como un equipo, en el que cada miembro tenga un papel fundamental. Se recomienda el relevo del reanimador que realiza las compresiones cada 2 minutos aproximadamente para evitar la fatiga (clase IIA LOE 1).
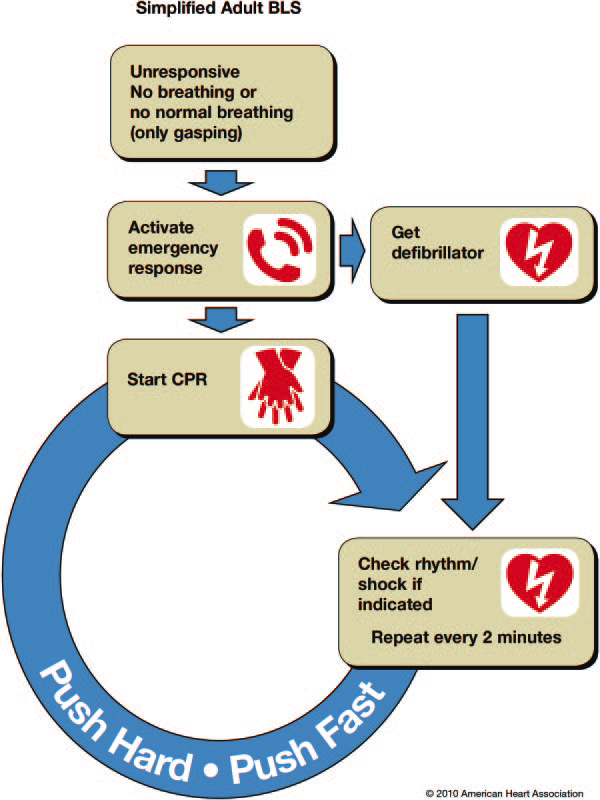
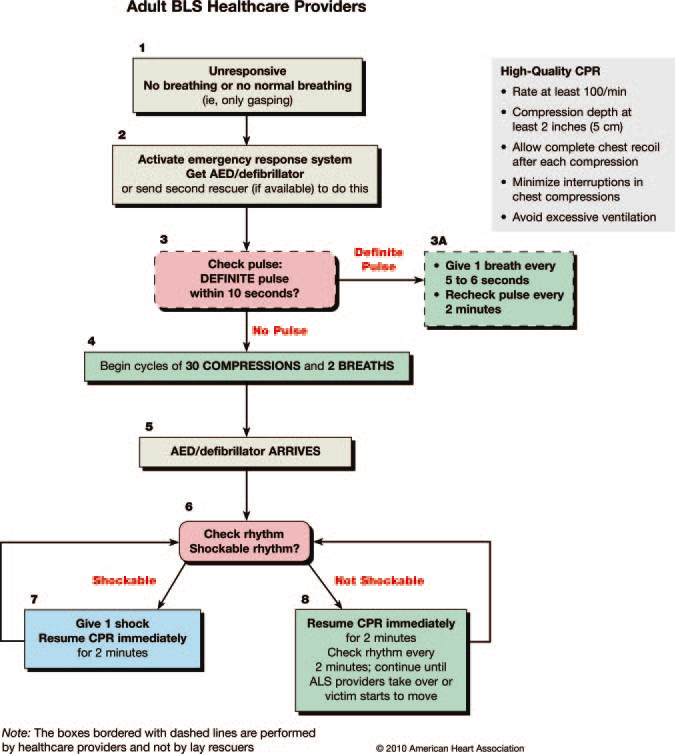
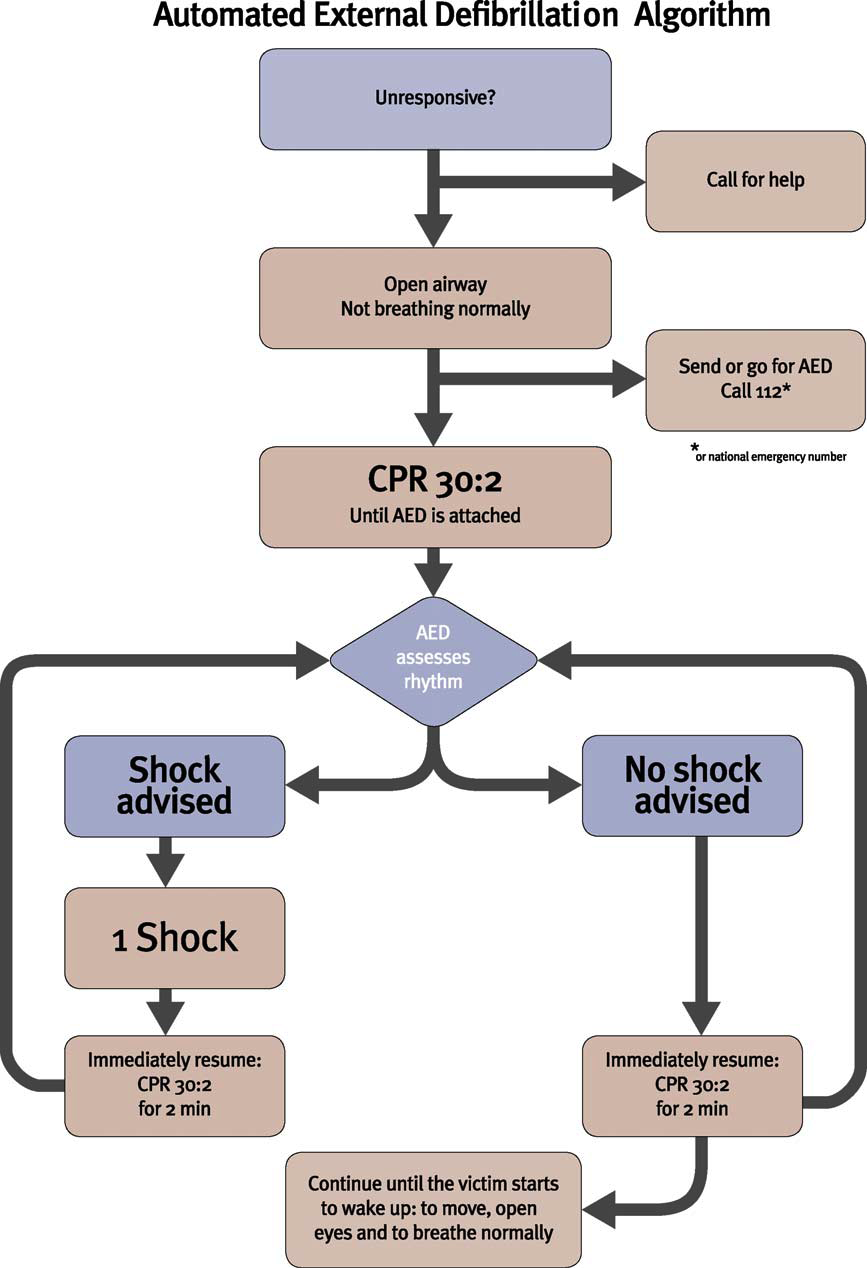
A continuación se muestran como quedan los algoritmos de SVB para el adulto propuestos por las guías 2.010 AHA y ERC:
SVB
American Heart Association 2.010
Basic Life Support Algorithm
American Heart Associattion 2.010
AED Algorithm
European Resuscitation Council 2.010
Referencias
1.- Nolan JP et al. 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Resuscitation 2010;81S:e1-e25. (PubMed)
2.- Berg R. et al. Adult Basic Life Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010;122:S685-S705. (PubMed) (pdf)
3.- Nolan JP et al. European Resuscitation Council Guidelines for Resuscitation 2010. Resuscitation 2010;81:1219-1276. (PubMed)
4.- Berg RA, Sanders AB, Kern KB, Hilwig RW, Heidenreich JW, Porter ME, Ewy GA. Adverse hemodynamic effects of interrupting chest compressions for rescue breathing during cardiopulmonary resuscitation for ventricular fibrillation cardiac arrest. Circulation. 2001;104:2465““2470. (PubMed) (pdf)
5.- Aufderheide TP, Sigurdsson G, Pirrallo RG, Yannopoulos D, McKnite S, von Briesen C, Sparks CW, Conrad CJ, Provo TA, Lurie KG. Hyperventilation-induced hypotension during cardiopulmonary resuscitation. Circulation. 2004;109:1960““1965 (PubMed) (pdf)
6.- Wang HE, Simeone SJ, Weaver MD, Callaway CW. Interruptions in cardiopulmonary resuscitation from paramedic endotracheal intubation. Ann Emerg Med. 2009;54:645““652 e641. (PubMed)
7.- Kern KB, Hilwig RW, Berg RA, Sanders AB, Ewy GA. Importance of continuous chest compressions during cardiopulmonary resuscitation: improved outcome during a simulated single lay-rescuer scenario. Circulation. 2002;105:645““649. (PubMed) (pdf)
8.- Wik L, Kramer-Johansen J, Myklebust H, Sorebo H, Svensson L, Fellows B, Steen PA. Quality of cardiopulmonary resuscitation during out-of-hospital cardiac arrest. JAMA. 2005;293:299““304. (PubMed) (pdf)
9.- Valenzuela TD, Kern KB, Clark LL, Berg RA, Berg MD, Berg DD, Hilwig RW, Otto CW, Newburn D, Ewy GA. Interruptions of chest compressions during emergency medical systems resuscitation. Circulation. 2005;112:1259““1265. (PubMed) (pdf)
10.- Garza AG, Gratton MC, Salomone JA, Lindholm D, McElroy J, Archer R. Improved patient survival using a modified resuscitation protocol for out-of-hospital cardiac arrest. Circulation. 2009;119:2597““2605. (PubMed) (pdf)
11.- Sayre MR, Berg RA, Cave DM, Page RL, Potts J, White RD. Hands-only (compression-only) cardiopulmonary resuscitation: a call to action for bystander response to adults who experience out-of-hospital sudden cardiac arrest: a science advisory for the public from the American Heart Association Emergency Cardiovascular Care Committee. Circulation. 2008;117:2162““2167. (PubMed) (pdf)
1 Pablo García Pimentel Médico Residente 2 Marta Bernardino Santos Médico Adjunto Servicio de Anestesiología y Reanimación Hospital Universitario Fundación Alcorcón (Madrid) Correo de contacto: [email protected]





Excelente y útil artículo que resume perfectamente las últimas aportaciones al tema. Sobre todo me ha gustado el énfasis que reflejáis en asignar los niveles de evidencia a cada recomendación. Con todo me hago unas preguntas a nivel personal para que podamos discutirlas en este foro.
Parece, que el asegurar la vía aérea en una PCR va quedando en un discreto segundo plano, el motivo de esto, ¿cual es?
¿Será por que el control de dicha vía es un tema difícil, y requiere de una especialización marcada que no todos pueden desarrollar ?.
Me preocupa la educación sanitaria que dichas recomendaciones puedan dar al médico en general, en la que impresiona la idea que la ventilación y el asegurar la vía aérea y un adecuado aporte de oxigeno es algo secundario…(Primero da masaje , ya nos preocuparemos de la vía aérea, ya que no estás capacitado para realizar una intubación orotraqueal (IOT) , nos viene a decir ). ¿ Realizar un masaje cardiaco como primera medida terapéutica sin diagnosis del problema?
Lo cierto, es que, estas recomendaciones refuerzan el principio » hacer algo es mucho mejor que no hacer nada, » pero no podemos olvidar que médicos especialistas en la reanimación avanzada ( Urgenciólogos , Intensivistas y Anestesistas ) deben estar capacitados para asegurar la vía aérea, como una de las premisas fundamentales en una adecuada resucitación, pues creo recordar, que la IOT es la maniobra que estadísticamente mejora la supervivencia y la morbilidad en una PCR.
Así pues estas recomendaciones ¿también están dirigidas a esos profesionales que disponen de capacidad técnica para pasar directamente a una resucitación avanzada? ¿ No os parece que las recomendaciones no interpretan el grado de capacitación del reanimador? ¿Realmente ante una persona inconsciente no debemos evaluar el problema antes de realizar un masaje cardiaco?
Yo mientras tanto, seguiré recomendando el clásico ABCD con el adecuado soporte respiratorio y cardiaco, y eso significa, a mi entender , asegurar masaje y vía aérea al mismo nivel .
Un saludo y de nuevo mis felicitaciones por la capacidad de síntesis y análisis
Querido Alberto,
Muchas gracias por tu amable comentario y paso a intentar contestar a las preguntas que planteas:
Es cierto que se recomienda diagnosticar la parada rápidamente, apenas sabiendo que el paciente está inconsciente y no respira ó lo hace inadecuadamente (gasping).
Las recomendaciones en RCP ganan ó pierden importancia en función de que demuestren ó no que mejoran la supervivencia. Las únicas dos maniobras que han demostrado mejorar la supervivencia en la parada cardiorrespiratoria del paciente adulto son la desfibrilación precoz y un masaje cardiaco eficaz y todo gira en torno a que nada demore la combinación de estas dos técnicas.
Como efectivamente tú comentas, el control de la vía aérea es ya una maniobra de «segundo orden» dentro de la RCP porque no se ha demostrado que aislar la vía aérea de forma precoz ó con uno u otro dispositivo mejore la supervivencia.
En la parada del adulto suele fallar el corazón por lo que la sangre tiene una pequeña cantidad de oxígeno residual que es la que debemos movilizar a cerebro (para reducir secuelas) y a miocardio (para que la desfibrilación tenga más posibilidades de éxito) mediante las compresiones torácicas (que por muy buenas que sean van a aportar un gasto cardiaco apenas del 20-25%). Dando masaje de forma contínua aumenta progresivamente la presión en la aorta y por tanto la perfusión coronaria y cerebral. Cuando se para el masaje para ventilar, la presion en la aorta cae bruscamente. Desde el punto de vista hemodinámico lo ideal sería no interrumpir el masaje, pero llegaría un punto en que la cantidad de oxígeno en sangre se agotaría por lo que debemos ventilar al paciente. La relación 30:2 se considera razonable pero es solo una recomendacion IIB que precisa más estudios.
Siguiendo este razonamiento (y revisando los estudios que aportan las guías) yo sí estoy de acuerdo en que la evidencia nos aconseja empezar el masaje nada más diagnostiquemos la parada, sin abrir vía aérea ni dar ventilaciones de rescate mientras nos traen el desfibrilador y el material de vía aérea, así que aunque cueste cambiar algo que tenemos tan interiorizado, estoy de acuerdo con el «C A B» que propone la AHA .
Por último, ¿ cuándo debemos aislar la vía aérea a un paciente en PCR? Pues no hay un momento definido. Las guías nos dicen que si la colocación del dispositivo avanzado de la vía aérea interrumpe el masaje debemos retrasar su colocación hasta que el paciente haya recibido el primer ciclo de RCP-Desfibrilación (Clase IIB LOEC). Respecto a los dispositivos avanzados de la vía aérea (combitube, mascarilla laríngea ó tubo endotraqueal) no hay un «gold standard». Se colocará aquel en el que estemos más entrenados y que interrumpa menos el masaje cardiaco.
Un cordial saludo
Estimado Alberto,
Suscribo lo aportado por Marta Bernardino y matizo algunos aspectos.
El tema comentado se refiere a la RCP Básica, no Avanzada (eso vendrá más tarde), que va mas orientada a primeros intervinientes y publico en general. En este campo lo que esta completamente demostrado es la importancia de las compresiones y la desfibrilación. Sin embargo la ventilación tiene, por supuesto, su sitio. La RCP debe de ser «de calidad» y eso incluye compresiones adecuadas y ventilaciones eficaces a ritmo 30:2.
En RCP Avanzada el manejo avanzado de la vía aérea también se realiza pero no de entrada como quizás se planteaba hace ya mas de 5 años. Lo que se trata de evitar es el error que todos cometimos hace años de intentar intubar al paciente con más o menos fortuna antes de hacer otras cosas que son prioritarias.
En los cursos de RCP-Avanzada de la AHA no se enseña a intubar hasta el final, siempre que se consigan los demás objetivos. Ha pasado muchas veces que alumnos médicos aprendían a intubar en un curso (era lo más bonito) y no a ventilar con bolsa tipo Ambu y mascarilla. Tras el curso no han intubado en su vida (a veces por no tener ni medios) y han sido incapaces de ventilar correctamente a un paciente con los medios de que disponían (generalmente bolsa autoinflable con mascarilla y tubo orofaríngeo).
Para aquellos que son expertos en realizar intubaciones y que ésta no interrumpe el resto de actuaciones de la RCP, por supuesto que tendrán que intubar lo antes posible (insisto, sin retrasar el resto de acciones), pues la intubación endotraqueal es la única que aisla la vía aérea asegurando la ventilación y evitando las posibles broncoaspiraciones.
Estoy deacuerdo con lo dicho hasta ahora, pero con matizaciones. Me parece que el Dr. García Vega aporta un criterio acertado cuando insinúa que el tema del control de la vía aérea es importante pero solo cuando se realiza de manera adecuada , con un entrenamiento que no se consigue en todos los cursos de RCP.
En pos de un debate constructivo, y mi respeto por la Dra. Bernardino y el Dr. García Vega, con los que estoy deacuerdo en su argumentacion, es que ,ante estas guías de actuación hay que ser siempre cauteloso , en cuanto suponen actitudes terapéuticas con multitud de matices, que no son visibles cuando se leen de manera rápida.
En estas recomendaciones debemos valorar los grados de evidencia que reflejais excelentemente en la entrada original . Sin embargo,no veo grados Ia en demasía.
Aplicar las guías como «Biblia asistencial « en base a recomendaciones tipo IIb, incluso Ia puede resultar peligroso para la «educación asistencial del médico no especialista» que generalmente no verá esos matices. Considero adecuado el dejar en un segundo plano la ventilación en personal médico no entrenado pero enfatizo la frase del consejo español de RCP acerca del resumen de estas guías 2010 de RCP
.
«Se reduce el énfasis en la intubación traqueal precoz, salvo que se lleve a cabo por reanimadores con alta pericia, con mínima interrupción de las compresiones torácicas.»
.
Como anestesiólogo debemos hacer pedagogía asistencial y exigir a todo el personal médico que tenga relación con la reanimación (anestesiólogos, intensivistas, urgenciologos ) un control total de la vía aérea , y dejar claro que estas guías son para personal no entrenado. Como médico entrenado en dicha técnica tengo mi opinión ( discutible por supuesto ) ,que el control precoz de la vía aérea es fundamental. la Dra Bernardino nos ha dado una excelente explicación de porqué no es recomendable interrumpir las compresiones torácicas para intubar , pero sinceramente …¿ Se debe aplicar tambíen a nosotros . ¿No sería recomendable exigir una diferenciación de las guías en base a la especialización del reanimador?
En definitiva estoy deacuerdo con lo dicho en estas guias pero exigiria que quede claro que son para personal no entrenado.
Apoyo mi argumento con un artículo interesante a propósito de la RCP pediátrica aportado por mi compañero Dr Salvatierra del escrito por un tal Dr Guay ( el nombre tiene miga dicho sea de paso )
.
Guay J, Lortie L. «An evaluation of pediatric in-hospital advanced life support interventions using the pediatric Utstein guidelines: a review of 203 cardiorespiratory arrests». Can J Anesth 2004; 51: 373-378.
En la discusión el la página 376 dice textualmente: » En el presente estudio, el tiempo para la iniciación de la PCR o la intubación traqueal fué un factor importante para la supervivencia a largo plazo (P= 0.04). Para los pacientes que requirieron la intubación traqueal, ninguno sobrevivio a medio-largo plazo cuando la traquea se intubó 20 minutos o después de iniciar la reanimación. Estos resultados sugieren que la intubación traqueal rápida por un resucitador bien entrenado debería ser recomendada para todos estos pacientes»
Un punto de vista algo diferente pero también respetable
Un saludo.
Muy interesante el artículo y el debate.
estoy deacuerdo en que la base actual de la RCP es el masaje cardiaco y creo que ese es el pequeño matiz que debemos de incorporar a nuestro quehacer.
Creo que no se trata de olividarnos de la via aérea pero si de priorizar el masaje frente a la via aérea que era lo que muchos habíamos aprendido.
Con respecto al artículo que se cita me gustaría recalcar que se refiere a pacientes pedítricos en los que la RCP tiene matices especiales, como por ejemplos sus causas que en la mayoría de los casos son debido a problemas respiratorios y no cardiacos como lo sadultos por lo que habría que plantearse que a lo mejor los resultados del estudio no son del todo extrapolables a los adultos.
Estimado Alberto, con todo el respeto que me mereces y el aprecio que te tengo. MIRA QUE ERES CABEZOTA. Que sí, que el manejo de la vía aérea es FUNDAMENTAL, que sí, que el desarrollo de las destrezas necesarias para ventilar adecuadamente a un paciente es BíSICO, que sí que el oxigeno entra por la vía aérea y que si el paciente no respira DEBEMOS SUPLIR DICHA FUNCIÓN VITAL, que claro que lo de las evidencias y las recomendaciones resultan espesas y hasta cierto punto IRRITANTES por lo dogmáticas, pero también es cierto que necesitamos un estándar, aunque no sea GOLD, necesitamos un idioma común y sobretodo conformar una verdadera CADENA DE SUPERVIVENCIA para que el protagonista siga siendo quien es, el paciente, y sobretodo un paciente que probablemente tenga muy pocas oportunidades de volver a ser quien era, por lo devastador del cuadro, eso sin considerar toda la cascada de acontecimientos fisiopatológicos que comienzan desde el mismo momento en que se produce la parada cardiorrespiratoria (PCR), y sin tomar en cuenta lo que definitivamente será lo determinante de su pronósitico: LA CAUSA. Quizás el debate lo estas orientando «sin querer» en torno al pronóstico final del paciente que ha sufrido la PCR, pero el inicio de las compresiones antes que cualquier otra cosa, ha demostrado con información pertinente, íntegra, fidedigna y oportuna, ser la medida «más eficaz» en términos de supervivencia pura y dura, y eso querido amigo está muy claro.
En cuanto al artículo, me parece magnífico, no es para menos tomando en cuenta que es la Dra. Bernardino quien lo firma (por cierto te envío un cordial saludo). Sin más que decir por el momento y por la hora, se despide este humilde medicoblasto. Nos vemos en el Hospi Giro, y lo hablamos tomándonos un cafelito.
Excelente y útil artículo que resume perfectamente las últimas aportaciones al tema. Sobre todo me ha gustado el énfasis que reflejáis en asignar los niveles de evidencia a cada recomendación. Con todo me hago unas preguntas a nivel personal para que podamos discutirlas en este foro. Parece, que el asegurar la vía aérea en una PCR va quedando en un discreto segundo plano, el motivo de esto, ¿cual es? ¿Será por que el control de dicha vía es un tema difícil, y requiere de una especialización marcada que no todos pueden desarrollar ?. Me preocupa la educación sanitaria que dichas recomendaciones puedan dar al médico en general, en la que impresiona la idea que la ventilación y el asegurar la vía aérea y un adecuado aporte de oxigeno es algo secundario…(Primero da masaje , ya nos preocuparemos de la vía aérea, ya que no estás capacitado para realizar una intubación orotraqueal (IOT) , nos viene a decir ). ¿ Realizar un masaje cardiaco como primera medida terapéutica sin diagnosis del problema? Lo cierto, es que, estas recomendaciones refuerzan el principio » hacer algo es mucho mejor que no hacer nada, » pero no podemos olvidar que médicos especialistas en la reanimación avanzada ( Urgenciólogos , Intensivistas y Anestesistas ) deben estar capacitados para asegurar la vía aérea, como una de las premisas fundamentales en una adecuada resucitación, pues creo recordar, que la IOT es la maniobra que estadísticamente mejora la supervivencia y la morbilidad en una PCR. Así pues estas recomendaciones ¿también están dirigidas a esos profesionales que disponen de capacidad técnica para pasar directamente a una resucitación avanzada? ¿ No os parece que las recomendaciones no interpretan el grado de capacitación del reanimador? ¿Realmente ante una persona inconsciente no debemos evaluar el problema antes de realizar un masaje cardiaco? Yo mientras tanto, seguiré recomendando el clásico ABCD con el adecuado soporte respiratorio y cardiaco, y eso significa, a mi entender , asegurar masaje y vía aérea al mismo nivel . Un saludo y de nuevo mis felicitaciones por la capacidad de síntesis y análisis
muy buena información gracias por compartirla con nosotros para el mejoramiento de la atención de nuestros pacientes
Muy buen espacio para el debate, felicito a los creadores de esta pagina.
En cuanto a las nuevas guias 2010, creo que debemos pensar que son guias, parte de el entrenamiento del profesional de la salud, y deben ser utilizadas como tal, tienen que sumar en la atencion del paciente en paro cardiorespiratorio: Pienso que se deben utilizar con criterio, ya que todas las situaciones no son iguales, un PCR por un IAM a uno por una Crisis Asmatica, por ejemplo.
NO se deben retrasar las compresiones en pacientes en paro y la defibrilacion precoz, eso nadie lo duda ya, pero en cuanto a la via aerea, lo que hagamos que no retrase o comprometa lo anterior. Siempre pensar en porque fue el paro, que paso con el paciente, ver causas reversibles, todo esto mientras hacemos lo que el paciente necesita, siguiendo el protocolo, pero siempre pensando que esta pasando y que puedo hacer yo para revertirlo
un saludo a todos
Gracias Luciano por tu comentario y de acuerdo contigo en las reflexiones acerca del empleo juicioso y adaptado al paciente y a la situación clínica.
Me gustaría que me aclarasen si esta contraindicado el uso de la Cánula de Guedel o dispositivo oro faríngeos en caso de atragantamiento. Así como si las cinco ventilaciones de rescate que se daban al inicio en ahogados, asfixia y niños ya no están recomendadas. ¿Es cierto?
Muchas gracias.
Mª josé
Hola Mª José,
Respecto a la primera cuestión, la cánula de guedel está indicada utilizarla como dispositivo que ayuda a mantener la apertura de la vía aérea en pacientes con bajo nivel de conciencia (comatosos) . Las guías aconsejan utilizarla solo en pacientes con bajo nivel de conciencia (comatosos) ya que en caso contrario los reflejos faríngeso no estarían abolidos y su inserción podria desencadenar el vómito.
Yo en el paciente atragantado no me parece el dispositivo más útil ya que si queda inconsciente deberías cada vez que abrieses vía aérea comprobar que no haya nada dentro que haya podido movilizarse y el guedel habria que retirarlo y volverlo a poner.
Y respecto a la segunda, como norma general ya no se aconsejan dar ventilaciones de rescate (y como mucho se dan dos y se comprueba pulso rápidamente) porque retrasa el inicio de las compresiones torácicas. En el único algoritmo que se mantienen 5 ventilaciones de rescate es en el de RCP avanzada pediátrica del ERC (la AHA no las nombra).
Espero haber ayudado a aclarar tus dudas
Un saludo!
Marta Bernardino
Muy interesante la información, gracias por hacernolas llegar. no todos los profesionales de salud, aun tienen este aporte de los cambios realizado en cuanto a la RCP, por lo que en algunos casos todavia se manejan como lo principal la ventilacií²n para el suministro de oxigeno antes que las compresiones toraxicas. Voy a expandir la informacií²n en la institucií²n para la cual laboro y seguremos actualizandonos. muchas gracias. un saludo!!!!!!!!!!!!!!