Raúl Vicho
USP PalmaPlanas
Introducción
La ecografía nos permite de forma no invasiva obtener parámetros clásicos de la monitorización invasiva y otros exclusivos de los ultrasonidos. Es básico para su adquisición tener y mantener un buen plano ecográfico para minimizar el componente subjetivo que siempre va asociado a cualquier técnica operador dependiente. Para que el valor sea fiable por lo tanto es necesario ser sistemáticos y hacer mediciones reales de bodes y limites según el plano que tenemos. Si el plano ecográfico resulta de dudosa calidad también es validad la valoración semicuantativa que, aunque menos exacta, no deja de ser un valor interesante en la toma de decisiones (p.ej. disfunción ventricular izquierda levemente/moderadamente/severamente deprimida, etc.).
A continuación describiremos los parámetros hemodinámicos ecográficos que se necesitan para manejarse con el algoritmo de manejo hemodinámico por ECO que proponemos.
Fracción de Eyección del Ventrículo Izquierdo (FEVI)
El análisis de la función sistólica del ventrículo izquierdo (VI) constituye un aspecto esencial de la valoración cardiovascular como guía terapéutica y como factor pronostico. La incidencia de disfunción miocárdica en los 3 primeros días de la sepsis puede llegar al 60% (30% de forma clara y otro 30% enmascarada detrás de una vasoplejia severa) 3. Mejoría en la función ventricular izquierda esta directamente relacionado con supervivencia 4. La FEVI es un parámetro adimensional que relaciona el volumen ventricular telediastólico (VTD) y el telesistólico (VTS), normalizado por el volumen telediastólico.
FEVI = VTD – VTS / VTD x 100
Valores en reposo por debajo del 50% se consideran anormales.
Levemente deprimida 40- 50%. Moderadamente deprimida 30-40% Severamente deprimida <30%
Los métodos que se usan para el cálculo de la FEVI son:
a) Método Unidimensional (Teicholz). Figura 1
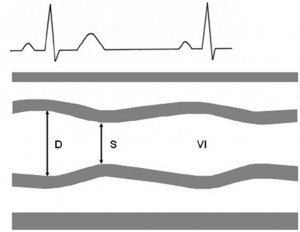
Los diámetros del ventrículo izquierdo pueden obtenerse de un modo continuo y fiable durante el ciclo cardíaco gracias
a la alta capacidad de resolución en tiempo y profundidad del modo M, permitiendo analizar engrosamiento y movilidad del miocárdio cortado.
Con el transductor en plano paraesternal longitudinal y combinando la imagen bidimensional y el registro en modo-M, se debe intentar que el haz ultrasónico corte al VI lo más perpendicular posible, nunca de forma tangencial, para obtener los diámetros menores, telediastólico (DTD coincide con el pico de la onda R del ECG) y telesistólico, (DTS con el punto de máxima excursión del reborde endocárdico) a partir del cual se calculan los volúmenes ventriculares, mediante la fórmula propuesta por Teicholz, según la cual:
Volumen = [7 / (2,4 + Diámetro)] x Diámetro3
Se asume que todo el ventrículo izquierdo se contrae como ese corte lineal en modo M de los segmentos septo y posterobasal. Este método ha mostrado unas correlaciones aceptables con los volúmenes angiográficos para un amplio rango de tamaños ventriculares, y es sin duda, el método de modo-M más exacto para calcular el volumen latido. Su limitación es la falta de exactitud en caso de que existan alteraciones segmentarias de la contractilidad en presencia de cardiopatía isquémica, y tampoco resulta de utilidad, ante alteraciones de la motilidad del septo interventricular, ya sea por isquemia miocárdica o por movimiento paradójico secundario a trastornos de conducción o sobrecarga ventricular derecha.
b) Métodos bidimensionales. Figura 2.
Los volúmenes para el cálculo de la FE pueden estimarse también por ecografía bidimensional. Hay varios métodos en base a las diferentes asunciones teóricas sobre la geometría del VI. En esta ocasión estimamos, por lo tanto, volúmenes a partir de superficies ventriculares.
Son más exactos que las derivadas del modo M, ya que tienen en cuenta más segmentos ventriculares, aunque dependen mucho de la calidad de las imágenes y de la posibilidad de delinear el endocardio. Los dos más usados son el área-longitud y el método de Simpson.
En el primero, por medio de 2 proyecciones ortogonales (4 y 2 cámaras apical) tenemos las mediciones más exactas. En la práctica sólo suele utilizarse un único plano (4 cámaras), aplicando la fórmula:
V = 8 x írea2 / 3Ï€ x Longitud
El área se obtiene por planimetría, y la longitud midiendo la distancia desde el plano valvular mitral hasta el ápex.
El método de la regla de Simpson se basa en dividir la cavidad ventricular en un número variable de secciones, calcular su volumen como cilindros aislados y sumarlos todos. Igual que el anterior puede realizarse en biplano más exacto, con dos proyecciones ortogonales, o en un plano de 4 cámaras.
Tanto este método, como el del área-longitud, precisan la integración de los cálculos en el software del aparato, que habitualmente ya vienen de fábrica.
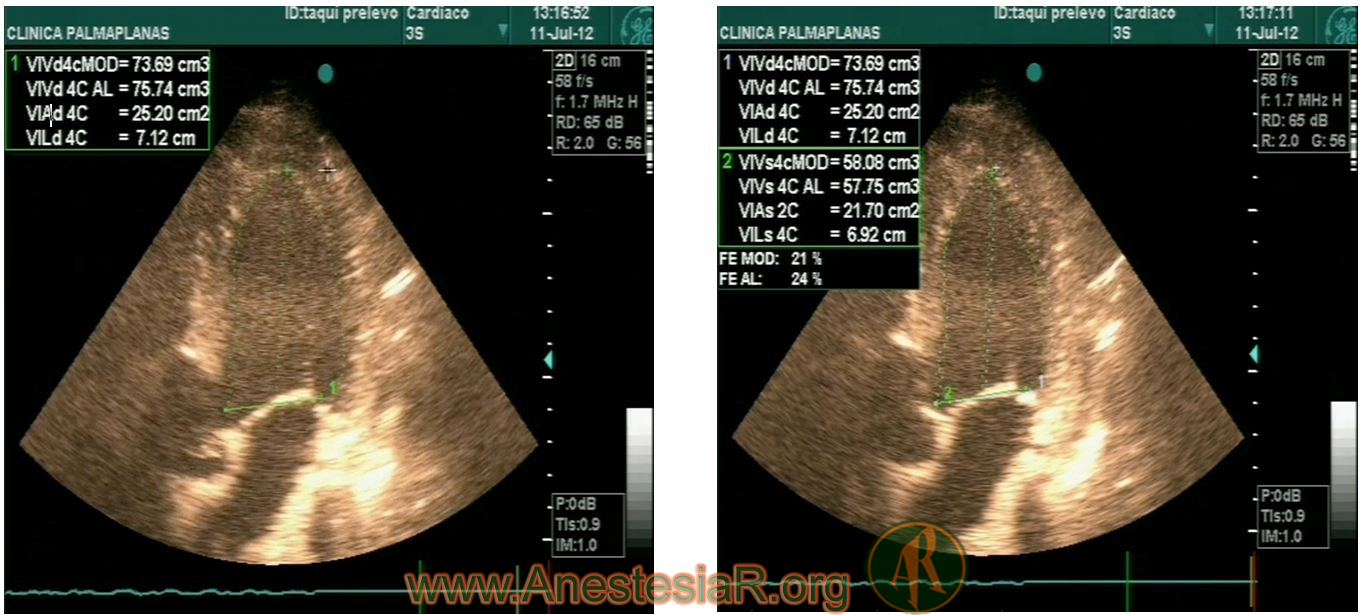
Cálculo de los volúmenes ventriculares por la regla de Simpson. Imagen en sístole y diástole. La fórmula viene implementada en el software del equipo y es aplicada directamente tras delimitar el endocardio y el diámetro longitudinal
En caso de mala ventana acústica y frecuentemente en las UCI, donde a menudo las condiciones de exploración resultan insatisfactorias, la estimación visual subjetiva de la FEVI es un método ampliamente usado en la práctica clínica diaria, aunque precisa de experiencia por parte del explorador.
Gasto Cardíaco (GC) 2
El volumen que atraviesa una determinada sección se puede calcular mediante el producto del área de dicha zona (A, cm2) por la integral de la velocidad respecto al tiempo (IVT) del flujo que la atraviesa (IVT, cm.). Figura 3a y 3b.
Sistólico = A x IVT
El área que se utiliza más frecuentemente en la práctica clínica para este propósito es la del tracto de salida del ventrículo izquierdo (TSVI) a nivel de la inserción de los velos aórticos. El diámetro anular (D) se mide a nivel de la inserción de los velos valvulares, que en la mayoría de los casos se visualiza correctamente en el plano paraesternal longitudinal, asumiendo una geometría circular.
írea = Ï€ x (D/2)2 = 0,785 x D2
El Volumen sistólico (VS) se determina por ecocardiografía, habitualmente mediante el cálculo del volumen de sangre que atraviesa en cada latido la válvula aórtica. Mediante Doppler pulsado se obtiene el espectro de la velocidad de flujo a dicho nivel usando el plano apical de cinco cámaras, que es el que permite una alineación más paralela entre la dirección del flujo y la línea de interrogación del Doppler.
Actualmente, todos los aparatos de ecocardiografía proporcionan la IVT (en cm.) cuando se delinea el sobre de dicho flujo con el software de mediciones ya incorporado.
GC (cm3/min) = 0,785 x D2 (cm2) x IVT (cm./lat.) x FC (lat./min)
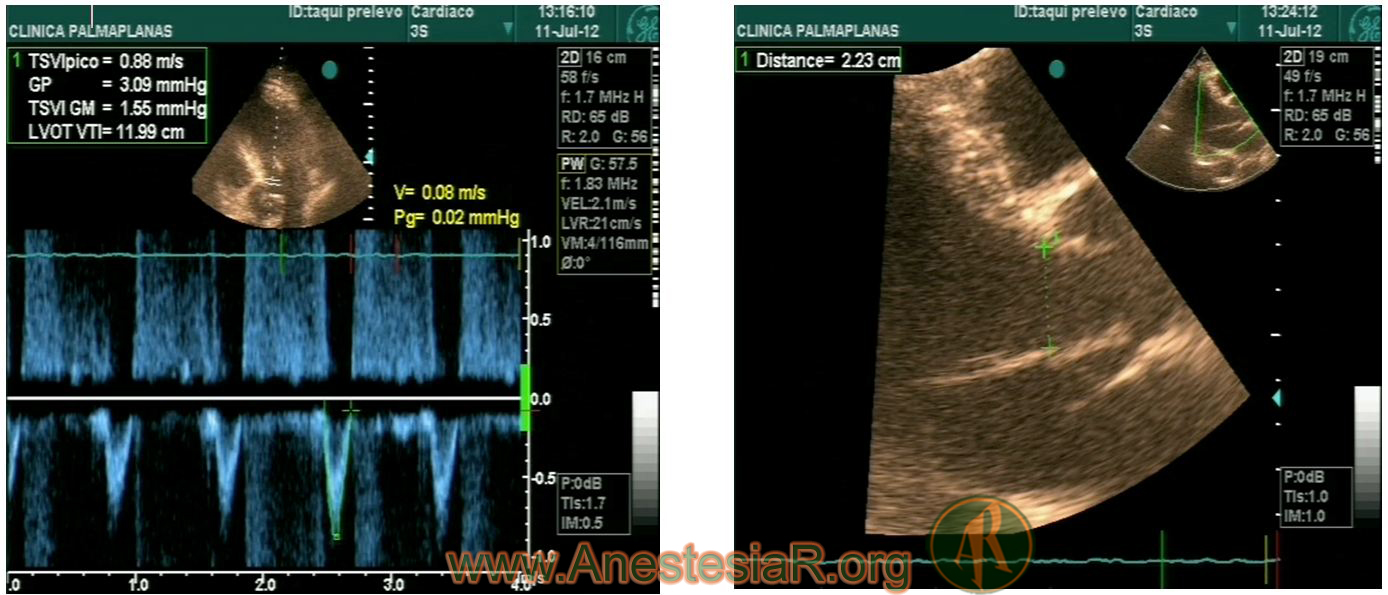
Aunque potencialmente está expuesta a numerosas fuentes de error (área seccional elíptica y además elevada al cuadrado, flujo parabólico y no plano) la utilidad en clínica está fuera de toda duda. Es más, asumiendo que el área es una constante en cada paciente, y que no existen patologías que la modifiquen en un breve espacio de tiempo, sólo tendríamos que calcular la IVT.
Presiones de llenado de Ventrículo Izquierdo
Flujo de llenado mitral 3.
Nishimura y colaboradores 5 estudiaron la relación entre parámetros de llenado mitral (onda E, A relación E/A y TDE) y la presión de llenado en dos grupos de pacientes: 42 con disfunción sistólica VI (FEVI < 40%) y 55 con miocardiopatía hipertrófica. Figura 4.
En este contexto clínico, la presión de aurícula izquierda está inversamente relacionada con el tiempo de desaceleración de la onda E (r = 0,73, p<0,001) y directamente con la relación E/A (r =0,49, p=0,004). Cuando TDE es < 180 mseg. se asocia a una PCP >= 20 con sensibilidad y especificidad 100%. Una relación E/A > 2 tiene baja sensibilidad (52%) y alta especificidad (100%).
Desafortunadamente, por su dependencia del estado de la relajación ventricular, sólo fueron útiles en el grupo de disfunción sistólica avanzada y en ritmo sinusal, careciendo de toda utilidad en el otro grupo. Este estudio viene a corroborar otros previos donde, en pacientes con función sistólica preservada, ninguno de estos parámetros muestra una sensibilidad y especificidad aceptables para su uso clínico.
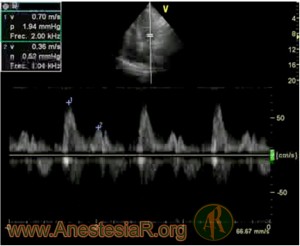
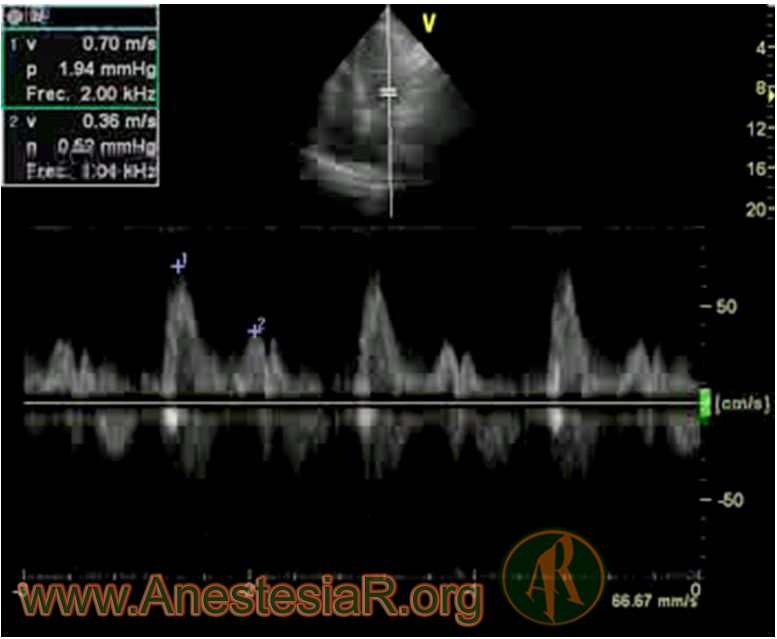
Doppler tisular 4, 5.
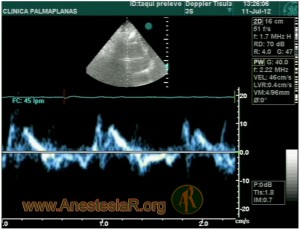
El doppler tisular pulsado mide la velocidad de las fibras longitudinales que esta a nivel basal en el corazón, concretamente septobasal, en anillo mitral lateral y anillo tricuspideo. Es un tipo de doppler espectral que se realiza en el plano apical cuatro o cinco cámaras y que analiza la velocidad pico de 3 ondas en rango de cm/sg: Onda Sa (es una deflexión positiva y corresponde a la sístole. Se divide en una fase isovolumétrica y otra eyectiva que es la que se considera al dar el valor), Onda Ea (deflexión negativa que corresponde a la relajación isovolumétrica [fase de relajación pasiva]) y Onda Aa (deflexión negativa que corresponde a la contraccion auricular y que esta ausente en fibrilacion auricular). Figura 5.
La velocidad pico de la onda E obtenida por Doppler tisular (Ea) se correlaciona con la relajación ventricular, y es relativamente independiente de la precarga. El cociente entre la velocidad pico de la onda E mitral y la velocidad E del anillo lateral mitral (E/E“™) muestra elevadas correlaciones con la PCP, valores > 15 predicen una PCP > 15 mmHg prácticamente siempre (PCP = 1,24 [E / Ea +1,9]). Valores < 8 se asocian con valores normales de la PCP.
No obstante, los valores de E/E“™ entre 8 y 15 tienen valores predictivos bajos. Valores de Ea > 8 cm/sg sugieren disfunción diastólica de ventrículo izquierdo y aumento de mortalidad.
Además, si existe una velocidad de onda Ea inferior a 6 cm/sg se añade componente de disfunción diastólica tanto medido a nivel septobasal como en anillo mitral lateral, obviando situaciones como infarto lateral, anillo calcificado o quirúrgico que disminuyen, de forma lógica, per se, la Onda Ea.
índice de colapso de vena cava superior 6.
En ecocardiografía transesofágica y aprovechando en muchas ocasiones que el paciente está en VM el plano bicava obtenido a nivel esofágico superior a 90º permite evaluar si el paciente responde a volumen. Viene a concluir que si la vena cava superior varia en su diámetro mas del 36% en VM el paciente es respondedor a precarga (incrementa el sistólico 11%)* con sensibilidad del 90% y especificidad del 100%.
Levantamiento de piernas 7.
Se trata de un test dinámico de valoración de precarga. íštil en Ventilación Mecánica y en ventilación espontánea. Se elevan las piernas 45º un minuto lo cual equivale a 300 cc. Se define como respondedor si aumenta >15% el Sistólico (S>90% y E>90%)*. Habrá que tener precaUCIón con la técnica pues eleva la PIC, puede provocar aspiración y aumento de la presión intrabdominal pernicioso si existe un síndrome compartimental.
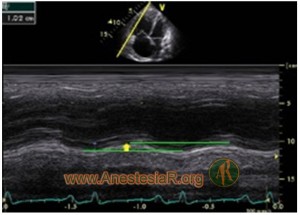
TAPSE (Tricuspid Annular Plane Systolic Excursion)
Hasta un 30% de los pacientes con Shock séptico tiene fallo ventricular derecho por Cor Pulmonale (VM) o disfunción primaria de la sepsis 1. El TAPSE se mide con el modo M y representa la distancia que se mueve el anillo tricuspídeo desde el final de la diástole hasta el final de la sístole. Valor normal >= 15 mm.
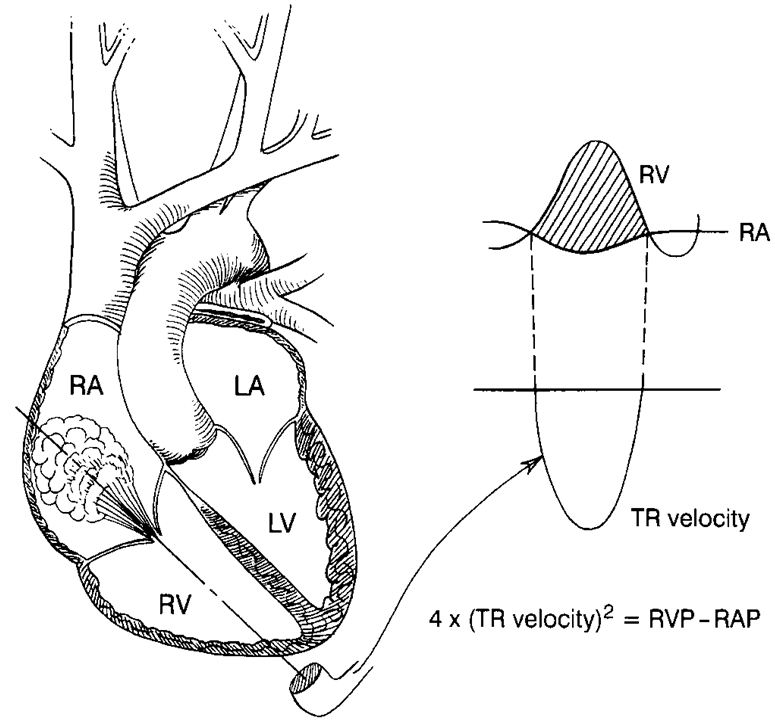
Cálculo de la Presión Arterial Pulmonar (PAPs)
Si existe Insuficiencia tricúspide, aplicando la fórmula modificada de Bernoulli podemos calcular el gradiente entre el ventrículo y la aurícula derechos, y por tanto estimar la presión sistólica pulmonar (en ausencia de estenosis de la válvula pulmonar).
P1 ““ P2 = 4 x V2
La ecuación completa además del primer componente de aceleración convectiva, contiene el componente inercial y la constante de disipación viscosa. En condiciones normales la fórmula a aplicar es la modificada, sin embargo, cuando el orificio no es restrictivo, como en la insuficiencia tricuspídea masiva (>60% del área de aurícula derecha), la fórmula no es aplicable ya que el componente inercial no es despreciable.
PAPs = 4 x Vmax 2 IT + PAD*
*.- Presión auricular derecha: medir con catéter venoso central.
A continuacion, y basado en estos parámetros, aplicamos el protocolo de manejo hemodinamico para cualquier tipo de shock.

Bibliografia
1.- Nagueh SF, Appleton CP, Gillebert TC, Marino PN, Oh JK, Smiseth OA et al. Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography. Eur J Echocardiogr. 2009 Mar;10(2):165-93. (PubMed) (pdf)
2.- Ommen SR,Nishimura RA,Appleton CP,et al. Clinical utility of Doppler echocardiography and tissue Doppler imaging in the estimation of left ventricular filling pressures: a comparative simultaneous Doppler-catheterization study. Circulation 2000; 102:1788-1794. (PubMed) (pdf)
3.- Combes A, Arnoult F, Trouillet JL. Tissue Doppler imaging estimation of pulmonary artery occlusion pressure in ICU patients. Intensive care Med. 2004;30:75-81. (PubMed)
4.- Viellard-Baron A, Chergui K, Rabiller A, et al. Superior vena cava collapsibility as a gauge of volume status in ventilated septic patients. Intensive Care Med. 2004;30:1834-1837. (PubMed)
5.- Charron C, Caille V, Jardin F el al. Echocardiographic mesurement of fluis responsiveness. Cur Opin Crit Care 12.249-254. (PubMed)



Hermoso……