Raul Vicho Pereira
UCI Clinica Quirón Palmaplanas
Cómo citar este artículo: Vicho Pereira, R. (2013). Valoración Ecocardiográfica del Ventrículo Derecho en Críticos. Revista Electrónica AnestesiaR, 5(5), 1. https://doi.org/10.30445/rear.v5i5.307
Introducción
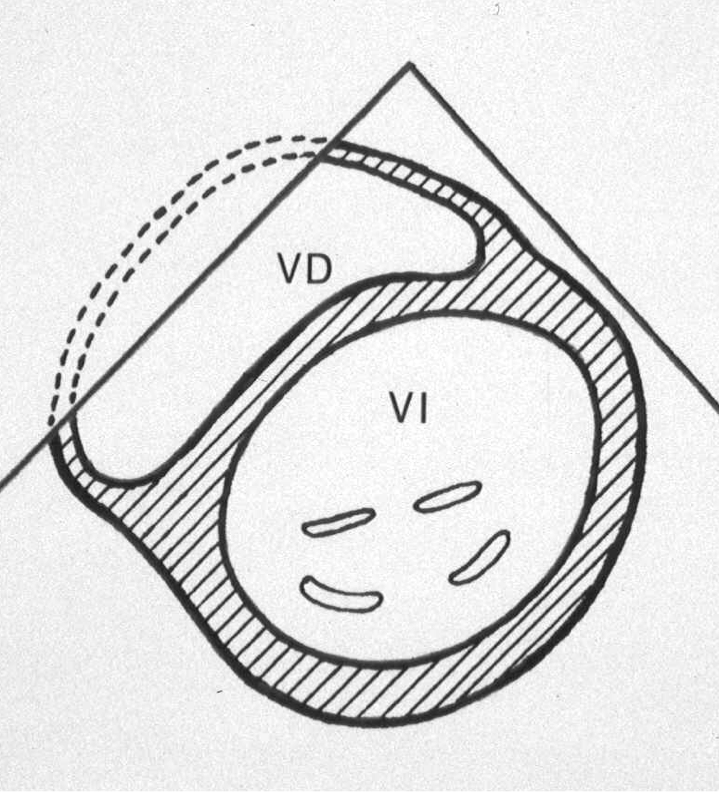
El ventrículo derecho (1) (VD) se encuentra anatómicamente situado detrás del esternón y en posición anterior al Ventrículo izquierdo (VI) (Figura 1). Su masa es un sexto de la del VI, lo que se explica por sus diferentes condiciones de carga.
En condiciones normales, el VI es una cavidad de paredes gruesas y forma de elipsoide, mientras que el VD es delgado (3-4 mm.) y con forma de semiluna, y que anatómica, funcional y estructuralmente está dividido en 2 cámaras:
– Tracto de entrada de ventrículo derecho, que podemos visualizar en el plano apical de 4 cámaras.
– Tracto de salida de VD, visible en plano paraesternal transverso a nivel de grandes vasos.
Ambas partes están separadas por una banda muscular, la crista supraventricularis, y frecuentemente existe una segunda banda muscular, la banda moderadora. La porción apical de VD es muy trabeculada y virtualmente inmóvil.
La ecocardiografía analiza las alteraciones en el funcionamiento del corazón derecho. Sin embargo, presenta importantes dificultades exploratorias, unas debidas a la geometría compleja del VD en forma de semiluna que abraza al VI (formando la superficie anterior del corazón), o a sus paredes delgadas y superficie endocárdica irregular con presencia de trabéculas, que confunde el reconocimiento de los bordes endocárdicos, y otras a problemas técnicos como son su posición superficial en la cavidad torácica, lo que dificulta la exploración con las sondas habituales por mala definición de la pared anterior, o los inconvenientes para orientar el haz de ultrasonidos en relación con los movimientos respiratorios y la posición del paciente.
Indicaciones de Exploración Ecográfica del VD (2)
– Cardiopatía isquémica aguda. Sobre todo en la valoración de infartos inferiores/arteria coronaria derecha.
– Tromboembolismo pulmonar. Valorar nivel de postcarga y contractilidad de VD para decidir sobre terapia trombolítica y/o heparina, así como evaluar efecto de tratamiento.
– Efecto de las neumopatías crónicas sobre postcarga y contractilidad del ventrículo derecho.
– Función de ventrículo derecho en cardiopatía isquémica crónica y miocardiopatías. Factor pronostico para decisiones terapéuticas.
– Perioperatorio de cirugía cardiaca. Pronóstico: evaluar función de ventrículo derecha previa a la cirugía. Durante la intervención: infarto de ventrículo derecho o incorrecta cardioplejía. Diagnóstico diferencial: del shock tras la cirugía.
– Afectación del ventrículo derecho en la sepsis. Tendremos en cuenta factores que aumentan la poscarga del ventrículo derecho en estos pacientes, como la afectación parenquimatosa pulmonar, la Ventilación Mecánica, sobre todo con presiones elevadas, y la noradrenalina, sobre todo a dosis elevadas.
– Efecto de las valvulopatías sobre la postcarga y contractilidad del ventrículo derecho.
– Valoración de volemia. Son cámaras muy dependientes de precarga en sus dimensiones.
– Síndrome de Distrés Respiratorio del Adulto (SDRA) y Ventilación Mecánica. La destrucción capilar y las presiones elevadas, así como la hipoxemia y la hipercapnia aumentan la postcarga del ventrículo derecho. Diagnóstico diferencial de shock en estos pacientes.
– Taponamiento cardíaco. Hay hallazgos ecográficos en la valoración del derrame pericárdico que nos sugieren taponamiento.
Parámetros Ecográficos
A pesar de lo anterior, y con el empleo de diferentes planos, la ecocardiografía en sus modalidades“ M“ y“ 2D“ permite estudiar las cavidades derechas (CD) y, asociada al Doppler, facilita la obtención de datos directos e indirectos de disfunción del VD e hipertensión pulmonar (HTAP), estudiar la repercusión sobre válvulas y cámaras cardíacas derechas, y evaluar múltiples causas etiológicas.
1.- Bidimensional:
– Valoración Anatómica:
– Diámetros de aurícula derecha (AD), VD y arteria pulmonar (AP).
– íreas de AD y VD.
– Grosor pared libre VD en diástole (normal <7 mm). Plano subcostal.
– Relación VD/VI.

Siguiendo la sistemática ecocardiográfica, el plano que habitualmente se explora primero es el paraesternal longitudinal de VI, que muestra el tracto de salida de ventrículo derecho (TSVD) proximal, su relación con el VI, y ofrece una primera impresión de si se encuentra dilatado o no. Cuando lo está, es difícil obtener medidas exactas por las dificultades técnicas ya descritas.
El plano paraesternal transverso de músculos papilares o válvula mitral muestra al VD abrazando al VI en forma de semiluna. Cuando el VD se encuentra dilatado la pared anterolateral no suele verse, apreciándose una rotación de la cavidad en sentido horario.
En situaciones agudas no existe hipertrofia de pared. Su presencia indica la existencia de Hipertensión Arterial Pulmonar (HTAP) Crónica (valor normal hasta 6 mm.).
Medidas:
– TSVD proximal < 33 mm. El diámetro telediastólico (medido al comienzo de la onda Q) y sistólico (medido al final de la onda T) del VD puede medirse en proyección paraesternal longitudinal de VI.
– TSVD subvalvular <27 mm. En plano paraesternal transversal a nivel de grandes vasos.
– Tracto de entrada basal en apical 4 cámaras <42 mm.
– Aurícula derecha a nivel apical 4 cámaras< 18 cm2. Diámetro mayor < 44 mm. y diámetro menor < 53 mm.
– Análisis Dinámico del Septo Interventricular (SIV) (Figura 2):
El plano apical de cuatro cámaras es la proyección que proporciona mejor información y sobre la que, a partir de la imagen ecocardiográfica bidimensional, con mayor facilidad se puede realizar mediciones tanto de aurícula como de ventrículo derecho.
Las mediciones se realizan al final de la diástole. La dilatación afecta especialmente a su diámetro transverso:
– VD < VI relación normal >0,6
– VD = VI dilatación moderada
– VD >VI dilatación severa. Relación >1
Los 2 ventrículos comparten el SIV, que en condiciones normales se considera funcionalmente parte del VI. Ante la sobrecarga de volumen o presión se altera su función (interdependencia ventricular).
El septo interventricular (SIV) es una pared muscular que separa el VD del VI, pero constituye anatómica y funcionalmente parte de este último. Su movilidad y dinámica pueden analizarse mediante ecografía bidimensional, especialmente en el plano paraesternal transverso. El VI aparece como un círculo y el septo como un arco que abarca 2/5 partes de su circunferencia. En condiciones normales es convexo hacia VD y cóncavo hacia VI, manteniendo esta morfología durante todo el ciclo cardíaco.
Las alteraciones en el movimiento o la configuración del VD, tanto en sístole como en diástole, pueden usarse para reconocer la existencia de sobrecarga diastólica o sistólica. La sobrecarga sistólica, en presencia de una presión en el VD mayor que en VI, se reconoce por la existencia de un septo aplanado tanto en sístole como en diástole, con una dinámica disminuida. El SIV desplazado hacia VI adquiere una forma aplanada característica en D.
La forma de cuantificar esta interdependencia es a través del índice de excentricidad (Figura 3), que es el cociente entre el diámetro septo-cara inferior (D1) y cara anterior-cara inferior (D2) en sístole y diástole. Es un método cuantitativo de valorar la interdependencia ventricular.
El valor normal es 1.
– Diámetro de Vena Cava Inferior (VCI) e índice de Colapso (IC):
La vena cava inferior (VCI) y su desembocadura en la aurícula derecha es fácilmente visible por vía subcostal, así como las venas suprahepáticas. Los cambios en la presión intrabdominal y la respiración modifican su volumen rápidamente. Durante la inspiración aumenta el retorno venoso y la VCI disminuye de diámetro (índice de colapso, IC) (Figura 4), y se relacionan con la presión media de aurícula derecha. La dilatación de la VCI unido a la ausencia o disminución del índice de colapso indica una presión de AD elevada.
I C = D. máximo en espiración – D. mínimo en inspiración x 100 = 55,8 ± 15,9.
D. máximo en espiración
La vena cava inferior se localiza dirigiendo la transductor hacia el hígado, con la marca hacia a la derecha en la ventana subcostal.
Nota.- En pacientes en Ventilación Mecánica o con taquipnea es menos específica, aunque una VCI pequeña y colapsable descarta presión de AD elevada.

– Valoración bidimensional de VD:
Al contrario de lo que ocurre en el VI, las alteraciones del tipo de la hipocinesia son más difíciles de valorar, debido a los problemas ya comentados y la relativa pobre amplitud de contracción del ventrículo derecho. La presencia de Cor pulmonale agudo se manifiesta ecocardiográficamente como alteraciones de la contractilidad que afectan a la pared libre del VD sin afectar a la zona apical (signo de McConnell), en forma de hipocinesia o acinesia.
Fracción de área de acortamiento: Medida en apical 4 cámaras que consiste, al igual que la Fracción de Eyección del Ventrículo Izquierdo (FEVI), en perfilar el endocardio en telesístole y telediástole. Valor normal> 35%.
Limitaciones: sólo evalúa una parte limitada del ventrículo derecho, y en la cardiopatía isquémica su valor es limitado.
Además, no se recomienda calcular la fracción de eyección del VD porque no es posible ninguna asunción geométrica con la morfología del VD.
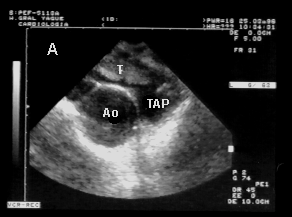
– Excursión sistólica del anillo tricuspídeo (TAPSE) (Figura 5) (3):
El TAPSE se mide con el modo M (0º con respecto al borde libre de ventrículo derecho), y representa la distancia que se mueve el anillo tricuspídeo desde el final de la diástole hasta el final de la sístole (valor normal >16 mm.).
Valora la función de ventrículo derecho, dependiente de la precarga.
Limitaciones: asunción de función global por este segmento.
Figura 5.- TAPSE.
– Variantes anatómicas y trombos:
El corazón derecho tiene numerosos vestigios embrionarios que hay que reconocer pues, si bien no tienen transcendencia clínica, si hay que saberlos diferenciar de hallazgos ecográficos clínicamente significativos.
Este es un listado de estas variantes anatómicas:
– Ventrículo derecho:
–ª Banda moderadora.
–ª Falsos tendones.
– Aurícula derecha:
–ª Red Chiari.
–ª Válvula de Eustaquio.
–ª Válvula de Tebesio.
–ª M. Pectineos.
–ª Grasa anillo Tricúspide.
–ª Crista terminalis.
–ª Hipertrofia lipomatosa del SIA.
Es preciso conocer estructuras en cavidades derechas que corresponden a estructuras anatómicas normales para no confundirlas con trombos. Los más frecuentes, excluyendo catéteres y cables de marcapasos, son:
–ª Banda moderadora. Haz muscular ecodenso que se extiende desde el septo IV a la base del músculo papilar anterior de la tricúspide.
–ª Hipertrofia lipomatosa del SIA. Proliferación de tejido adiposo en su porción muscular (espesor ≥ 15 mm) sin afectación de la membrana de la fosa oval
–ª Válvula de Eustaquio. Banda móvil en la desembocadura de la vena cava inferior, que se dirige hacia la pared posterior de aurícula derecha.
–ª Válvula de Tebesio o del seno coronario.
–ª Red de Chiari. Densidades filamentosas muy móviles y de aspecto fenestrado en el interior de aurícula derecha, restos embrionarios de válvulas de vena cava que orientaban el flujo en el feto hacia el foramen oval. En el 2% de la población no tiene significación clínica.
– Trombos: Los trombos auriculares derechos son infrecuentes (Figura 6). En pacientes con TEP a los que se realiza precozmente un examen ecocardiográfico se encuentran trombos en aurícula derecha en un 15% de los casos, lo que se asocia a un mal pronóstico. En aurícula derecha se distinguen 2 tipos de trombos, cuya diferenciación no solo reviste importancia desde un punto de vista ecocardiográfico etiológico, sino también pronóstico:

1.- Trombos provenientes del sistema venoso profundo que quedan atrapados en aurícula derecha o en tránsito hacia arteria pulmonar. Aparecen como masas serpenteantes que flotan libremente en la cavidad y pueden prolapsar a través de la válvula tricúspide o del foramen oval. El aspecto de cinta se debe a que el molde donde se han formado es el conducto venoso. Se asocian a un mayor riesgo de recurrencia y mortalidad.
2.- Trombos producidos in situ, que se detectan como masas laminares (Figura 7), adheridas a la pared auricular, con base amplia de implantación. Se relacionan con la presencia de catéteres venosos o en pacientes con cardiopatía y dilatación auricular derecha. El riesgo de que se fragmenten produciendo la subsiguiente embolización es escaso.
Aunque con Ecocardiografía TransEsofágica (ETE) solo se observan las porciones extrapulmonares de las Arterias Pulmonares (AP), la APD en toda su extensión y los 2 centímetros iniciales de la API, éstas son las zonas donde con más frecuencia se localizan los trombos que producen un severo compromiso hemodinámico. No siempre es posible observar correctamente la arteria pulmonar, principalmente por mala tolerancia de los enfermos cuando están en ventilación espontánea.
En la arteria pulmonar se han descrito 2 tipos de trombos:
1.- Tipo A: con aspecto alargado, delgados y con áreas claras centrales. Su movimiento es independiente a las estructuras pulmonares. Proceden del sistema venoso profundo y son susceptibles de tratamiento trombolítico.
2.- Tipo B: inmóviles, adheridos a la pared del vaso y de aspecto homogéneo. Son trombos organizados en la propia arteria pulmonar y guardan relación con Hipertensión Pulmonar (HTAP) Crónica.
2.- Doppler
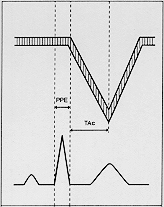
– Morfología del flujo del tracto de salida del ventrículo derecho (TSVD). Tiempo de aceleración (Tac) (Figura 8).Valoración de resistencias de arteria pulmonar (4, 5, 6, 7):
Los patrones de flujo de arteria pulmonar o tracto de salida de ventrículo derecho (TSVD) se dividen en 3:
– Tipo I. Patrón normal. Onda que asemeja a triángulo isósceles. Tac está entre 110-120 ms.
– Tipo II. Forma triangular, asimétrica. Pendiente de ascenso más rápida que la de descenso, con pico precoz. Sin significado patológico, si acaso Hipertensión Arterial Pulmonar (HTAP) leve.
– Tipo III (Figura 9). La presencia de una muesca en rama descendente de la curva de velocidades (incisura mesosistólica) presenta una Sensibilidad del 56% y Especificidad 100% para presión arterial pulmonar sistólica (PAPs) > 50 mm HG. Correspondería, así pues, a HTAP severa.
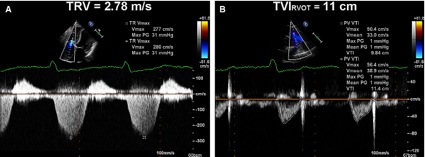
– Insuficiencia tricúspide (IT). Cálculo de la presión sistólica del ventrículo derecho (Figura 10) (7, 8, 9). Cálculo de la presión arterial pulmonar media y diastólica:
Si existe IT podemos calcular el gradiente entre el ventrículo y la aurícula derechos aplicando la fórmula modificada de Bernouilli y, por tanto, estimar la presión sistólica pulmonar (en ausencia de estenosis de la válvula pulmonar).
P1 ““ P2 = 4 x V2
La ecuación completa, además del primer componente de aceleración convectiva, contiene el componente inercial y la constante de disipación viscosa. En condiciones normales la fórmula a aplicar es la modificada. Sin embargo, cuando el orificio no es restrictivo, como en la IT masiva, la fórmula no es aplicable, ya que el componente inercial no es despreciable.
PAPs = 4 x Vmax 2 IT + PAD *
*.- Presión auricular derecha: medir con catéter venoso central, usar cifra standard o usar VCI e IC.
Velocidad máxima normal < 2,9 (36 mmHg), a partir de ese valor es compatible con hipertensión arterial pulmonar (HTAP) si la PVC fuese igual o mayor de 3-5 mmHg.
Figura 10.- Calculo de la PAPS.
Con la misma fórmula podemos calcular la presión arterial pulmonar diastólica (PAPd), en esta ocasión basada en la presencia de una regurgitación por insuficiencia de la válvula pulmonar (IP):
PAPd= 4 x Vtelediastolica 2 IP + PVC
Y la presión arterial pulmonar media (PAPm), a través de las anteriores o usando el tiempo de aceleración de la arteria pulmonar (Tac) en el plano transversal de grandes vasos:
PAPm= 1/3 PAPs + 2/3 PAPd
PAPm= 79 – (0,45 xTac)
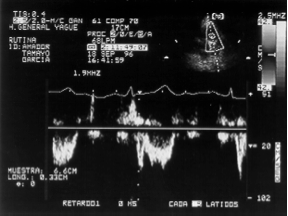
– Onda St de doppler tisular tricuspideo. Valoración de la contractilidad (Figura 11):
Se basa en la presencia de un alto porcentaje de fibras longitudinales a nivel tricuspídeo. Se coloca el volumen de muestra en el borde libre de anillo tricuspídeo, y se calculan las velocidades pico sistólica (St) y diastólica (Et y At). Los valores normales son: St > 12 cm/s, Et > 15 cm/s, At > 15 cm/s.
Si disminuyen estas velocidades es compatible con disminución de la función ventricular derecha sistólica y/o diastólica.
También sirve para valorar la contractilidad, siendo menos dependiente de la precarga que el TAPSE.
Limitación: asume la función global del VD a partir del análisis de este único segmento.

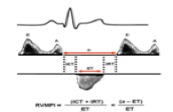
– Indice Tei. Valoración de contractilidad:
El índice TEI (10) (RV myocardial perfomance índex) es otro parámetro de contractilidad (Figura 12). Se calcula mediante Doppler tisular o pulsado como la relación de sumar el tiempo de contracción isovolumétrica y el tiempo de relajación dividido por el tiempo de eyección.
Se puede medir en espectro de doppler tisular en anillo tricuspídeo, o doppler pulsado de arteria pulmonar.
El valor normal es < 0,4 si se mide en flujo de arteria pulmonar, y < 0,55 si se mide en doppler tisular tricuspídeo.
Limitación: ritmos irregulares e infartos de ventrículo derecho (equilibrio de presiones) o PVC elevadas, ya que depende de la precarga.
Otra limitación: su cálculo es más difícil, requiere tiempo y exactitud, ya que son varias las medidas que hay que realizar. Por ello se usa menos que TAPSE y doppler tisular en la práctica clínica.
– Función Diastólica del Ventrículo Derecho:
Se estima por el flujo tricuspídeo: Onda E y A, y tiempo de deceleración de onda E.
Grados:
– Retraso de relajación: E/A<0,8
– Patrón pseudonormalizado: E/A 0,8-2,1 y E/e >6
– Patrón restrictivo: E/A > 2,1 y TDE <120 ms
– Resistencia Vascular Pulmonar (Figura 13):
Para calcularla se necesita la velocidad pico de la Insuficiencia Tricuspídea (IT Vmax) y la integral de la velocidad tiempo de la curva de flujo pulmonar (IVT).
RVP = IT Vmax/IVT de TSVD x10+0,16. Unidades dynas. Elevadas a partir de 240.
Limitación: no es la referencia ni sustituye a la medición invasiva para tomar decisiones.
Bibliografía
1.- Lindqvist P, Calcutteea A, Henein M. Echocardiography in the assessment of right heart function. Eur J Echocardiogr. 2008;9:225-34. (PubMed) (pdf)
2.- Horton K, Meece RW, Hill JC. Assessment of the Right Ventricle by Echocardiography: A Primer for Cardiac Sonographers. J Am Soc Echocardiogr. 2009;22:776-92. (PubMed)
3.- Haddad F, Hunt SA, Rosenthal DN, Murphy DJ. Right Ventricular Function in Cardiovascular Disease, Part I: Anatomy, Physiology, Aging, and Functional Assessment of the Right Ventricle. Circulation. 2008;117:1436-48. (PubMed) (pdf)
4.- Fisher MR, Forfia PR, Chamera E, Housten-Harris T, Champion HC, Girgis RE, et al. Accuracy of Doppler echocardiography in the hemodynamic assessment of pulmonary hypertension. Am J Respir Crit Care Med. 2009;179:615-21. (PubMed) (pdf1) (pdf2) (ePub)
5.- Van der Laarse A, Steendijk P, van der Wall EE. Evaluation of pulmonary arterial hypertension: invasive or noninvasive? Int J Cardiovasc Imaging. 2011;27:943-5. (PubMed) (pdf1) (pdf2) (ePub)
6.- Yared K, Noseworthy P, Weyman AE, McCabe E, Picard MH, Baggish AL. Pulmonary artery acceleration time provides an accurate estimate of systolic pulmonary arterial pressure during transthoracic echocardiography. J Am Soc Echocardiogr. 2011;24:687-92. (PubMed)
7.- Bouhemad B, Ferrari F, Leleu K, Arbelot C, Lu Q, Rouby JJ. Echo-cardiographic Doppler estimation of pulmonary artery pressure in critically ill patients with severe hypoxemia. Anesthesiology. 2008;108:55-62. (PubMed) (pdf) (ePub)
8.- Janda S, Shahidi N, Gin K, Swiston J. Diagnostic accuracy of echocardiography for pulmonary hypertension: a systematic review and meta-analysis. Heart. 2011;97:612-22. (PubMed)
9.- Arkles JS, Opotowsky AR, Ojeda J, Rogers F, Liu T, Prassana V, et al. Shape of the right ventricular Doppler envelope predicts hemodynamics and right heart function in pulmonary hypertension. Am J Respir Crit Care Med. 2011;183:268-76. (PubMed) (pdf)
10.- Miller D, Farah MG, Liner A, Fox K, Schluchter M, Hoit BD. The relation between quantitative right ventricular ejection fraction and indices of tricuspid annular motion and myocardial performance. J Am Soc Echocardiogr. 2004;17:443-7. (PubMed)
Autores Raul Vicho PereiraUCI Clinica Quirón Palmaplanas. __________ Los autores declaran que el manuscrito no ha recibido financiación, no existe conflicto de intereses y no aparecen datos de pacientes.





Por problemas técnicos, parte de las imágenes de este artículo no han podido ser incorporadas al mismo. Esperamos poder ofrecer el artículo completo en el menor tiempo posible.
Un saludo
Daniel Arnal
AnestesiaR.org
muy muy interesante enhorabuena