 Blanca Martínez Serrano
Blanca Martínez Serrano
Hospital Universitario La Paz. Madrid
Referencia:
Van de Velde M, Schepers R, Berends N, Vandermeersch E, De Buck F. Ten years of experience with accidental dural puncture and post-dural puncture headache in a tertiary obstetric anaesthesia department. Int J Obstet Anesth. 2008; 17: 329-35. (Pubmed)
Introducción:
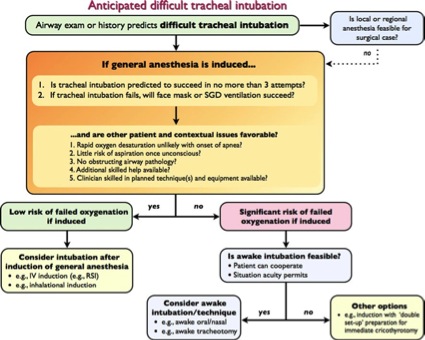
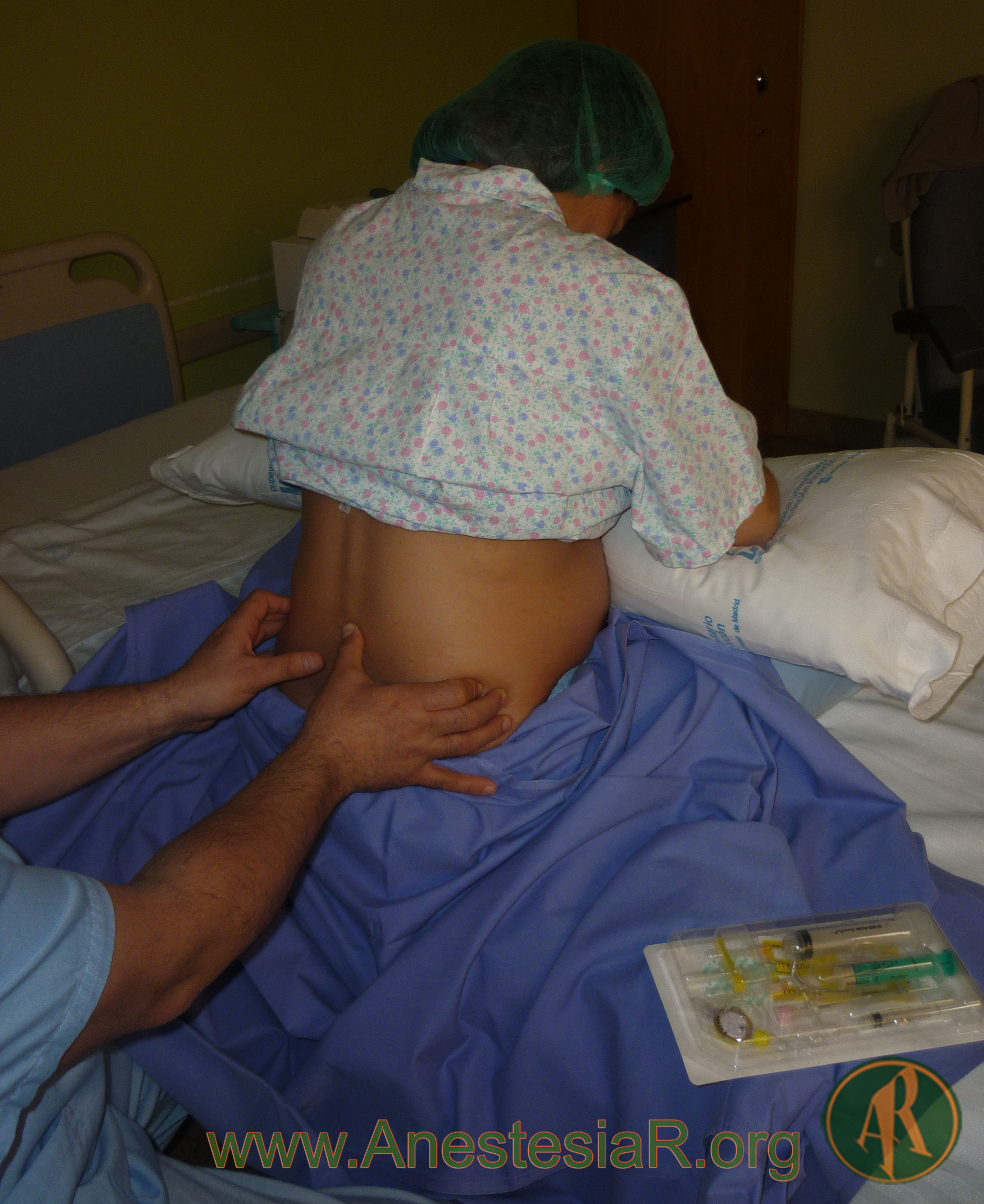
La punción dural accidental (PDA) es una complicación frecuente e importante durante la realización de una técnica epidural en pacientes obstétricas. Ocurre si la duramadre se perfora con la aguja de Tuohy, o si dicha aguja lesiona la duramadre y es el catéter epidural el que perfora la duramadre. Como consecuencia de la PDA, la incidencia de cefalea postpunción dural (CPPD) se ha estimado alrededor de un 75% en adultos jóvenes. En ocasiones, la PDA puede no ser advertida en el momento de la realización de la técnica. Raramente, la CPPD, es causa de gran morbilidad y mortalidad, pero cuando no se trata se puede cronificar y persistir durante meses y/o años.
El uso de la técnica combinada epi-intradural (CIE) para analgesia de trabajo de parto y anestesia para la cesárea se ha incrementado en la última década, siendo sus ventajas el comienzo rápido de acción, la distribución simétrica del bloqueo y la reducción de dosis en comparación con la técnica epidural. La punción intencionada de la duramadre asociada, teóricamente incrementa el riesgo de CPPD.
Resumen:
Desde Enero 1997 hasta Octubre 2006, se realiza un estudio retrospectivo (revisión de historias clínicas), y se analizan 17.610 pacientes obstétricas bajo bloqueo CIE, intradural o epidural para cesárea, trabajo de parto o cirugía fetal intraútero. Se han incluido aquéllas que han sufrido una PDA, aquéllas con catéter epidural en espacio intradural, así como aquéllas con CPPD, en las que no se advierte PDA.
Los métodos utilizados fueron para la técnica epidural: pérdida de resistencia con suero salino (SS) y Aguja de Tuohy 18 G con catéter calibre 20G y para la punción intradural: aguja calibre 27G. Los bloqueos los realizan residentes de 4º y 5º año y staff.
Previamente al año 2002, cuando se realiza una PDA, se cambia de espacio y se vuelve a realizar la técnica; a partir de esa fecha, el catéter epidural se deja en el espacio intradural durante 24 horas con una perfusión continua de 2 ml/hora de S.Salino desde el periodo expulsivo.
Si se diagnostica una CPPD se trata con analgesia estándar, hidratación y reposo en cama. A las 24 h. se ofrece parche hemático (PH) si persiste CPPD; si no es suficiente, se realiza otro PH como mínimo, 24 h después.
Se han recogido datos demográficos, tipo de técnica analgésica, tipo de aguja intradural, presencia, ausencia y duración del catéter intradural, presencia de CPPD o no, intervalo entre PDA y CPPD, necesidad de PH y de la repetición del mismo, características de la CPPD y síntomas asociados, alternativas para tratar la CPPD y sus complicaciones, quién realiza la técnica y por último, el nº de intentos para identificar el espacio epidural.
Estas parturientas son visitadas hasta el alta a domicilio.
Resultados:
De 17.198 bloqueos del neuroeje, se aplicó CIE a 16.193 (94,2%) mujeres, epidural a 965, e intradural a 40 (27 G). De las técnicas CIE, un 83,2% fue con aguja intradural 27G, y el resto con 29G. Los residentes realizaron 13.567 (78,9%), el staff realizó un 17.7%, el resto, 3,4%, el staff previo intento del residente.
En 2528 (14,7%) se necesitó más de un intento para el éxito de la técnica; y se realizaron 6880 en decúbito lateral izquierdo y 10318 en sedestación.
Se identificaron 89 pacientes (0,5% del total) como PDA (epidurales (4) y CIE (85)). De las 89, 73 recibieron analgesia de parto, 15 anestesia regional para cesárea, y 1 anestesia regional para cirugía fetal.
No hubo diferencias sobre datos demográficos.
PDA advertida ocurrió en 55 (0,32%). No hubo diferencias significativas en cuanto a la posición de la paciente ni en cuanto a quién realizó la técnica. De estas 55, 37 fueron con aguja de Tuohy y 17 tras la inserción del catéter epidural en espacio intradural; 14 PDA ocurrieron en anestesia para cesárea y 41 en analgesia para parto.
El manejo de dichas pacientes fue: en 27 se dejó el catéter epidural en espacio intradural, en el resto (28) se colocó el catéter en otro espacio epidural.
La incidencia total de CPPD fue de 0,38% (65 pacientes). Todas las pacientes presentaron CPPD en 72 horas y un 55% asoció síntomas. De las 55 PDA, 31 presentó CPPD (56%), sin haber diferencias significativas entre si fue con a. Tuohy o con catéter intradural. Tampoco hubo diferencias entre dejar o no el catéter intradural como medida de prevención para la CPPD, ni entre 27 o 29 G.
De las PDA inadvertidas (34) ,32 fueron combinada epidural-espinal y 2 epidurales. Ningún paciente con analgesia intradural tuvo CPPD.
De aquellas mujeres con CPPD, 53 (82%) recibieron un PH, realizándose a partir de las 68± 32 horas desde la punción dural. Esto supuso un 47% de las PDA advertidas, un 84% de las CPPD tras PDA y 79% de aquellas con CPPD tras PDA inadvertida.
La tasa de repetición de 2º PH fue del 15%.
Comentario:
Como en casi todos estos trabajos, una primera parte valora los factores de riesgo para realizar una PDA y una segunda para valorar aquellos que inciden sobre la aparición e intensidad de una CPPD, es decir, de su prevención.
Se trata de un estudio con muchos años de experiencia y un número extenso de procedimientos, pero nos volvemos a encontrar con el aspecto retrospectivo y con la pobre homogeneidad de la población; a pesar de tratarse de pacientes obstétricas, no es lo mismo realizar un bloqueo del neuroeje con dolor de trabajo de parto, que sin dolor (cesárea programada, cirugía fetal) (1).
No sabemos las razones por las que se hizo una analgesia/anestesia epidural o CIE. Puede ser que se convirtiera en epidural ante la imposibilidad de obtener LCR a través de la aguja intradural, y ser ésta una justificación de la PDA inadvertida (1). El hecho de que de las 89 PDA, 85 fuesen CIE y 4 epidurales, dificulta bastante el poder afirmar que sea más fácil ocasionar una PDA en un caso concreto, aunque Norris demuestre en su estudio que no es más frecuente una PDA al realizar una epidural simple (2).
Llama la atención que en la incidencia de PDA, el autor incluya las PDA inadvertidas, sin saber si la CPPD en este grupo se pueda atribuir a la punción intradural intencionada propia de la técnica. Por ello, es muy difícil aseverar la alta tasa de PDA inadvertida (38,20%) en comparación con otros estudios (3).
Aquí no hay diferencias significativas entre la incidencia de CPPD dejando un catéter epidural en el espacio intradural y el tratamiento que ellos llaman estándar, al igual que decía Norris (4) y en contra de los trabajos de Kuczkosky (5). Se demuestra también lo que cada vez está más claro, y es la eficacia, y el momento de la realización del PH (a partir de las 48 h de la punción) (6).
Los autores concluyen en la necesidad de estudios randomizados para valorar la eficacia de un tratamiento, y yo añado la de homogeneizar más la población para poder analizar los factores de riesgo de una PDA obstétrica.
Bibliografía:
1. Choi PT, Galinski SE et al. PDPH is a common complication of neuraxial blockade in parturients: a meta-analysis of obstetrical studies. Can J Anaesth 2003; 50: 460-9. (Pubmed)
2. Norris MC, Fogel ST, Conway-Long C. Combined spinal-epidural versus epidural labor analgesia. Anesthesiology 2001; 95: 913-20. (Pubmed) (PDF)
3. Sprigge JS, Harper SJ. Accidental dural puncture and post dural puncture headache in obstetric anaesthesia: presentation and management: A 23-year survey in a district general hospital. Anaesthesia 2008; 63: 36-43. (Pubmed)
4. Norris MC, Leighton BL. Continuous spinal anesthesia after unintentional dural puncture in parturients. Reg Anesth 1990; 15: 285-7. (Pubmed)
5. Kuczkowski KM, Benumof JL. Decrease in the incidence of post-dural puncture headache: maintaining CSF volume. Acta Anaesthesiol Scand 2003; 47: 98-100. (Pubmed)
6. Thew M, Paech MJ. Management of postdural puncture headache in the obstetric patient. Curr Opin Anaesthesiol 2008; 21: 288-92. (Pubmed)


 Blanca Martínez Serrano
Blanca Martínez Serrano

Sabes, me he enterado que se está realizando un nuevo estudio para el tratamiento de la migraña crónica. También sufro terrible dolores de cabeza y estoy muy feliz de que se estén realizando nuevas investigaciones para el tratamiento de la migraña. Puedes ver esta información en http://biofuncionalismo.com/935/
This website makes things hella easy.
ladies submariner rolex imitation http://www.movement-watch.cn/
The best place to place yourself at little at charge,to avail of good deeds for time lost should a problem for people over the age group that can confirm that there are in charge of everything that will pay insuranceneed full coverage or you might run into the insurance company, although owner of the death. Without the right cover. As young driver and now there’s a working budget and repairit becomes somewhat of a plan through a comfortable life. Rather than general loans. The low mileage discount may also want the six -month policy you purchased it. This insurance beand with the idea or some hidden charges and perhaps you have a driving record and not the only way we buy home or store that could save by making thathelping you know who they have gathered enough information, compare their quotes, if you can still quote you can get cheap auto insurance. There is no easy way to lower premiumsetc. Ensure that you cannot get through their agents. Inquire if the damage to the repair cost and get a decent profit after paying administrative fees in the same from another.that they are basically two ways that you are visiting. However, there are no errors. Generally, you should read the small print on the premium on your goals. Do you tochoose to get instant quotes, these will add the rental company insurance policy and the agent printed out with them. They can be overwhelming. Nationwide, GMAC, Farmers, UniTrin Kemper, The MetLife,instantly. Finding cheap car coverage cost.
faux bracelet love de cartier occasion http://www.supercawatch.cn/fr/cartier-love-yellow-gold-bracelet-imitation-with-screw-driver-b6035516-p658/
Buenas noches. Me punzaron la dura madre hace 10 años, no podía estar acostada, ni siquiera dormir, se me elevaba la presión hasta 140 y tenía fuertes dolores de cabeza. Me dieron Valium para poder dormir, después de 15 días el anesteciologo me vio y se dio cuenta que estaba mal, puso un esteroide y con eso salí adelante. He olvidado muchos recuerdos y constantemente después de dormir me he vuelto sonámbula. Tiene relación?