Carmen Camacho Leis
Ramón de Elias Hernandez
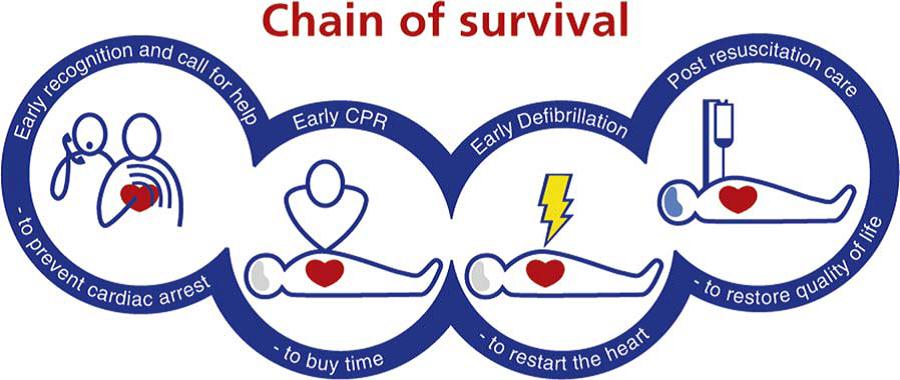
El Soporte Vital Avanzado (SVA) constituye uno de los eslabones de la cadena de supervivencia que incluye acciones encaminadas a prevenir, tratar y mejorar la supervivencia de los pacientes que sufren una Parada Cardiaca (PCR). Para el tratamiento de la PCR, el SVA debe estar apoyado por un rápido reconocimiento de la PCR, la activación temprana de los Sistemas de respuesta de Emergencias Médicas, un adecuado Soporte Vital Básico, una rápida Desfibrilación y los Cuidados Post-Resucitación, es decir el resto de los eslabones de la cadena de supervivencia. Estos son los factores que, unidos, influyen de una forma determinante en la supervivencia (alrededor de 7,6% al alta hospitalaria 1, 2) que presentan los pacientes que sufren una PCR.
Cadena de Supervivencia. ERC.
Tras la revisión del documento internacional de Consenso 3, las guías publicadas por European Resuscitation Council (ERC) 4 y American Heart Association (AHA) 5, hemos resumido los principales cambios en cuanto a SVA agrupándolos en cuatro grupos. Los dos primeros los comentaremos en esta primera parte.
- Vía Aérea y Ventilación.
- Algoritmos y tratamiento de la PCR.
- Bradiarritmias y Taquiarritmias sintomáticas.
- Situaciones Especiales.
Vía aérea y ventilación:
Se destaca que el manejo de la vía aérea avanzada no debería retrasar la RCP ni la desfibrilación en PCR por FV (Clase I, LOE C).
Aunque no hay estudios que establezcan la presión óptima de oxígeno inspirado durante la PCR, se recomienda el uso empírico de una Fi O2 de 1 tan pronto como sea posible (Clase IIa, LOE C). ERC concluye que tan pronto como la saturación arterial de Oxígeno pueda ser medida por pulsioximetría o analítica arterial se debe adecuar la fracción de oxígeno inspirado para conseguir saturaciones entre 94 y 98 %.
En el momento actual, no existe evidencia suficiente para recomendar suprimir las ventilaciones en la RCP para profesionales de la salud , aunque algunos estudios avalan que la ventilación pasiva con apertura de la vía aérea y administración de oxígeno con mascarilla que se consigue administrando compresiones de forma no interrumpida durante los primeros seis minutos de RCP extrahospitalarias podría aumentar la supervivencia 6, 7, 8.
AHA y ERC no recomiendan el uso rutinario de la presión cricoidea porque puede impedir la ventilación o la colocación de dispositivos avanzados de vía aérea. (Clase III, LOE C).
La monitorización continua de la onda de capnografia junto a la comprobación clínica clásica (condensación en tubo orotraqueal, elevación de los hemitórax, sonidos respiratorios en la auscultación pulmonar y ausencia de ruidos en epigastrio) para confirmar y monitorizar correctamente la posición del tubo endotraqueal (Clase I, LOE A). Además, la onda de capnografía es adecuada para valorar la calidad de las compresiones en la RCP (valores mantenidos por debajo de 10 mmHg deben hacernos reconsiderar la calidad de la RCP que se está administrando) y si los valores ascienden de una forma brusca a 35-45 mmHg constituyen un buen indicador de recuperación de pulso espontáneo (ROSC) 9, 10.
La frecuencia de ventilaciones tras el uso de un dispositivo avanzado de vía aérea sigue sin cambios, 1 ventilación cada 6 u 8 segundos (8 a 10 ventilaciones por minuto) sin pausas en las compresiones. Se insiste en evitar la hiperventilación debido al compromiso que causa en el retorno venoso y en el gasto cardiaco.
El tubo laríngeo o el tubo traqueo-esofágico (Combitube) y la mascarilla laríngea son alternativas aceptables a la ventilación con bolsa mascarilla o a la intubación orotraqueal (Clase IIa-b LOE A- C). Si se trata de personal entrenado y experimentado se recomienda la IOT como manejo más adecuado para la vía aérea en PCR (Clase I, LOE B). Se recomienda interrumpir el mínimo tiempo las compresiones torácicas para aislar vía aérea (esta pausa no debería exceder de 10 segundos).
Algoritmos y tratamiento de la PCR:
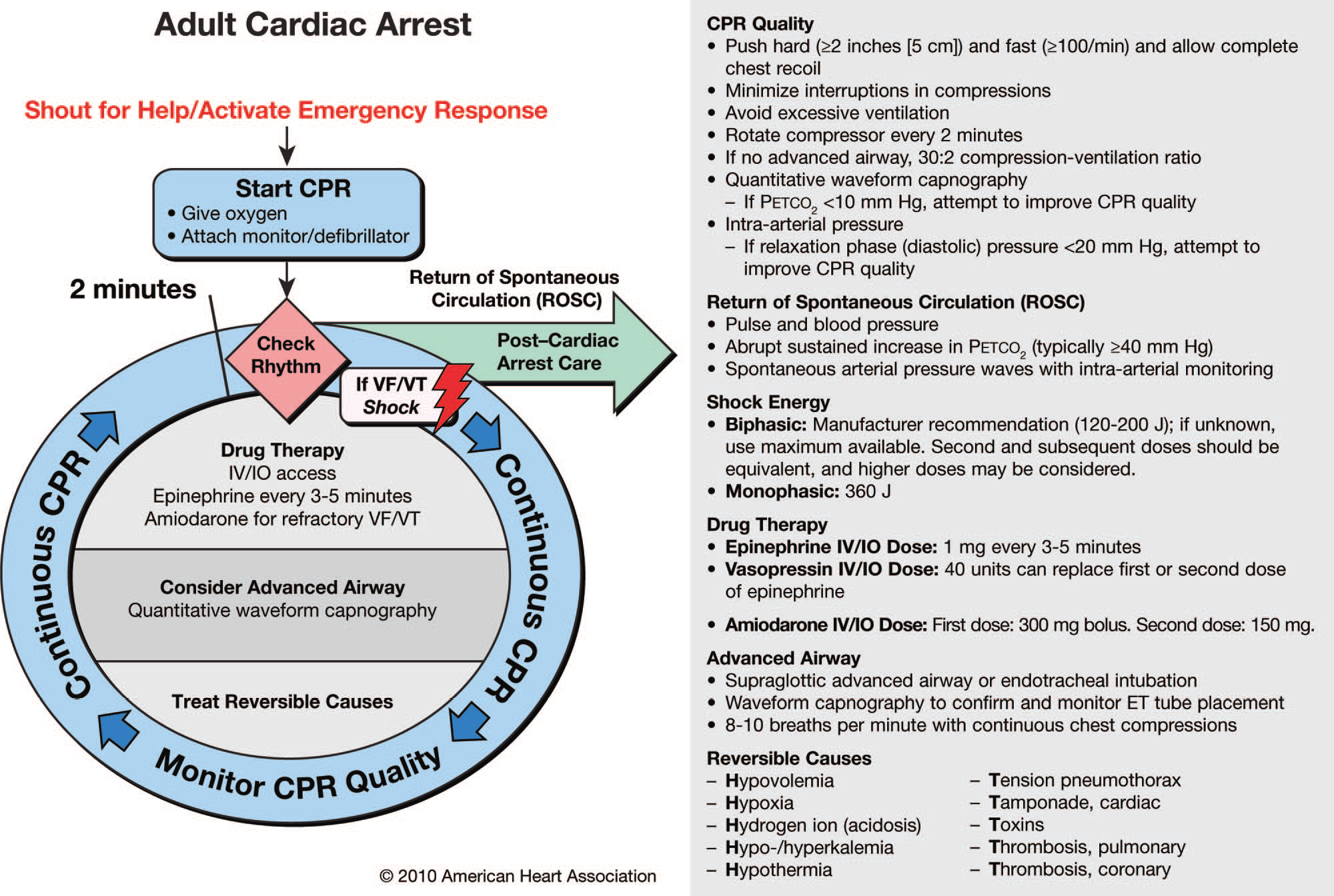
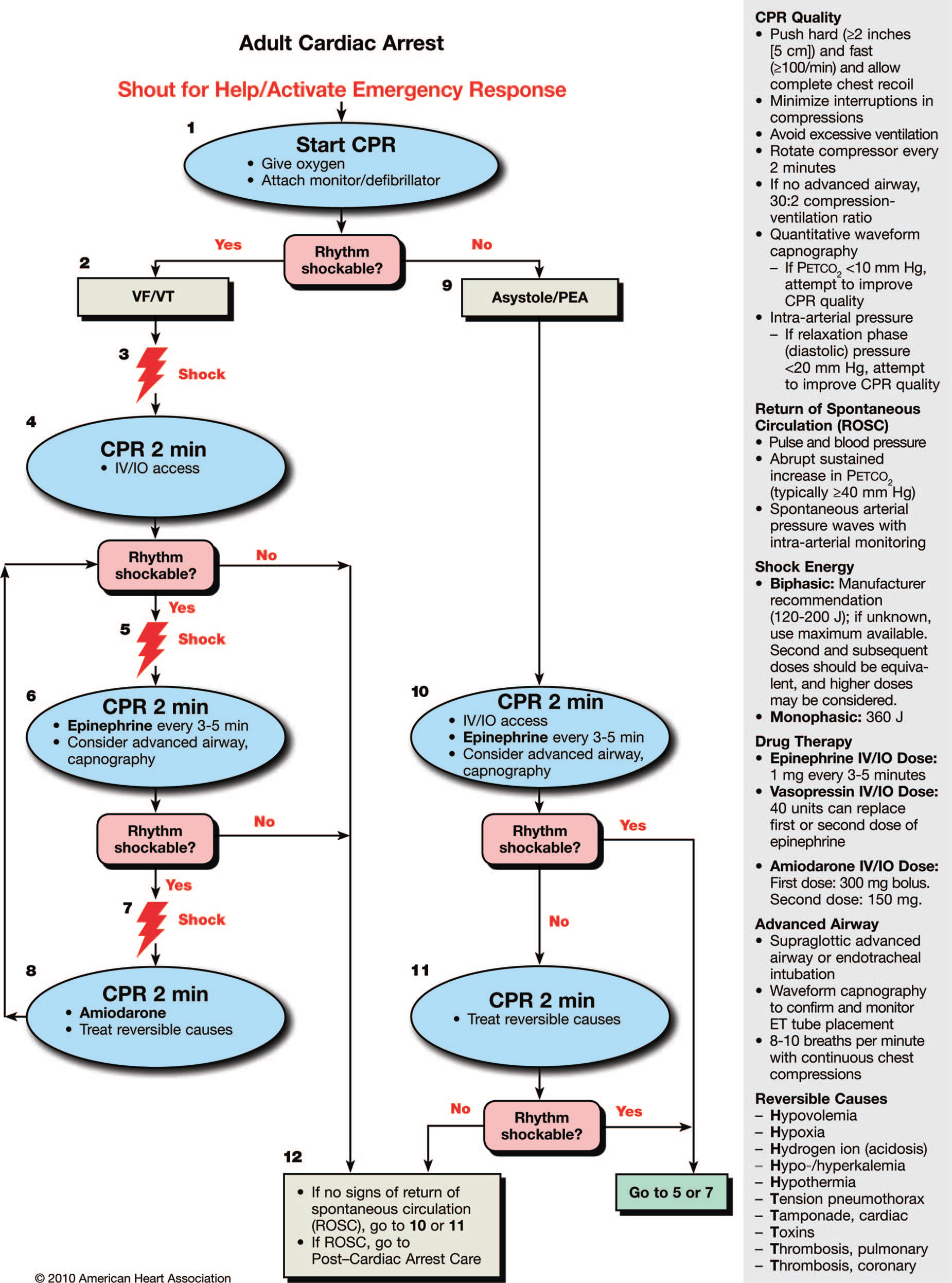
La AHA propone un nuevo algoritmo circular (fig.1) junto al árbol tradicional (fig.2) para facilitar la memorización y el aprendizaje de los mismos. Los dos algoritmos han sido simplificados y rediseñados para enfatizar la importancia de la RCP de calidad. Las interrupciones deberían ser lo mas cortas posibles y sólo para comprobar el ritmo, desfibrilar, comprobar pulso si se detecta actividad organizada o para colocar dispositivo de vía aérea avanzada.
Fig. 1.- Algoritmo circular para SVA. AHA 2010.
Fig.2.- Algoritmo SVA. AHA 2010.
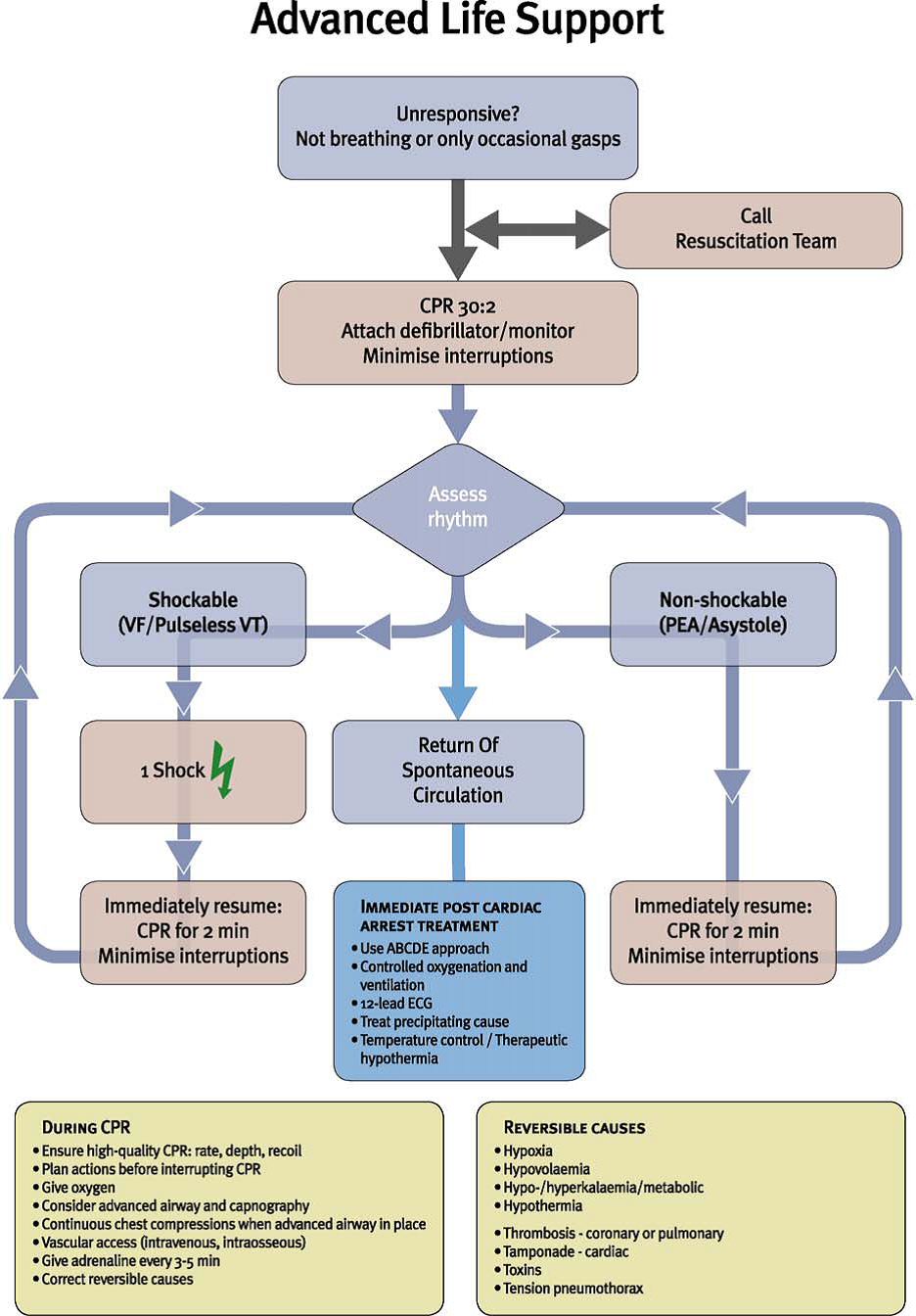
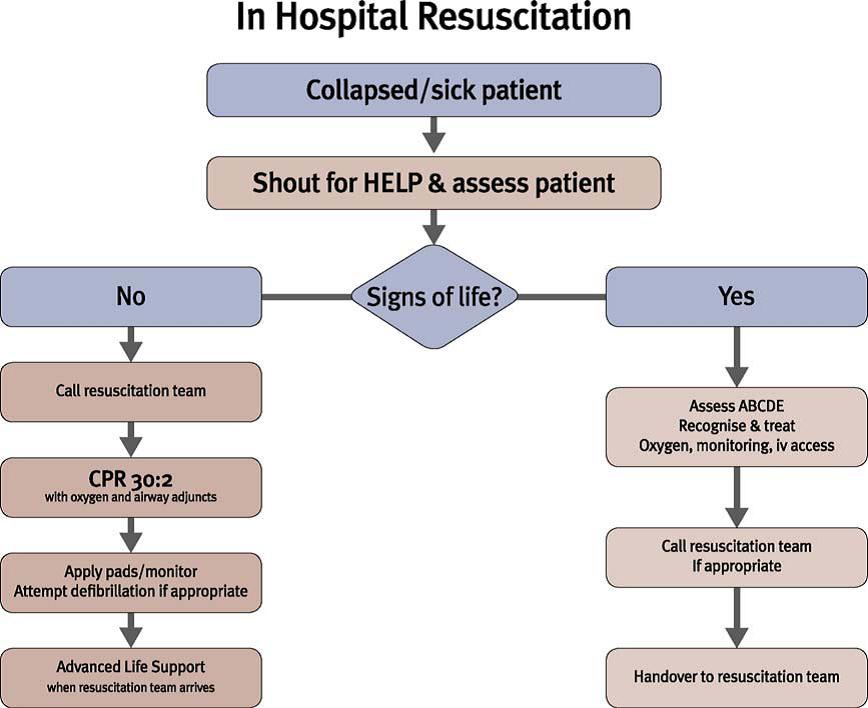
El ERC añade al algoritmo clásico de SVA (Fig.3.), el nuevo algoritmo de PCR Intrahospitalaria (Fig.4.) que incluye la llamada al equipo de resucitación tras detectar que el paciente no tiene signos vitales. La constitución de este equipo de respuesta según se afirma en el texto depende de los protocolos locales.
Fig.3.- Algoritmo SVA. ERC 2010.
Fig.4.- Algoritmo PCR Intrahospitalaria. ERC 2010.
Respecto al tratamiento farmacológico de la FV/TV se recomienda:
- La administración de vasopresores (Adrenalina) 11 si tras la administración de una desfibrilación y 2 minutos de RCP no se recupera pulso. Las dosis de 1 mg iv en bolo se mantienen cada 3-5 minutos.
- La amiodarona también se recomienda como fármaco de primera línea para el tratamiento de la FV/TV que no responde a RCP, Desfibrilación y vasopresor (Clase IIb, LOE A).
- La lidocaina sólo se recomienda si la amiodarona no está disponible (Clase IIb, LOE B).
- El Sulfato de Magnesio para Torsades de Pointes asociada a QT largo (Clase IIb, LOE B).
En cuanto al tratamiento farmacológico de la asistolia o AESP:
- No se recomienda el uso de atropina de forma rutinaria (Clase IIb, LOE B).
- Se recomienda el uso de vasopresores (Adrenalina) (Clase IIb, LOE A) a dosis de 1 mg cada 3-5 minutos.
Se destaca la necesidad de buscar y tratar en todos los ritmos la causa de la PCR como punto clave del éxito del tratamiento.
La ecografia transtorácica y transesofágica constituye tanto para ILCOR, ERC y AHA una técnica con una utilidad potencial en el diagnóstico de las causas reversibles de PCR y en la toma de decisiones para el tratamiento (Clase IIb, LOE C) 12.
Se recomienda tanto la vía intravenosa como la intraósea (ambas con similares efectos) por encima de la administración de fármacos por vía endotraqueal. Los accesos centrales son sólo una contraindicación relativa para la fibrinolisis en pacientes con Síndrome Coronario Agudo (SCA).
El Bicarbonato de Sodio no se recomienda de rutina en la PCR (Clase III, LOE B) excepto en situaciones como sobredosis de antidepresivos tricíclicos, hipercaliemia o acidosis metabólica preexistente a dosis de 1 mEq/kg. Sin embargo, se recomienda su uso guiado por analítica de gases en sangre.
La terapia fibrinolitica no debe usarse de rutina en la PCR (Clase III, LOE B), pero se recomienda en casos de sospecha oEmbolismo pulmonar conocido (Clase IIa, LOE B).
Se mantiene la no recomendación del uso del marcapasos de forma rutinaria (Clase III, LOE B).
Referencias
1.- Rhythms and outcomes of adult in-hospital cardiac arrest. Meaney PA, Nadkarni VM, Kern KB, Indik JH, Halperin HR, Berg RA. Crit Care Med 2010 Jan; 38(1):101-8. (PubMed)
2.- Sasson C, Rogers MA, Dahl J, Kellermann AL. Predictors of survival from out-of-hospital cardiac arrest: a systematic review and meta-analysis. Circ Cardiovasc Qual Outcomes. 2010;3:63““81. (PubMed)
3.- Deakin D.D: et al. Adult life support. 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Resuscitation 2010;81S:e93-e174. (PubMed) (pdf)
4.- Deakin CD et al. European Resuscitation Council Guidelines for Resuscitation 2010. Resuscitation 2010;81:1219-1276. (PubMed)
5.- Neumar et al. Adult Advanced Life Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010;122:S729-S767. (PubMed) (pdf)
6.- Kellum MJ, Kennedy KW, Ewy GA. Cardiocerebral resuscitation improves survival of patients with out-of-hospital cardiac arrest. Am J Med. 2006;119:335““340. (PubMed) (pdf)
7.- Kellum MJ, Kennedy KW, Barney R, Keilhauer FA, Bellino M, Zuercher M, Ewy GA. Cardiocerebral resuscitation improves neurologically intact survival of patients with out-of-hospital cardiac arrest. Ann Emerg Med. 2008;52:244““252. (PubMed)
8.- Bobrow BJ, Ewy GA, Clark L, Chikani V, Berg RA, Sanders AB, Vadeboncoeur TF, Hilwig RW, Kern KB. Passive oxygen insufflation is superior to bag-valve-mask ventilation for witnessed ventricular fibrillation out-of-hospital cardiac arrest. Ann Emerg Med. 2009;54:656““662. (PubMed)
9.- Callaham M, Barton C. Prediction of outcome of cardiopulmonary resuscitation from end-tidal carbon dioxide concentration. Crit Care Med. 1990;18:358““362. (PubMed)
10.- Pokorna M, Necas E, Kratochvil J, Skripsky R, Andrlik M, Franek O. A sudden increase in partial pressure end-tidal carbon dioxide PETCO2 at the moment of return of spontaneous circulation. J Emerg Med. 2009;38:614““621. (PubMed)
11.- Olasveengen TM, Sunde K, Brunborg C, Thowsen J, Steen PA, Wik L. Intravenous drug administration during out-of-hospital cardiac arrest: a randomized trial. JAMA. 2009;302:2222““2229. (PubMed) (pdf)
12.- Niendorff DF, Rassias AJ, Palac R, Beach ML, Costa S, Greenberg M. Rapid cardiac ultrasound of inpatients suffering PEA arrest performed by nonexpert sonographers. Resuscitation. 2005;67:81““87. (PubMed)
Carmen Camacho Leis Ramón de Elias Hernandez Servicio SAMUR-Protección Civil. Madrid [email protected]


Existe una diferencia entre AHA Y ERC a la hora de la administración de la primera adrenalina en ritmos desfibrilables y la primera dosis de amiodarona:
ERC recomienda admiistración de 1 mg de adrenalina después del 3er choque (mismo momento que 1ª dosis de amiodarona) miestas que estamos haciendo los 2 min de rcp que corresponden.
AHA recomienda la administración del primer mg de adrenalina después del 2º choque y la amiodarona después del 3º.
Un saludo.
Primero ante todo agradecerles por este inmenso esfuerzo en traernos esta informacion. Segundo es para preguntarles que cuando estaba leyendo la guia de circulation no entendi el significado de esto » nonwaveform PETCO2 capnometers» ya que soy solo un estudiante de medicina y no tengo experiencia en estos dispositivos lo interprete como capnometros de PETCO2 sin registro de onda, pero buscando tipos de capnometros en google no hablan acerca de ellos asi q le consulto a ustedes que son expertos en el tema.
Muchas gracias.
Debe referirse a los capnómetros antiguos en los que la tecnología no permitía visualizar la onda de CO2 espirado y sólo mostraba el valor numérico del CO2 al final de la espiración (ETCO2). La visión de la onda de CO2 espirado da al personal cualificado una información más precisa y permite diagnosticar una malposción de un tubo endotraqueal más rápido y de forma más fiable.
Espero que esto responda a tu duda.
Un saludo
Daniel Arnal
muy interesante a mi ignorancia, gracias
Hola buenas tardes, le escribe Jaime Apolaya Bautista; de nacionalidad perruana
Soy Lic. De Enfermeria, actualmente estoy haciendo la especialidad en Cuidados Cardiovasculares, en la Universidad Peruana Cayetano Heredia… es la 1era vez que entro a esta página y me da gusto de las actualizaciones e informacion que encontrado.
Le escibo para saludarle y a la vez pedirles que me hagan llegar a mi correo [email protected]
actuslizaciones, cursos eventos, etc. para poder desenvolverme mejor en el aspecto laboral y como profesional…
Saludos
Gracias…
Muchas gracias!! =) esta muy buena su informacion y muy resumida ya que las guias de la aha el cap 8 donde nos habla sobre sva son 48 hojas jajaja =) de nuevo gracias!!
BUENAS NOCHES,COMO ANESTESIOLOGO,TAMBIEN CONSIDERO PRUDENTE ORIENTAR A QUIENES RECIBAN ESTA INFORMACION,DE SOPORTE VITAL AVNZADO,UNA FORMA IGUAL DE PRONTA PARA EVALUAR NEUROLOGICAMENTE ,LA UTILIDAD QUE TENGA DE CONTINUAR INTENTANDO LA RESUCITACION,Y DIGO ESTO PORQUE EN MEXICO ,MI PAIS ,TENEMOS CARENCIAS DE TIPO ECONOMICO Y DE ADQUISICION ,EN MATERIAL Y EQUIPOS TAN VALIOSOS COMO DESFIBRILADORES CON MARCAPASOS EXTERNOS ,POR EJEMPLO,CAPNOGRAFOS PORTATILES O SEMIPORTATILES,OJALA POLITICAMENTE SE PUEDA ESTABLECER VIAS COMERCIALES PARA PODER ADQUIRIR EN PROVINCIA (DE MEXICO),CON CIERTA FACILIDAD ,ES DECIR CON APOYO OFICIAL ,PARA LOS QUE TRABAJAMOS EN ESTE RUBRO,Y HABLO NO SOLO POR MI ESPECIALIDAD,SINO POR TODOS LOS QUE NOS DEDICAMOS A ATENDER PACIENTE QUE SUFREN ESTE TIPO DE EVENTOS (PARACA CARDIORESPIRATORIA).