María del Rocío Jiménez Tortosa
Facultativo Especialista de írea. Servicio de Anestesiología y Reanimación
Complejo Hospitalario Universitario de Albacete
Introducción
El soporte nutricional es imprescindible para la supervivencia y un componente esencial del manejo del paciente crítico. La provisión óptima de calorías y proteínas ha demostrado una reducción de la morbi-mortalidad, así como de la duración de estancia en UCI. A pesar de esto, actualmente una proporción elevada de pacientes todavía reciben una nutrición inadecuada. En este artículo se analizan las principales“ falsas creencias“ que conllevan más frecuentemente a la “desnutrición“. Se aportan datos científicos en los que se desmitifican dichas premisas que en la actualidad no tienen evidencia científica.
Material y Métodos
Consiste en una revisión de 123 referencias bibliográficas publicadas entre 1963-2014 sobre los principales mitos acerca de la administración de nutrición enteral en el paciente crítico.
Resultados y Discusión
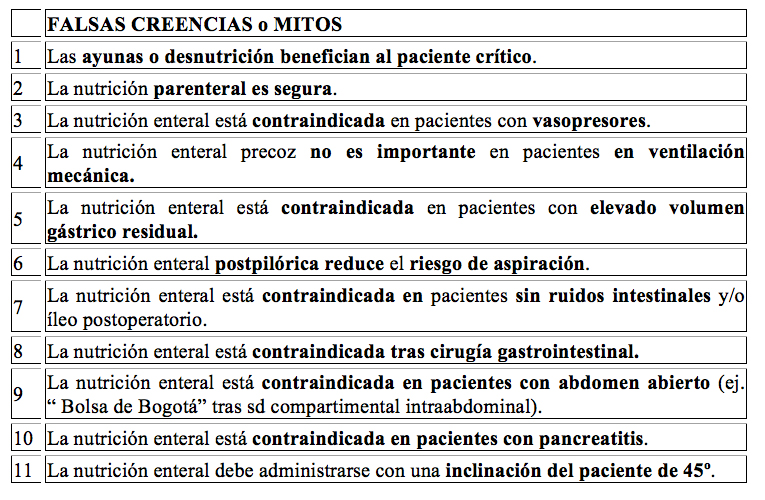
MITO 1:
La nutrición adecuada es esencial para favorecer el anabolismo, controlar el catabolismo, mantener un sistema inmune competente y mejorar el pronóstico.
Múltiples estudios han demostrado que el correcto aporte de energía y proteínas puede reducir hasta en un 50% la mortalidad a los 28 días. Las guías de la SCCM (Society of Critical Care Medicine) y la ASPEN (American Society of Parenteral and Enteral Nutrition), así como las guías canadienses y europeas, recomiendan el inicio de la nutrición enteral las primeras 48 horas de ingreso del paciente crítico. Éstas enfatizan en que no hay ninguna patología que se haya demostrado que se beneficie del ayuno.
El papel de la nutrición enteral a dosis trófica en el paciente crítico resulta controvertido. En el estudio EDEN (n=1.000) se compararon pacientes con lesión pulmonar aguda divididos en 2 grupos a los que se les administró diferentes dosis de nutrición enteral (grupo 1: 25-30 kcal./kg./día, grupo 2: 20 kcal./kg./día, ambos los 6 primeros días de ingreso). No se observaron diferencias ni en el número de días sin ventilación mecánica, mortalidad a los 60 días, función física, psicológica y cognitiva ni en calidad de vida a los 12 meses tras el alta. Curiosamente, la obesidad moderada puede ser un factor protector durante la situación crítica (“obesidad paradójica“) (Marik PE; Crit Care Med 2006).
Los pacientes críticos deberían recibir 20-25 kcal./kg./día y 1 g./kg./día de proteínas. El incremento en la provisión de proteínas no ha demostrado reducción de la pérdida de masa muscular ni mejorar el pronóstico.
El concepto de“ intestino vacío“ popularizado en 1970, usado para tratar patología intestinal, realzó la falsa creencia de que la nutrición enteral podría potenciar la inflamación. Esta práctica era errónea, ya que las ayunas no inhiben la función intestinal, sino que reducen el flujo sanguíneo esplácnico y provoca grandes cambios estructurales y funcionales del tracto GI.
Actualmente se ha sugerido que una nutrición enteral con una fórmula rica en lípidos y proteínas (mediante un reflejo vagal estimulando los receptores de colecistoquinina 1, con reducción de la activación de receptores nicotínicos de Ach) tiene un intenso efecto antiinflamatorio en la mucosa gastrointestinal.
MITO 2:
La vía ideal para nutrición es la gastrointestinal (guías ASPEN recomiendan fuertemente la nutrición enteral sobre la NPT: recomendación grado B).
Sin embargo, si hay evidencia de malnutrición proteico-calórica al ingreso y fallan los intentos de nutrición enteral, las guías sugieren que“ es apropiado iniciar tan pronto como sea posible la NPT tras el ingreso y la adecuada resucitación“. La NPT estaría indicada en pacientes que tengan una contraindicación a corto plazo para nutrición enteral.
Los eventos adversos asociados a la NPT se derivan de 2 efectos: el hecho de no nutrir directamente vía digestiva y por las complicaciones metabólicas, inmunológicas, endocrinas e infecciosas asociadas con la infusión de una solución con elevada concentración de glucosa y lípidos por vía sistémica.
En algún estudio (Heyland DK; JAMA 1998) demostraron que la NPT casi doblaba el riesgo de muerte en el paciente crítico. Doig et al. (Doig GS; JAMA 2008) realizaron otro estudio comparando NE y NPT, sin encontrar diferencias en términos de mortalidad a los 60 días ni duración de estancia en UCI y hospitalaria, sin embargo el grupo receptor de NPT requirió 0,47 días más de ventilación mecánica. Estos estudios fracasaron en un intento de demostrar un beneficio de la NPT suplementaria. La NPT administrada a corto plazo y de forma limitada en el tiempo, no parece ser perjudicial.
Las Guías de práctica clínica canadienses de 2013 recomiendan fuertemente que la NPT temprana y glucosa a dosis elevadas intravenosas suplementarias NO deben ser usadas de rutina en pacientes críticos no seleccionados.
MITO 3:
El efecto de los vasopresores y la hipotensión arterial disminuyen el flujo sanguíneo intestinal.
Hace años se postuló que los pacientes que recibían nutrición enteral en situación de shock tenían una limitación en el aporte de oxígeno y que, al incrementar la demanda de oxígeno gastrointestinal con la nutrición enteral, podría desencadenar isquemia en estos pacientes. Sin embargo, lo que desconocen muchos clínicos es que esa creencia estaba basada en modelos animales a los que se ocluía intencionadamente la arteria mesentérica, administrándoles posteriormente nutrición enteral. Posteriormente en estudios experimentales en animales en situación de shock séptico se observó que la nutrición enteral mejoraba el flujo en la arteria hepática, vena porta y arteria mesentérica.
Por lo tanto, esta teoría no es aplicable a nuestros pacientes, existiendo casos anecdóticos de isquemia en humanos y habiéndose demostrado mediante estudios clínicos y experimentales (Revelly JP; Intensive Care Med 2001), Berger MM; Crit Care Med 2000) que la nutrición enteral incrementa el flujo sanguíneo intestinal y protege frente a la isquemia. En un estudio multicéntrico (Khalid I; Am I Crit Care 2010) se encontró reducción de muerte hospitalaria en pacientes que recibían nutrición enteral las primeras 48 h de ingreso (34% vs 44% p < 0,001) incluso con beneficios mayores en aquellos más graves y con múltiples drogas vasoactivas.
MITO 4:
En las guías antiguas se mantenía a los pacientes en ayunas durante una semana. Posteriormente en un estudio alemán (Sepnet) la ventilación mecánica era un fuerte predictor del fallo en la administración de nutrición enteral. Sin embargo, en estudios multicéntricos (Artinian V; Chest 2006) su inicio en los 2 primeros días de ingreso condujo a una significativa reducción de la mortalidad en UCI. Otros incluso han mostrado reducción del número de días de ventilación mecánica.
MITO 5:
La nutrición enteral suele interrumpirse en algunos centros cuando el residuo gástrico supera los 150 ml. Sin embargo, no hay datos para apoyar esta práctica. Incluso volúmenes superiores a 400 ml. no predicen aspiración broncopulmonar, así como volúmenes inferiores a 100 ml. no garantizan que no vaya a suceder.
Estudios múltiples han mostrado prevalencia de aspiración similar con volúmenes > 400 ml. vs. > 200 ml., así como ausencia de diferencia en riesgo de neumonía, días libres de VM, fallo orgánico o mortalidad.
Existe pobre relación entre el volumen residual gástrico y el riesgo de aspiración, por tanto, la monitorización puede no ser necesaria en pacientes con bajo riesgo de aspiración y su medición innecesaria puede resultar en desnutrición.
MITO 6:
Aquellos pacientes con reducción de la motilidad gástrica (p.ej. diabéticos) pueden no tolerar la NE gástrica. La colocación de una sonda postpilórica no reduce el riesgo de neumonía aspirativa. En todos los pacientes en ventilación mecánica se sugiere la colocación de una SNG temprana (< 12 h.) e inicio de NE.
En aquellos con intolerancia a nutrición gástrica se sugieren procinéticos, si pese a lo anterior existe intolerancia, se debería colocar sonda postpilórica.
En los pacientes con dismotilidad gástrica y situados permanentemente en decúbito supino, se debería colocar sonda postpilórica.
MITO 7:
La ausencia de ruidos intestinales no significa que éste no esté funcionando (ruidos= movimiento de aire). La presencia de ruidos requiere deglución de aire y vaciamiento gástrico. Si no hay ruidos es porque el intestino está vacío. Las guías actuales recomiendan que en los pacientes de UCI ni la presencia ni la ausencia de ruidos son necesarios para iniciar NE.
MITO 8:
Se cree que el periodo de inactividad o íleo postquirúrgico es de 3-5 días. Existe la falsa creencia de que la distensión abdominal secundaria a la NE podría producir dehiscencia de anastomosis, algo SIN evidencia científica.
Hace 30 años Moss (J Parenter Enteral Nutr 1981) demostró los beneficios de la NE inmediata tras cirugía colorrectal (tras 5 h. la albúmina era absorbida y mostraba adecuada peristalsis el primer día). La NE precoz puede ser una forma efectiva de reducir la duración del íleo postoperatorio, ya que estimula los reflejos para el movimiento intestinal propulsivo al incrementar las hormonas GI.
Por el contrario las ayunas prolongan el íleo, inducen catabolismo proteico con incremento del riesgo de dehiscencia. Las anastomosis de pacientes nutridos soportan el doble de presión e incrementan por lo tanto la concentración de colágeno de la pared.
En un metaanálisis realizado en 2001 (Marik PE; Crit Care Med 2001) (15 estudios randomizados controlados), la NE precoz redujo de forma significativa el riesgo de infección y la duración de la estancia.
La isquemia intestinal tras cirugía intestinal en pacientes nutridos es rara, aunque se debe progresar lentamente en aquellos con mayor riesgo (trauma severo abdominal, gran quemado) e interrumpir la NE si surgen molestias abdominales.
MITO 9:
Existe la falsa creencia de que en los pacientes con pared abdominal abierta existe edema de pared y disfunción abdominal, administrando NPT desde el inicio. Sin embargo, se ha observado mejor pronóstico al iniciar la NE en los 4 primeros días tras la apertura, consiguiendo un cierre más precoz y menor riesgo de fístula.
MITO 10:
Hace años se pensaba que el inicio precoz de NPT era esencial para recuperar el páncreas, reduciendo la mortalidad. Se ha demostrado que dicha premisa era errónea mediante ensayos clínicos randomizados que comparaban NE vs NPT en pancreatitis moderada y severa. La NE reduce las complicaciones infecciosas, fallo multiorgánico, duración de la estancia y la mortalidad (metaanálisis Marik PE; BMJ 2004 and Curr Opin Crit Care 2009) (Petrov MS; Arch Surg 2008).
Se debe iniciar la NE en las primeras 24h tras haber realizado la estabilización inicial.
Según el grado de gravedad se debe administrar un tipo de dieta: p.ej. en pancreatitis leve: dieta oral baja en grasa; pancreatitis severa: NE mediante SNG o nasoyeyunal.
MITO 11:
En un estudio realizado en 1999 por Drakulovic et al. (Lancet 1999) se demostró menor incidencia de NAVM en aquellos pacientes nutridos a 45º vs. supino. Estos resultados no se han vuelto a reproducir en estudios posteriores, otro ensayo de Van Nieuwenhoven et al. (Crit Care Med 2006), comparó 45º vs. 10º, sin encontrar diferencias en el riesgo de NAVM ni en el pronóstico de ambos grupos.
La inclinación cefálica de 45º provoca deslizamiento caudal del paciente con mayor presión en la región sacra y disconfort. En modelos experimentales, se ha sugerido que esta angulación podría incrementar el flujo de mucosidad hacia los pulmones y por consiguiente, un mayor riesgo de colonización bacteriana y neumonía.
No hay evidencia, por tanto, de que la elevación de la cabeza 10-30º implique mayor riesgo de neumonía que a 45º.
Conclusiones
Con escasas excepciones, la nutrición enteral temprana mejora el pronóstico del paciente crítico.
Su inicio precoz debería ser una medida“ standard“ y utilizarla como un indicador de calidad del cuidado suministrado en las Unidades de Cuidados Críticos.
Comentario
Este artículo resume perfectamente aquellos mitos que podrían restringir el uso de la nutrición enteral en nuestros pacientes. Hay que estar permanentemente actualizados en el tema ya que eso influirá directamente en el pronóstico y la evolución de los procesos
Lecturas Recomendadas
1.- Doig GS, Simpson F, Finfer S, et al.: Nutrition Guidelines Investigators of the ANZICS Clinical Trials Group: Effect of evidence-based feeding guidelines on mortality of critically ill adults: A cluster randomized controlled trial. JAMA 2008; 300: 2731-2741. (PubMed)
2.- Khalid I, Doshi P, DiGiovine B: Early enteral nutrition and outcomes of critically ill patients treated with vasopressors and mechanical ventilation. Am J Crit Care 2010; 19: 261-268. (PubMed)
3.- Artinian V, Krayem H, DiGiovine B: Effects of early enteral feeding on the outcome of critically ill mechanically ventilated medical patients. Chest 2006; 129:960-967. (PubMed)
4.- Marik PE: What is the best way to feed patients with pancreatitis? Curr Opin Crit Care 2009;15:131-138. (PubMed)
5.- Van Nieuwenhoven CA, Vandenbroucke-Grauls C, van Tiel FH, et al.: Feasibility and effects of the semirecumbent position to prevent ventilator-associated pneumonia: A randomized study. Crit Care Med 2006;34:396-402. (PubMed)